染色體微陣列技術用于復發性流產病因診斷中的價值評價
黃紅麗 何文鳳 姜艷華 劉曉瑛 楊小猛
【摘要】 目的:研究染色體微陣列技術(CMA)應用于復發性流產病因診斷中的價值。方法:抽選2017年7月-2019年6月本院收治的自然流產患者60例進行研究,所有患者均流產2次以上,收集患者的胚胎相關組織進行CMA檢測,分析檢測結果,研究CMA應用于復發性流產診斷中的價值。結果:所有患者中,染色體數目異常40例(66.67%),染色體結構異常3例(5.00%),單親二倍體1例(1.67%);所有患者中,發生流產最多孕周為8周前,檢出異常患者最多的也為該時期(82.5%),產婦年齡超過35歲,染色體數目異常的發生率更高,差異有統計學意義(P<0.05)。結論:使用CMA技術對產婦的胚胎相關組織進行染色體檢查,可以發現復發性流產的危險因素,檢測方法比較簡便高效,對產婦復發性流產的診斷、生育風險評估以及生育指導功能具有較大的價值,可以在臨床工作中規范應用。
【關鍵詞】 復發性流產 染色體微陣列分析 染色體異常 遺傳
[Abstract] Objective: To study the value of chromosome microarray technique (CMA) in the diagnosis of recurrent abortion. Method: A total of 60 cases of spontaneous abortion in our hospital from July 2017 to June 2019 were selected for study. All patients had abortion more than twice. The embryo-related tissues of these patients were collected for CMA detection, and the results were analyzed to study the value of CMA in the diagnosis of recurrent abortion. Result: Among all patients, 40 cases (66.67%) had abnormal chromosome number, 3 cases (5.00%) had abnormal chromosome structure and 1 case (1.67%) had single diploid, and the most abnormal patients (82.5%) had abnormal chromosome number before 8 weeks of pregnancy, the maternal age was over 35 years old, and the incidence of abnormal chromosome number was higher, the difference was statistically significant (P<0.05). Conclusion: Chromosome examination of embryo-related tissues of parturient using CMA technology can find out the risk factors of recurrent abortion. The method is simple and efficient, has a great value in the diagnosis, reproductive risk assessment and reproductive guidance function of recurrent abortion, and can be standardized in clinical work.
[Key words] Recurrent abortion Chromosome microarray analysis Chromosome abnormalities Inheritance
First-authors address: Shenzhen City Luohu District Maternal and Child Health Hospital, Shenzhen 518000, China
doi:10.3969/j.issn.1674-4985.2019.30.035
復發性流產(recurrent spontaneous abortion,RSA)是指同一性伴侶連續發生3次及以上的自然流產,其發生率為1%~3%,但大多數專家認為連續發生2次流產即應重視并予評估[1-2]。研究與實踐表明,患者發生復發性流產次數越多,不孕、月經紊亂以及宮腔粘連等癥狀的發生率越高,給患者與其家人帶來的悲傷與抑郁等負性情緒反應越大[3]。因此,隨著對該疾病認識的加深,相關醫務工作者對流產次數超過2次以上患者的關注度逐漸加深,臨床上一般對該類患者進行合理的評估。研究證明,導致自然流產發生的原因有孕產婦免疫系統功能紊亂、胚胎染色體異常、產婦內分泌功能紊亂、生殖系統發育異常、生殖泌尿系統發生病原微生物的感染以及宮頸生理功能的紊亂與異常,所有原因中最常見的是胚胎染色體異常[4]。因此,采取科學規范的技術手段對胚胎的染色體進行檢查對檢測與排除復發性流產、指導生育與妊娠具有十分重要的價值[5]。染色體微陣列技術(CMA)是近幾年研究出的采用微陣列的技術手段對染色體的數目形態等進行分析的技術[6-7],該技術可以實現對全基因組的檢測與掃描,能夠檢測出變異程度極小的微重復與微缺失,填補了以往常規檢測手段無法檢測5 Mb以下基因變異的技術空白,同時該技術操作簡便,取材方便,對產婦的傷害較小,誘發感染的可能性比較低[8-9],因此研究將該技術應用于復發性流產產婦染色體檢測中有一定的意義。為了研究該技術應用于復發性流產診斷中的可行性與實際價值,本院特選擇收治的復發性流產患者進行此次研究,現報告如下。
1 資料與方法
1.1 一般資料 選擇2017年7月-2019年6月本院收治的復發性流產患者60例進行研究。納入標準:(1)流產次數≥2次;(2)年齡在20周歲以上;(3)均符合復發性流產的診斷標準;(4)診斷確認胚胎已經停止發育,并經合理評估認定需要施行清宮術治療。排除標準:(1)合并精神疾病;(2)合并糖尿病、高血壓、冠心病等心腦血管疾病;(3)中途退出。60例患者,年齡29~41歲,平均(28.28±1.39)歲;孕周5.33~12.00周,平均(8.46±1.08)周;流產次數2~5次,平均(2.43±1.07)歲。該研究已經倫理學委員會批準,患者知情同意并簽署知情同意書。
1.2 材料、試劑與儀器 (1)材料。DNA提取盒(德國Qiagen公司生產),PCR純化試劑盒、基因工程相關酶類(Nsp I、T4連接酶等)、PCR擴增試劑盒(美國Clontech公司生產)、標記與片段化試劑盒、芯片試劑盒(美國Affymetrix公司生產)。(2)設備。雜交儀、洗滌工作站、掃描儀,均來自美國Affymetrix公司。
1.3 方法 手術前,預先將需要進行樣本采集的1.5 mL離心管裝入適量生理鹽水,在對產婦進行手術過程中,將手術獲取的胚胎部位組織用無菌生理鹽水沖洗干凈,然后使用干凈未受污染的手術器械將胚胎的絨毛組織剪下大約80 mg,將剪取的組織放置在事先準備好的離心管內,盡快(不超過1 h)送到實驗室進行檢測。送入實驗室后使用專業的DNA提取試劑盒對組織中的全基因組DNA進行提取,提取完成后,將提取到的DNA取250 ng,使用Nsp I酶進行處理,將其分解為較小的片段,然后把分解產物的尾端補齊,再使用T4連接酶將共同引物連接于分解的片段上,然后將該片段進行PCR擴增以及純化處理,最后使用標記與片段化試劑盒進行處理,將其同雜交液混勻,經過變性處理后置于芯片試劑盒,然后使用雜交儀雜交16 h左右,注意轉速控制在60 r/min,溫度為50 ℃,最后雜交后的樣品使用洗滌工作站進行處理,將染色洗凈,使用掃描儀進行圖像的捕獲,取得本研究需要的數據。
1.4 結果判讀 本研究經過CMA取得的實驗數據使用專業數據分析軟件進行分析。然后對拷貝數變異(CNV)情況進行分析比較,比較的標準來自DGV、OMIM、DECIPHER以及ISCA等數據庫,同時結合查閱的相關專業文獻資料,嚴格解讀患者的CNV情況,現階段的研究認為,CNV可以分成3個不同的等級:(1)致病性;(2)未確定意義;(3)不致病。
1.5 統計學處理 采用SPSS 24.0軟件對所得數據進行統計分析,計量資料用(x±s)表示;計數資料以率(%)表示,比較采用字2檢驗與Fisher檢驗。以P<0.05為差異有統計學意義。
2 結果
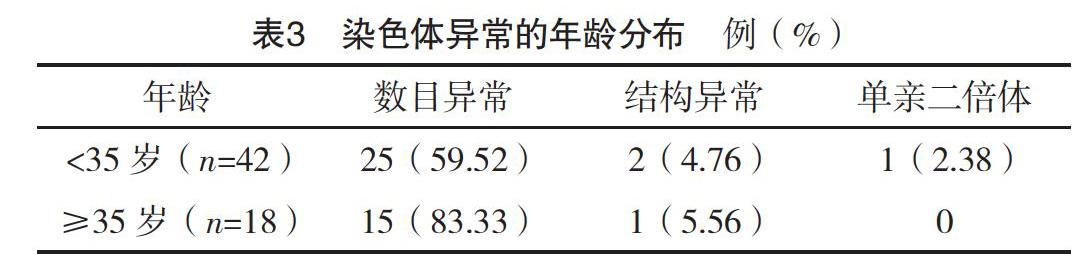
2.1 染色體異常的類型與分布情況 所有患者中異常44例(73.33%),其中染色體數目異常40例(66.67%),染色體結構異常3例(5.00%),單親二倍體1例(1.67%),見表1。
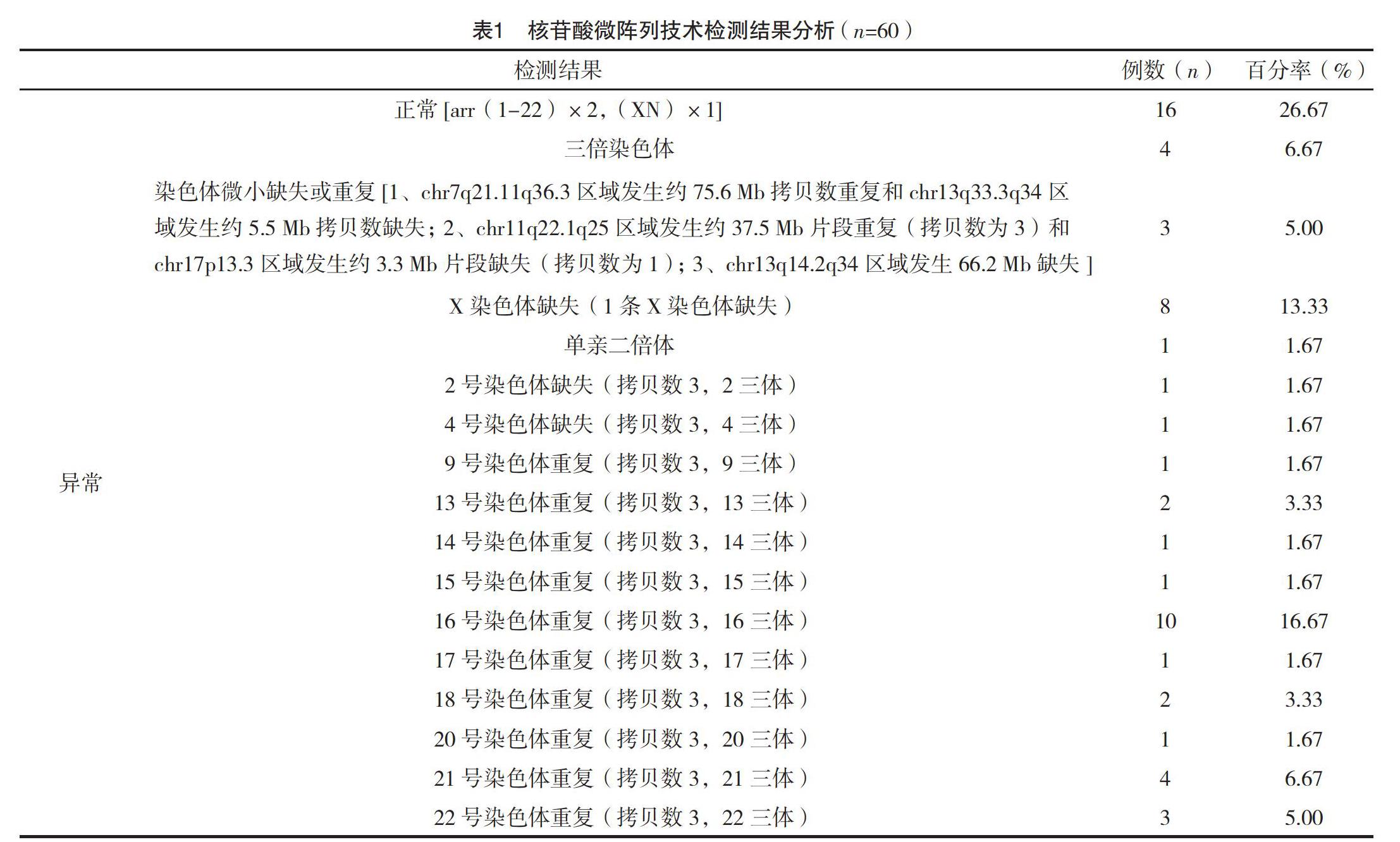
2.2 異常患者孕周分布情況 所有患者中,發生流產最多孕周為8周之前,檢出異常患者最多的也為該時期(82.5%),見表2。
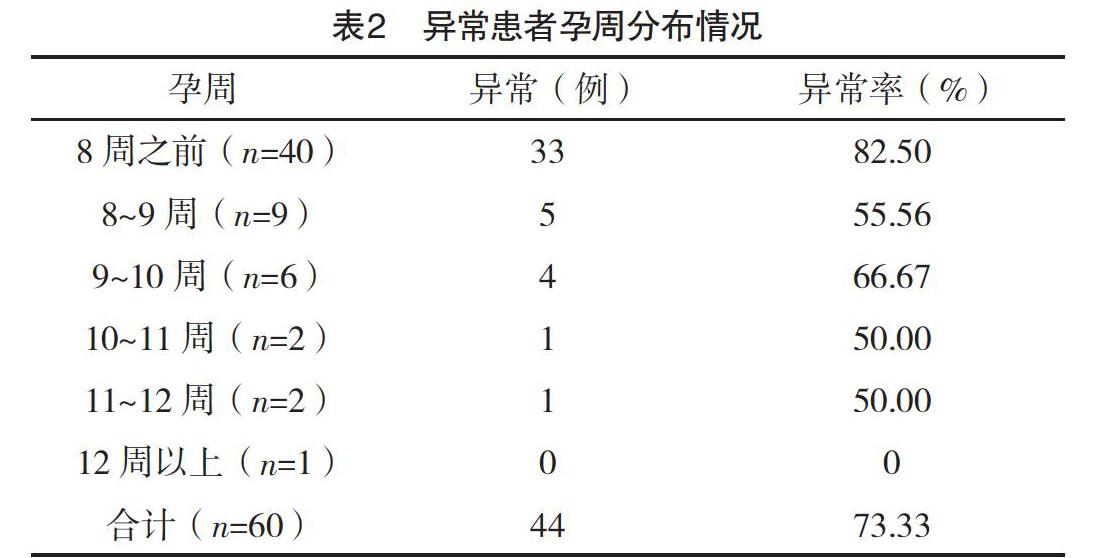
2.3 患者染色體異常的年齡分布 產婦年齡超過35歲,染色體數目異常的發生率更高,差異有統計學有意義(P<0.05),見表3。
3 討論
復發性流產指的是連續發生2次及以上的自然流產,產婦大多在妊娠的20周以內發生流產,妊娠終止,發生該病之前最常見的癥狀有異常陰道出血以及腹部疼痛。現代醫學認為,該病與多種因素有關,比較常見的有產婦生殖系統發育異常、胎兒染色體異常以及遭受病原微生物的感染等,其中最常見的致病因素是胎兒發生的染色體異常[10-11]。臨床上診斷和治療該疾病時需要通過規范的體格檢查、嚴謹的生化指標以及相關影像學手段等將該病與異位妊娠、葡萄胎等疾病進行鑒別診斷,同時明確發生復發性流產的具體病因并做出合理干預指導。因此,采取適當的手段明確產婦發生復發性流產的病因具有重要的現實意義。但是以往檢測手段復雜多樣,缺乏針對性,同時許多檢查手段對患者傷害較大,難以被患者接受,因而限制了該病的診斷與治療。本院考慮采用CMA技術對流產胎兒進行染色體檢查,評估該項檢查應用的實際價值。
CMA技術是一項遺傳學檢查技術,該技術可以實現對整體基因組拷貝數的單次、高通量、高敏感性以及高分辨率的檢測[12-13],能夠對發生變異的位置以及內在實際基因含量進行精確地定位,同時通過與正常基因組進行比對分析,可以對患者的相關臨床癥狀做出合理解釋,對患者的治療方案以及疾病治療的預后做出科學評估[14]。因此CMA技術與其他的遺傳學檢查技術相比,對染色體異常的檢出更精確靈敏[15],對因染色體異常導致的復發性流產患者的臨床診斷具有較大的價值,除此之外,還可以對夫妻雙方的變異位點進行檢測,實現對下一次生育的流產風險評估,效果卓著,具有其他研究方法不具有的優點。
本研究中,所有患者檢測均成功,共檢測出染色體存在異常患者44例(73.33%),其中染色體數目異常者有40例(66.67%),染色體結構異常3例(5.00%),單親二倍體者有1例(1.67%)。本結果可以證明,染色體異常是引起復發性流產的最常見原因。所有染色體數目異常患者中,最常見的異常類型是16三體,其次常見的X染色體缺失,另外21三體異常現象的出現比例也比較高,其余異常類型相對而言出現比例較低,這提示在臨床工作中要注意以上常見異常類型的排查,如果在患者的流產胚胎中查見非整倍異常現象,那么可以認為導致產婦發生復發性流產的最根本原因是非整倍體異常。針對此現象,建議患者按照科學合理的方式進行自然妊娠,妊娠期間注意做好相關檢查與篩查工作,發現異常時及時處置。比較孕周與流產之間關系發現,所有患者中,發生流產最多孕周為8周之前,檢出異常患者最多的也為該時期(82.50%),這可能是因為染色體異常在妊娠早期即可導致胚胎停止發育,引起流產,這提示要做好早期妊娠的排查工作,對存在明確流產跡象的產婦按照診療規范做出處理。最后,還分析了產婦年齡與染色體異常之間的關系,結果表明,產婦年齡超過35歲以后,染色體數目異常的發生率更高,差異有統計學意義(P<0.05)。因此,要指導備孕夫妻盡量在合適的年齡妊娠,同時加強對高齡產婦的監測,做好針對此類產婦的臨床檢查工作,及時排查染色體異常現象。
綜上所述,將CMA檢查技術應用于自然流產患者的臨床診斷中,對該類患者胚胎相關組織進行染色體分析,準確率較高,分辨率較高,可以檢出拷貝數很小的變異基因;同時,此種技術操作簡單,取材方便,可以提取產婦流產的絨毛組織以及死亡的胚胎相關組織進行檢測,對產婦傷害較小,易于被產婦及家人接受。同時在檢測時不需要進行培養操作,縮短了等待時間,克服了常規檢測手段等待時間長、對患者傷害較大、檢測準確率低等缺點,效果顯著,減輕了患者受到的傷害,利于排查產婦流產的原因,利于對妊娠進行指導,具有較高的臨床應用價值,前景廣闊,值得推廣。
參考文獻
[1]染色體微陣列分析技術在產前診斷中的應用協作組.染色體微陣列分析技術在產前診斷中的應用專家共識[J].中華婦產科雜志,2014,49(8):570-572.
[2]滕奔琦,范建輝,章鈞,等.初次自然流產與復發性自然流產絨毛組織細胞遺傳學分析[J].新醫學,2011,42(11):723-726.
[3]陳玉清,裴慧慧,姚書忠,等.不孕癥女性患者焦慮抑郁狀況及相關因素分析[J].新醫學,2013,44(11):756-760.
[4]季修慶,李璃,林穎,等.應用單核首酸多態性一微陣列比較基因組雜交技術檢測胎兒標記染色體[J].中華醫學遺傳學雜志,2012,29(5):510-514.
[5]熊佳麗,王晶,董一善,等.染色體微陣列技術在復發性流產病因診斷中的應用[J].中國現代醫學雜志,2018,28(31):37-41.
[6]程丹,楊箐,李潔,等.復發性自然流產胎兒絨毛染色體微陣列芯片327例分析[J].新醫學,2018,49(11):787-792.
[7]宋婷婷,萬陜寧,黎早,等.染色體微陣列分析技術在側腦室增寬胎兒產前診斷中的應用價值[J].解放軍醫學雜志,2017,42(10):902-908.
[8]胡婷,張竹,王嘉敏,等.染色體微陣列分析在染色體核型分析無法明確診斷病例中的應用價值[J].四川大學學報(醫學版),2017,48(3):460-463.
[9]張燕,符芳,李茹,等.全基因組高分辨率染色體微陣列分析在超聲結構異常胎兒中的應用[J].中華醫學遺傳學雜志,2015,32(2):169-174.
[10]羅彩群,劉洋,鄧惠敏,等.染色體微陣列分析技術在血清學篩查高風險孕婦中的應用價值分析[J/OL].臨床醫藥文獻電子雜志,2019,6(29):127-128.
[11]章鴦,戴美珍,劉佳媚,等.染色體微陣列分析技術在單臍動脈胎兒中的應用[J].中國優生與遺傳雜志,2019,27(3):342-343,291.
[12] Vogel I,Petersen O B,Christensen R,et al.Chromosomal microarray as primary diagnostic genomic tool for pregnancies at increased risk within a population-based combined first-trimester screening program[J].Ultrasound Obstet Gyneco1,2018,51(4):480-486.
[13]American College of Obstetricians and Gynecologists Committee on Practice Bulletins-Obstetrics,Committee on Genetics,Society for Maternal-Fetal Medicine.Practice Bulletin No.162:Prenatal Diagnostic Testing for Genetic Disorders[J].Obstet Gynecol,2016,127(5):108-122.
[14] Wright D,Carey L,Battersby S,et al.Validation of a Chromosomal Microarray for Prenatal Diagnosis Using a Prospective Cohort of Pregnancies with increased hick for Chromosome Abnormalities[J].Genet Test Mol Biomarkers,2016,20(12):791-798.
[15] Baker J,Shuman C,Chitayat D,et al.Informed Decision-Making in the Context of Prenatal Chromosomal Microarray[J].J Genet Couns,2018,27(5):1130-1147.
(收稿日期:2019-08-02) (本文編輯:程旭然)

