超聲引導下豎脊肌平面阻滯在經腹胰十二指腸切除術中的應用觀察
查 鵬,楊麗娟,陳 琪,汪海洋,林 露,陳龍平,何 偉,李 軍
胰十二指腸切除術(PD)切除范圍廣泛,術中術后應激反應重,疼痛程度強,圍術期疼痛管理是PD加速康復外科(ERAS)的重要環節[1]。作為一項新穎的技術,研究發現豎脊肌平面阻滯(erectorspinaeplaneblock,ESP)在胸部手術中具有良好的鎮痛作用[2-3]。本研究擬通過觀察ESP用于PD的鎮痛效果,探討ESP在胰腺外科ERAS中的應用價值。
1資料與方法
1.1病例資料及分組 選擇成都軍區總醫院和綿陽中心醫院2016年12月~2017年11月擬行PD的患者48例,男31例,女17例,年齡33~68歲,體重44~78kg,ASAⅡ~Ⅲ級。排除標準:上腹部手術史;嚴重肝腎功能異常;依賴性傾向或藥物濫用史。所有患者按計算機隨機數表隨機雙盲分為兩組,對照組(C組)和T8雙側豎脊肌平面阻滯組(ESP組),每組24例。T8雙側ESP由專門的麻醉醫師在麻醉準備間完成,主管麻醉醫師不清楚患者的分組。
1.2方法
1.2.1麻醉方式 所有患者常規心電監護,建立上肢靜脈通道,局麻下行左橈動脈穿刺測定平均動脈壓(MAP)。C組給予0.03mg/kg咪達唑倉+ 0.4ug/kg舒芬太尼+1.5mg/kg丙泊酚+0.2mg/kg順式阿曲庫銨進行快速誘導插管,麻醉維持為丙泊酚+雷米芬太尼持續泵注,并間斷給予舒芬太尼和順式阿曲庫銨,根據術中麻醉深度調節丙泊酚和雷米芬太尼的泵注速度以及舒芬太尼和順式阿曲庫銨的用量,手術結束關腹縫皮時停止丙泊酚和雷米芬太尼泵注。ESP組在麻醉前30min在麻醉準備間由專門的麻醉醫師完成T8雙側ESP,然后由主管麻醉醫師按C組完成麻醉誘導和維持。兩組患者均在拔管后30min開始給予靜脈自控鎮痛。
1.2.2ESP操作方法 參照文獻[4],略有改動。患者側臥位,操作區常規消毒,并將B超(低頻)探頭平行于后正中線置于患者T8棘突旁開3cm處找到T8橫突最外側緣,可以很清晰看到豎脊肌和T8橫突,以平面內進針,進針前給予皮膚表面麻醉,緩慢進針,針尖逐及橫突表面時退針少許回抽無血,然后將0.3%羅哌卡因25ml注入到患者豎脊肌與T8橫突之間的間隙。另一側進行同樣操作,完成后訴患者平臥位,送入手術間進行全憑靜脈麻醉和PD。
1.2.3觀察指標 所有患者均記錄手術時間、出血量及麻醉前(T0)、手術切皮時(T1)、手術開始1h(T2)、手術開始2h(T3)、關腹縫皮時(T4)和蘇醒并拔出氣管導管后30min(T5)的平均動脈壓(MAP),計算術中丙泊酚、舒芬太尼、雷米芬太尼和順式阿曲庫銨的用量,以及手術后患者蘇醒時間、拔出氣管導管時間和T5時的疼痛評分(視覺模擬評分,VAS)和不良反應。不良反應包括煩躁、惡心嘔吐(PONV)、嗜睡、呼吸抑制。
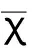
2結 果
2.1患者一般資料及手術情況 在性別、年齡、體重方面兩組患者無顯著差異,術中出血量及手術時間差異均無統計學意義(表1)。
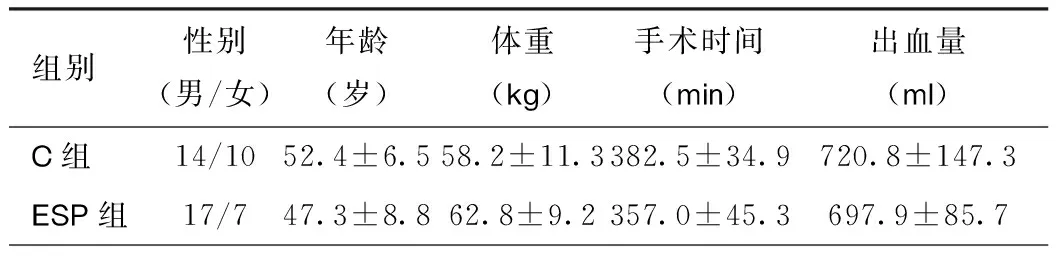
表1 患者一般資料及手術情況(n=24)
2.2麻醉手術過程中MAP變化C組和ESP組在
T0、T1、T2、T3和T4這幾個時間點MAP相差無統計學意義,在T5時ESP組顯著低于C組(P<0.05)(表2)。
2.3術中麻醉藥使用總劑量和術畢蘇醒及拔管時間ESP組丙泊酚用量與C組差別無統計學意義,但舒芬太尼、雷米芬太尼和順式阿曲庫銨的用量均顯著低于C組(P<0.05);兩組患者術畢的蘇醒時間和拔管時間差別顯著,ESP組與C組相比明顯縮短(P<0.05)。(表3)
表2 PD過程中的MAP變化(±s,n=24)
表3 PD術畢拔管情況及術后30min的VAS評分(±s,n=24)
2.4拔管后30min患者的不良反應發生情況 拔管后30minESP組患者VAS評分顯著低于C組(P<0.05),且出現煩躁和PONV的患者顯著少于C組(P<0.05),而寒戰、呼吸抑制和嗜睡等不良反應兩組差別無統計學意義(表4)。
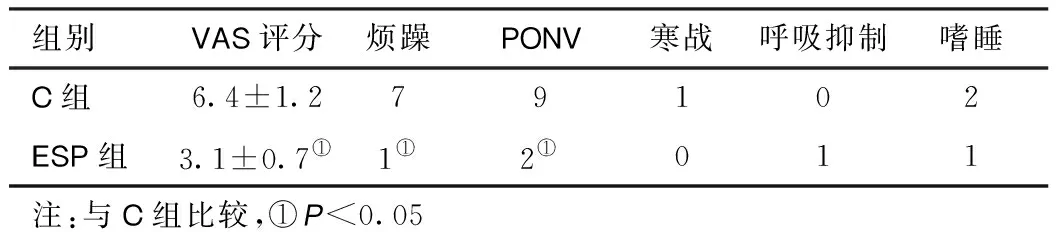
表4 拔管后30min VAS評分及不良反應(n=24)
3討 論
ERAS中圍術期疼痛管理的關鍵不僅要求術中術后充分鎮痛,而且還需要減少阿片類藥物的用量,因此聯用多種鎮痛技術的多模式鎮痛受到人們越來越多的關注[5-6]。
PD手術創傷大,時間長,手術過程中需要較大劑量的麻醉性鎮痛藥物,從而導致術畢患者復蘇時間延長,因此人們在聯用其他鎮痛手段方面人們進行了一些嘗試,如廣泛使用的硬膜外阻滯[7]。硬膜外阻滯鎮痛療效確切,可減少阿片類藥物用量.但由于硬膜外阻滯具有呼吸抑制、低血壓、神經損傷、硬膜外血腫和全脊麻等風險,且擬行PD的患者多伴有肝功能損害,凝血功能障礙的發生率較高,硬膜外穿刺往往屬于禁忌,因此在PD術中聯用硬膜外阻滯在臨床中并不能得到推廣。另外,研究發現胸椎椎旁阻滯也可用于腹部手術的鎮痛[8],但也具有全脊麻、損傷血管、氣胸、肋間神經損傷和低血壓等風險,因此也很少用于PD術中。
2016年Forero等[9]首次報道了ESP并將其應用于胸背部神經病理性疼痛的治療,將0.5%羅哌卡因20ml注射于豎脊肌深部的T5橫突上,可阻滯同側T3-T9脊神經支配區域[10]。新鮮尸體的解剖和影像學研究表明,將局麻藥物注射于T5橫突上,藥物可以透過肋間內肌和肋間外肌,經過肋橫突孔阻滯胸脊神經背側支和腹側支的起始部位來達到相應鎮痛效果,甚至有一部分局麻藥物可以到達椎旁區域達到抑制內臟痛的效果[11]。本研究發現,PD術前預先在超聲引導下給予ESP,可以顯著減少術中阿片類鎮痛藥舒芬太尼和雷米芬太尼和肌松藥順式阿曲庫胺的用量,表明0.3%羅哌卡因ESP具有良好的鎮痛和肌松作用。盡管PD術前預先給予ESP,術中MAP與對照組相差不大,但在蘇醒拔管后30min患者的疼痛程度顯著弱于對照組,且MAP也顯著低于對照組,表明ESP在PD術后仍然具有一定的鎮痛作用。術中聯用ESP這一技術,顯著減少鎮痛藥和肌松藥的用量,從而明顯縮短了PD術后的蘇醒時間和拔管時間,顯著降低拔管后煩躁和PONV等不良反應的發生。兩組手術時間和出血量差異無統計學意義,表明ESP不僅操作簡單,而且安全可靠,不會增加患者術中的出血風險。
由此可見,全麻復合T8雙側ESP對PD患者術中術后的疼痛管理具有重要作用,可以顯著降低阿片類藥物的用量,不僅有助于患者PD術后復蘇,更有助于填補術后鎮痛手段實施前的空窗期。ESP操作簡單,安全有效,值得在臨床推廣應用。

