PDCA循環管理對經尿道膀胱腫瘤電切術后患者應激反應及生活質量的影響
謝 寧 邱璇茜 李子申 黃 梅 曾秋萍 宋樂明
膀胱腫瘤是男性常見的泌尿生殖系統疾病,誘發因素較多,如長期接觸致癌物、吸煙、遺傳因素等,癥狀多表現為尿痛、尿頻、尿急、血尿等[1]。經尿道膀胱腫瘤電切術是治療本病的主要手段,但手術操作所帶來的創傷,易導致患者術后發生應激反應,加上部分患者過于擔心手術效果,心理壓力大,術后生活質量較低。PDCA循環是美國質量管理專家休哈特博士首先提出的,由戴明博士宣傳普及,故又稱為戴明環[2]。近年,PDCA循環管理已廣泛用于腫瘤手術及護理質量管理中[3-4],主要分為計劃、執行、檢查、處理四個階段。為探討PDCA循環管理對經尿道膀胱腫瘤電切術后患者應激反應及生活質量的影響,本研究選取2017年1月—2018年1月來院行經尿道膀胱腫瘤電切術且實施PDCA循環管理的47例臨床資料進行分析,現報告如下。
1 資料與方法
1.1 一般資料
選取2017年1月—2018年1月來我院行經尿道膀胱腫瘤電切術的患者93例,納入標準[5]:經術后病理活檢確診為非肌層浸潤性腫瘤;均具備經尿道膀胱腫瘤電切術手術指征。排除標準:合并凝血功能異常者;合并心、肝、腎、肺等重要器官病變者;精神疾病者;資料不全者。按入院順序隨機數字編號法分為兩組,對照組46例,男29例,女17例;年齡45~78歲,平均(56.28±4.12)歲;病程3~10年,平均(5.23±1.42)年;腫瘤直徑0.5~4.5 cm,平均(3.12±0.32)cm;觀察組47例,男28例,女19例;年齡46~78歲,平均(56.31±4.16)歲;病程3~12年,平均(5.31±1.49)年;腫瘤直徑0.6~4.5 cm,平均(3.15±0.34)cm。兩組性別、年齡、病程及腫瘤直徑比較不存在統計學差異(P>0.05)。所有患者及其家屬均簽署知情同意書,且經醫院倫理學委員會批準。
1.2 方法
兩組患者均行經尿道膀胱腫瘤電切術,對照組患者開展常規護理,做好術前準備工作,準備好手術器械及藥品,手術期間密切監測患者生命體征,認真配合手術醫師進行護理操作;術后疼痛明顯者給予鎮痛處理,同時做好心理疏導,告知患者術后相關注意事項。
觀察組患者在常規護理基礎上實施PDCA循環管理,主要分為4個階段。①計劃階段:術前向患者發放調查問卷表,對患者機體應激狀況、心理情況進行評價并分析其原因。膀胱腫瘤患者自身機體功能較差,加上手術帶來的創傷,疼痛明顯,內環境不穩定,因此應激水平提高;同時部分患者過于擔心手術效果以及高額費用,術后易產生緊張、焦慮、抑郁等負性心理。②實施階段:成立護理小組,由護士長擔任小組組長,開展專業化培訓,通過培訓活動將新技術、新理念傳遞給護理人員,從而提高其綜合素養;針對患者出現應激反應的原因,術后給予疼痛護理,例如人文關懷、分散患者注意力、給予鎮痛藥物等;針對不良心理狀態,術后應及時進行心理疏導,定期巡視,多關心、安慰患者,并指導家屬尤其患者配偶,給予患者更多鼓勵與支持,使患者樹立戰勝疾病的自信心。③檢查階段,護理小組組長應不定期對上述護理措施的執行情況進行檢查,積極與患者溝通交流,傾聽患者意見,并進行分析及整改。④處理階段,將發現的問題及時與相關護理人員進行溝通,有效指導護理人員進行改進。
1.3 觀察指標
①觀察兩組手術前后應激反應指標變化,分別于手術前后采集外周血5 mL,以速度2 500 r/min離心處理10 min后,分離血清,待檢測。采取放射免疫沉淀法檢測患者皮質醇(Cor)水平;采取酶聯免疫吸附法檢測患者去甲腎上腺素(NA)、腎上腺素(AD)水平。②隨訪6個月,采用焦慮自評量表(Self—Rating Anxiety Scale,SAS)[6]對患者手術前后焦慮癥狀進行評定,共20條目,采取1~4級評分法,分值越高代表患者焦慮癥狀越嚴重;采用抑郁自評量表(Self-rating Depression Scale,SDS)[7]對患者手術前后抑郁癥狀進行評定,共20條目,采取1~4級評分法,分值越高代表患者抑郁癥狀越嚴重。③隨訪6個月,采用SF-36生活質量評分量表對患者手術前后生活質量進行評定,共包括生理功能、情感功能、社會功能、總體健康等四個維度,每項100分,分值越高越好。
1.4 統計學處理
2 結果
2.1 兩組手術前后應激反應比較
兩組術后血清Cor、NA、AD水平較術前均降低,且觀察組低于對照組(P<0.05),見表1。
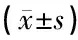
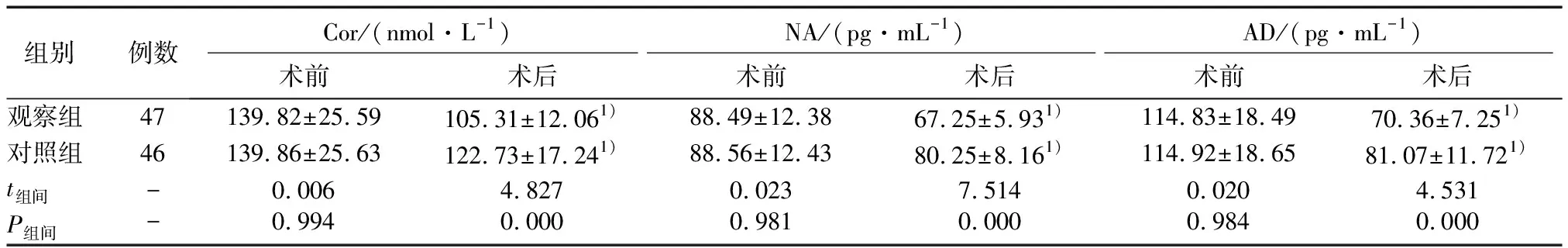
組別例數Cor/(nmol·L-1)術前術后NA/(pg·mL-1)術前術后AD/(pg·mL-1)術前術后觀察組47139.82±25.59105.31±12.061)88.49±12.3867.25±5.931)114.83±18.4970.36±7.251)對照組46139.86±25.63122.73±17.241)88.56±12.4380.25±8.161)114.92±18.6581.07±11.721)t組間-0.0064.8270.0237.5140.0204.531P組間-0.9940.0000.9810.0000.9840.000
注:1)與術前比較,P<0.05
2.2 兩組手術前后心理狀態比較
兩組術后SAS、SDS評分較術前均降低,且觀察組低于對照組(P<0.05),見表2。
2.3 兩組手術前后生活質量評分比較
兩組術后6個月生理功能、情感功能、社會功能、總體健康評分較術前均提高,且觀察組t組間高于對照組(P<0.05),見表3。
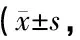
表2 兩組手術前后SAS、SDS評分比較 分)
注:1)與術前比較,P<0.05
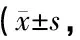
表3 兩組手術前后SF-36評分比較 分)
注:1)與術前比較,P<0.05
3 討論
膀胱腫瘤的發病率較高,約占全部惡性腫瘤總人數的3.5%,其中以非肌層浸潤性腫瘤最為多見[8-9]。經尿道膀胱腫瘤切除術是治療本病的主要手段,具有創傷小、術后恢復快、可保留膀胱功能等優點。但手術操作對機體均有一定刺激,術后疼痛的出現易引起應激反應。也有研究發現[10],不良心理狀態對手術效果有一定影響,心理波動程度較大患者會出現強烈的應激反應,進而影響術后康復。由于膀胱腫瘤多發生于老年人,對疾病發病誘因、病理機制、治療方法及治療效果等認識不足,以及對手術部位疼痛存在恐懼,患者易表現出緊張、焦慮、抑郁等負性情緒。故圍手術期配合有效的護理措施顯得尤為重要。
常規護理的開展,主要按照統一、固定的流程進行護理操作,能確保護理工作有序地進行,但未充分考慮到患者的個體化因素,也未對各項護理措施中可能存在的缺點引起重視,不符合當前生理-心理-社會模式的要求。PDCA循環管理是基于PDCA循環理論的一種新型護理模式,通過成立科室護理小組,由護士長擔任小組組長,負責引導護理人員對患者基本情況進行實時評估,并不斷改善護理工作中存在的不足,以達到提升護理效果的目的。有研究報道[11-12],經尿道膀胱腫瘤患者術后引起的應激反應主要涉及兩方面的變化,一是激活下丘腦-垂體-腎上腺軸系統,促進皮質醇的合成和釋放,二是增強全身交感神經系統的活性,促進去甲腎上腺素、甲腎上腺素分泌。本研究顯示,兩組術后血清皮質醇、去甲腎上腺素、腎上腺素水平較術前均降低,但觀察組術后上述水平優于對照組。可見通過實施PDCA循環管理,對膀胱腫瘤患者出現的應激反應問題進行有效改進,做好人文關懷、鎮痛處理等,可緩解患者術后應激反應。
由于手術操作對機體的刺激,易引起應激反應及不良心理反應,導致患者術后生活質量下降。因此術后給予患者輔助性治療及配合相應的護理措施的主要目的都是提高患者的生活質量[13-17]。與常規護理模式相比,PDCA循環護理管理模式的實施,其優點在于能解決膀胱腫瘤患者的個體化問題,優化患者全身狀態,在減輕患者機體應激反應的同時,能消除患者的負性情緒,從而提高患者生活質量[16-17〗。本研究顯示,兩組治療后SAS、SDS較治療前均有降低,術后生理功能、情感功能、社會功能、總體健康評分較術前均有所提高,但觀察組術后心理狀態及生活質量評分均優于對照組。可見開展PDCA循環管理,通過準確評估患者術后的個體化狀態,有利于緩解患者術后負性情緒,提高患者生活質量。
綜上所述,PDCA循環護理管理作為一種新型的護理模式,有利于緩解經尿道膀胱腫瘤電切術患者術后的應激反應及負性情緒,從而提高其生活質量,具有良好的應用效果。

