上呼吸道感染病原菌分布與耐藥情況分析
余海根 付蓮花 朱可名
上呼吸道感染多可痊愈,然而對于嬰幼兒、老年人而言,其體質虛弱,若感染得不到及時控制,極易誘發各嚴重并發癥,甚至威脅患者生命[1-2]。醫院統計數據顯示,上呼吸道感染發生率為臨床細菌感染首位,且近年來隨著抗生素藥物的濫用,細菌耐藥性明顯增強,因此及時進行痰液檢驗,明確病原菌分布及藥敏試驗,合理使用抗生素,對患者痊愈有著積極意義[3]。為進一步分析我院近兩年收治上呼吸道感染患者病原菌分布情況及耐藥情況,筆者對80名患者臨床資料進行研究分析,現將具體報告如下。
1 資料與方法
1.1 臨床資料
選取自2016年6月—2017年12月在我院接受診治的80例上呼吸道感染患者作為研究對象,男44例,女36例;年齡2~80歲,平均(52.92±3.33)歲;患者均經檢查確診為上呼吸道感染,排除合并其他呼吸道疾病、采樣前1周抗生素用藥史患者。
1.2 方法
患者入院后第2天,取清晨痰液或深喉咽試子標本,共80份送檢。實驗室進行病原菌培養,使用儀器及試劑為血平板、無菌生理鹽水、麥康凱平板、加樣器、嗜血桿菌巧克力平板、恒溫培養箱、接種針、生物安全柜等,使用培養基由上海朗賦實業有限公司提供,抗菌藥物紙片由北京天壇藥物生物技術開發公司提供。依照《全國臨床檢驗操作規程》[4]提供的方法分離菌株,痰液標本或咽試子標本接種于血平板,嗜血桿菌巧克力平板培養48 h,分純之后,法國ATB系統細菌鑒定儀對病原菌分布進行鑒定。依照菌種將分類培養、鑒定出的菌株進行分類,計算病原菌所占比例,并采用MIC紙片擴散法對主要病原菌進行藥敏試驗。
1.3 統計學分析
2 結果
2.1 病原菌分布
80份送檢標本中,共分離出126株病原菌,其中多重病原菌感染22例,占27.5%;其中共檢出革蘭陰性桿菌62株,占49.21%,以金黃色葡萄球菌、肺炎鏈球菌為主;革蘭陽性球菌50株,占39.68%,以大腸埃希菌、肺炎克雷伯菌及銅綠假單胞菌為主,真菌14株,占11.11%。革蘭陰性菌、革蘭陽性桿菌檢出率明顯高于其他病原菌(P<0.05)。具體見表1。
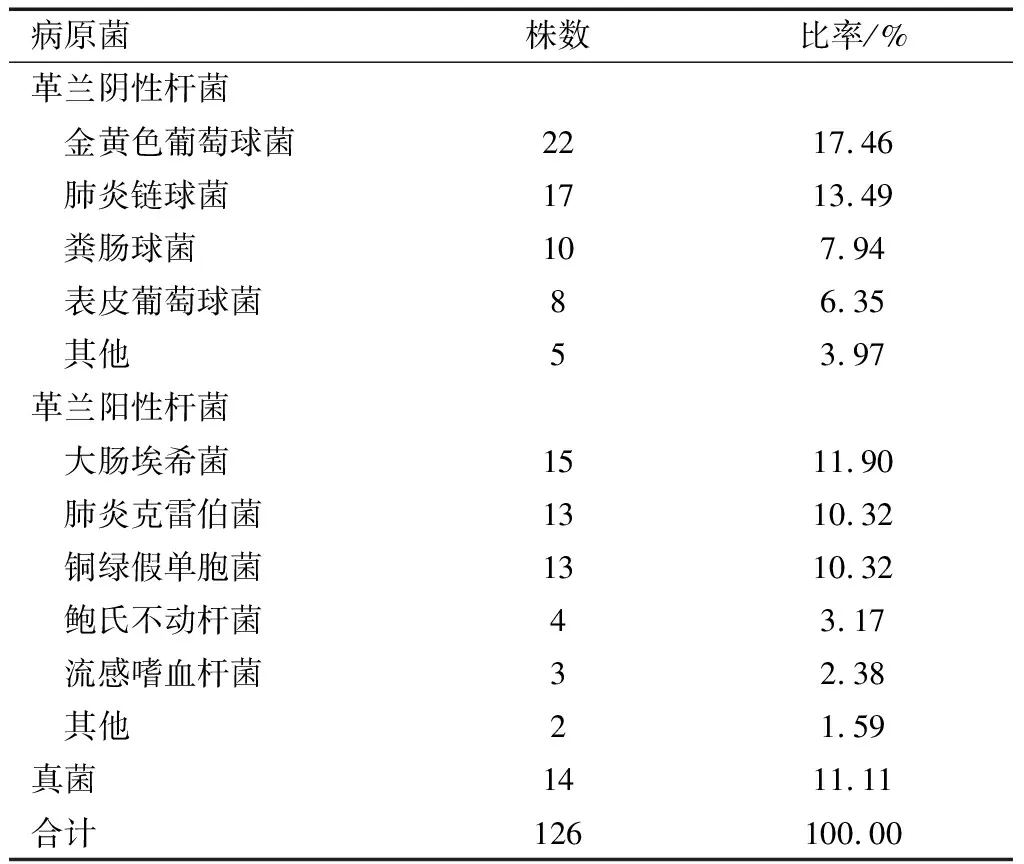
表1 80份送檢標本病原菌分布情況
2.2 革蘭陰性桿菌耐藥情況
革蘭陰性桿菌對頭孢曲松、美羅培南及頭孢唑啉耐藥率較高,金黃色葡萄球菌、肺炎鏈球菌及糞腸球菌藥物耐藥性均在80%以上,均對慶大霉素敏感,具體見表2。
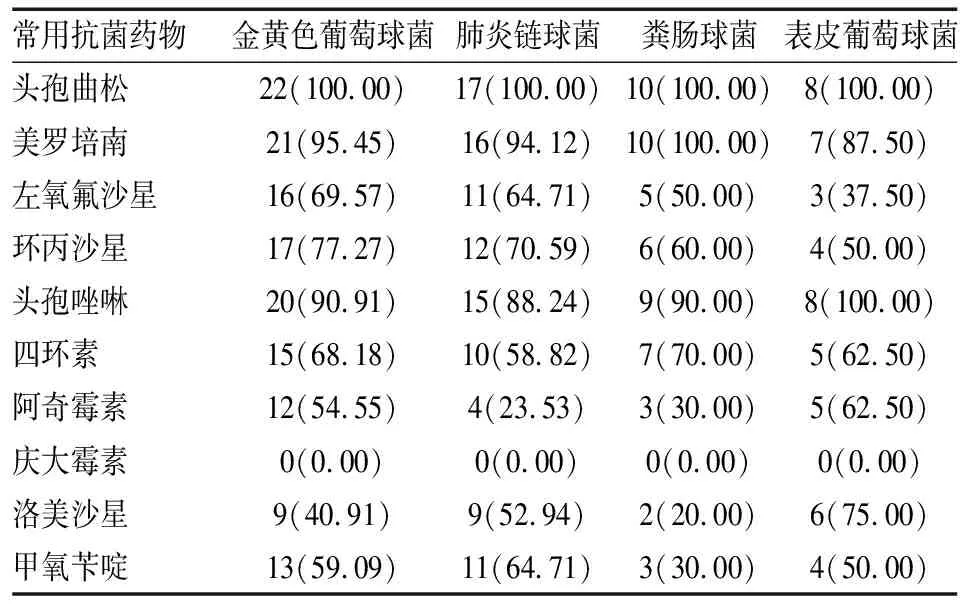
表2 主要病原菌藥物耐藥性性情況 [n(%)]
2.3 革蘭陽性桿菌耐藥情況
大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌對甲氧芐啶、頭孢唑林、左氧氟沙星及氟氯西林耐藥,耐藥率均在90%以上,均對萬古霉素敏感。見表3。
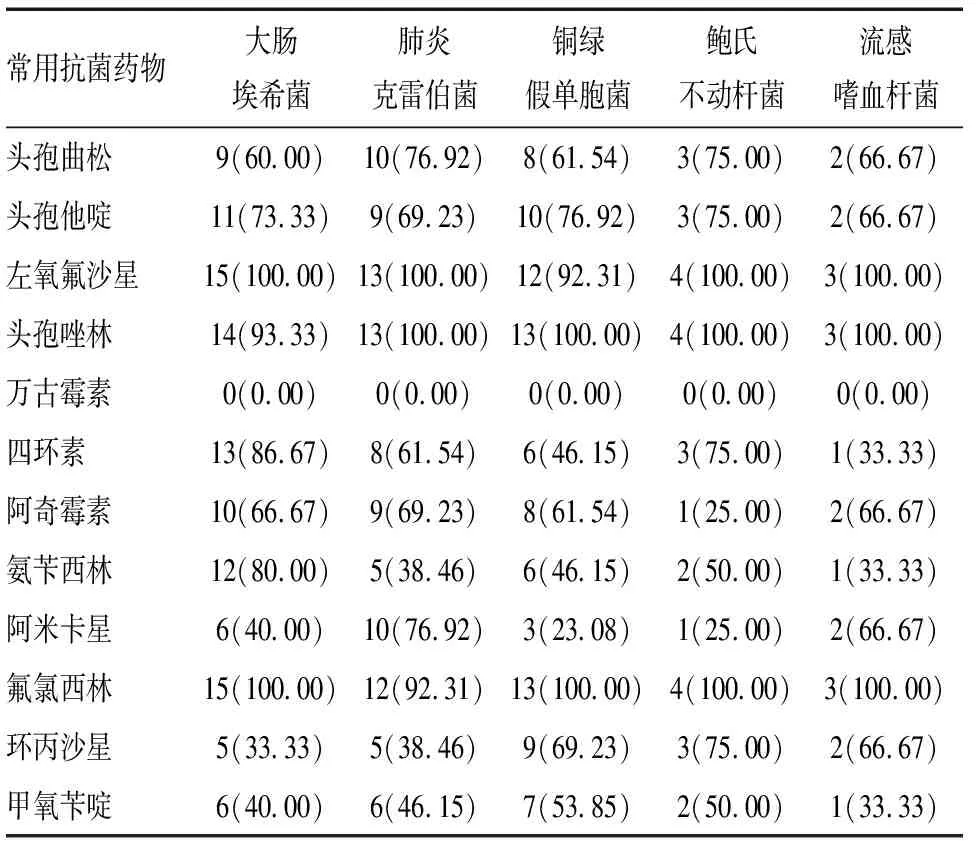
表3 主要病原菌藥物耐藥性性情況 [n(%)]
3 討論
上呼吸道感染在臨床上具有較高的發病率,其中以小兒、老年人更為常見,發熱為主要臨床表現,如不能及時降溫,發生持續高熱狀態,則可引起抽搐、驚厥,甚至神經系統功能受損,影響患者身心健康[5]。目前,抗生素應用最為廣泛的疾病為上呼吸道感染[6],在進行治療時,需依據疾病的病原菌分布情況選擇對應的抗生素。自青霉素被發現后,新的抗生素種類不斷出現,可供選擇抗生素藥物逐漸增多,這也就導致耐藥菌株數量的增加,導致病原菌種類、耐藥性不斷發展改變,臨床醫生若依照經驗用藥則無法良好地控制病情,因此盡早進行痰標本試驗,了解病原菌分布情況,并依照藥敏試驗用藥對于預防、規避耐藥菌出現尤為重要。
導致耐藥菌發生、發展的因素為多方面的,除藥物自身耐藥機制、抗菌活性、藥代動力學及作用機制外,抗生素使用頻率、藥物管理模式等亦為引起細菌耐藥性的主要原因,因此醫院需制定嚴格的抗生素使用規范,醫院制定完善的抗生素使用規范,盡量爭取輪休應用,從而降低耐藥菌產生速度,保持藥物良好的效果。同時,應定期監測常見感染性疾病的主要病原菌以及細菌耐藥性,從而合理指導抗生素應用。統計數據顯示[7],近年來肺炎鏈球菌、流感嗜血桿菌等為上呼吸道感染常見致病菌, 本次研究中以金黃色葡萄球菌、肺炎鏈球菌及大腸埃希菌等為主,分析認為可能與本次納入樣本年齡、數量有關。本次研究發現多重病原菌感染22例,通過對患者病歷分析發現,其中21例為住院患者,因此考慮院內交叉感染的出現,鑒于此,醫院需做好環境消毒工作,減少院內感染的發生。在多重病原菌感染中,有62株為革蘭陰性桿菌(金黃色葡萄球菌、肺炎鏈球菌為主)、50株為革蘭陽性桿菌(大腸埃希菌、肺炎克雷伯菌及銅綠假單胞菌為主)、14株真菌。革蘭陰性菌、革蘭陽性桿菌檢出率明顯高于其他病原菌(P<0.05)。這一結果提示:院內感染中以革蘭陰性菌及革蘭陽性桿菌為主,在進行治療時,可根據這一結果選擇革蘭陰性菌及革蘭陽性桿菌的敏感、光譜菌,以達到較好的治療效果。
在未獲取病原菌學證據前,臨床多經驗性應用抗感染抗生素治療,以期達到覆蓋肺炎鏈球菌的效果,然而近年來隨著大環內酯類抗生素等藥物的推廣使用,肺炎鏈球菌等主要病原菌對紅霉素耐藥率逐漸升高,病株繼發耐藥現象時有發生。朱美君等[8]在對950例肺炎支原體患兒進行研究時發現,支原體主要對氧氟沙星、左氧氟沙星、吉他霉素、多西環素、多替沙星以及克林霉素等敏感率較高,而對其他抗菌藥物的敏感性則比較低。研究在對主要病原菌耐藥情況進行觀察時發現,革蘭陰性桿菌對頭孢曲松、美羅培南及頭孢唑啉等臨床常用藥物耐藥性超過80%,但均對慶大霉素敏感;而革蘭陽性桿菌對甲氧芐啶、頭孢唑林、左氧氟沙星及氟氯西林耐藥率達到90%以上,且對大部分藥物耐藥率超過50%,均對萬古霉素敏感。上述結果提示:在進行治療的過程中,如藥敏結果尚未確定,則需根據上述結果進行經驗性用藥,以提早控制患者的感染情況,以便在藥敏結果出來后,更換更為有效的治療藥物。且我院常用抗菌藥物耐藥性已經非常嚴重,這可能與臨床大量、長時間使用該類抗菌藥物有直接關系,需要引起臨床工作者的重視。亦有學者提出[9-10],病原菌對大環內酯類藥物耐藥性主要原因中,基因突變亦有著重要作用,本次研究受條件限制,未能進行深入探討。本次研究顯示,金黃色葡萄球菌、肺炎鏈球菌及大腸埃希菌等對慶大霉素、萬古霉素敏感,分析認為可能與藥物結構特殊,藥物不易被細菌破壞有關。
總之,上呼吸道感染患者存在多病原菌感染現象,且病情較為隱匿,因此在明確診斷后,需盡快確定病原菌分布,并結合實驗室藥敏試驗,通過檢測細菌耐藥,針對性、規范性給藥,從而避免耐藥現象的出現,保證患者盡快康復。

