Lapro-Clip可吸收夾及改良三孔在腹腔鏡闌尾切除術中的應用效果
曾昭輝 尹潤彬 趙紅旗 胡明龍 梁順興 程海兵 盧潤廣 熊德財
廣東醫科大學寮步醫院普外科,廣東東莞 523400
闌尾炎是常見病、多發病[1]。從1886年哈佛大學教授Regineld Fitz提出把闌尾切除術作為治療闌尾炎的方法,至今已有一百三十余年[1]。現代腹腔鏡技術發展迅速,LA因具有創傷小、恢復快、并發癥少等優點,已逐漸取代開腹闌尾切除術,在臨床廣泛應用[2-4]。闌尾炎病情變化多端,同時臨床上視闌尾切除術為外科醫生的入門手術,多由年輕醫師完成,術后出現嚴重并發癥的情況仍時常發生。繼續改良、優化闌尾切除術是有必要的。本項目用隨機數字表法將我院普外科收治的闌尾炎患者分成改良組及傳統組,改良組應用改良三孔切口及Lapro-Clip可吸收夾夾閉闌尾殘端,傳統組應用傳統三孔切口及腹腔鏡縫合技術處理闌尾殘端,并作對比研究。
1 資料與方法
1.1 一般資料
將2017年1月1日~2017年10月31日入住我普外科120例闌尾炎患者,用隨機數字表法分成改良組及傳統組。改良組60例,男27例(45.0%),女33例(55.0%),年齡4~83歲,平均(34.7±2.1)歲。 傳 統 組 60例,男 41例(68.3%),女 19例(31.7%),年齡9~79歲,平均(32.7±1.9)歲。術后病理檢查,11例報壞疽性闌尾炎并穿孔,22例報壞疽性闌尾炎,69例報化膿性闌尾炎,15例報慢性闌尾炎急性發作,3例報單純性闌尾炎。兩組患者年齡、性別等臨床資料,差異均無統計學意義(P>0.05)。本項目經我院醫學倫理委員會討論后批準,參與研究的患者均知情同意。
1.2 納入及排除標準[5]
納入標準:(1)無腹腔鏡手術禁忌。(2)術前無嚴重基礎病,可耐受手術。(3)急性闌尾炎:術前超聲或CT檢查證實無闌尾周圍膿腫形成;(4)慢性闌尾炎:有闌尾炎發作史,術前行超聲或CT檢查證實無右下腹包塊。
排除標準:(1)既往腹腔有復雜手術史,可能存在嚴重、廣泛的粘連;(2)有嚴重水電解質平衡紊亂或合并休克等危重患者;(3)超聲或CT檢查證實有闌尾周圍膿腫形成;(4)因嚴重心肺疾患不能耐受手術。
1.3 手術方法
1.3.1 改良組手術方法 行氣管插管全麻,臍下緣戳孔,置入10 mm trocar(觀察孔),建立氣腹,放入腹腔鏡探查腹腔。腹腔鏡直視下建立另兩個操作孔,一個在恥骨聯合上方皮膚皺褶戳孔,置入10mm trocar ,為副操作孔;一個在恥骨聯合與臍連線中點戳孔,置入5mm trocar,為主操作孔。置入器械探查腹腔,沿盲腸的三條結腸帶找到闌尾,用無損傷抓鉗夾住闌尾末端,向上提起,用電鉤緊貼闌尾從末端分離系膜至根部。改副操作孔為觀察孔,從原觀察孔用12mm Lapro-Clip可吸收夾(美國TYCO公司)將闌尾頂在側腹壁上,上夾夾閉闌尾殘端(圖1)。如闌尾根部較粗,直徑>0.8cm,腔鏡下分離鉗未能完全鉗夾根部(如圖2),一個可吸收夾無法完全夾閉闌尾殘端,可在第一個可吸收夾上約3mm處剪開闌尾漿肌層(圖3),夾尖略斜向下上第二個夾(圖4),距離第二個可吸收夾5mm處用剪斷闌尾,電凝燒灼闌尾殘端黏膜。闌尾直接從原觀察孔取出。排盡腹腔內CO2氣體,切口均用2-0可吸收線用皮內縫合法縫合。
1.3.2 傳統組手術方法 采用傳統三孔切口,臍下緣切口同改良組,另兩操作孔,主操作孔位于右下腹麥氏點右上方,置入10mm Trocar;副操作孔在左下腹反麥氏點右上方,置入5mm Trocar。處理闌尾殘端用腹腔鏡下縫合技術,包括闌尾殘端結扎包埋或結扎不包埋。余步驟同改良組。
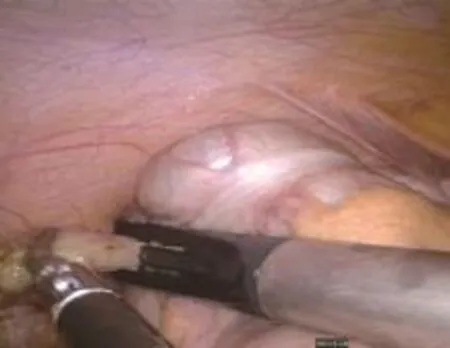
圖1
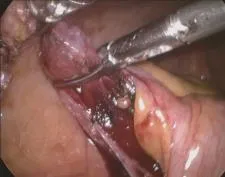
圖2
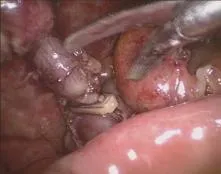
圖3
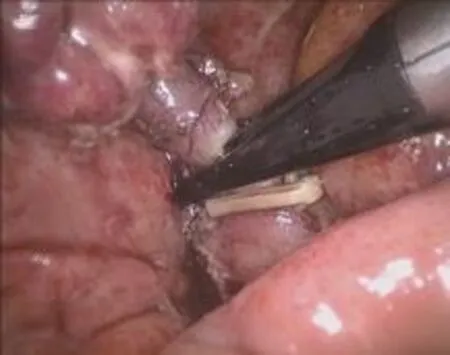
圖4
1.4 觀察指標
觀察比較兩組住院費用、并發癥情況、手術總用時、處理闌尾根部用時及術后開始肛門排氣用時。
表1 改良組與傳統組相關數據的比較(±s)

表1 改良組與傳統組相關數據的比較(±s)
組別 n 手術總用時(min) 處理根部用時(min) 肛門排氣用時(min) 費用(元)改良組 60 45.32±16.67 9.68±5.57 14.15±4.97 8607.47±2338.71傳統組 60 55.65±17.26 21.23±9.14 23.22±7.61 8178.44±1980.01 t-3.337 -8.361 -7.727 1.085 P 0.001 0.000 0.000 0.28
1.5 統計學方法
采用SPSS19.0統計學軟件進行分析,P<0.05為差異有統計學意義。
2 結果
2.1 兩組相關數據比較
比較兩組的住院費用,差異無統計學意義(P>0.05),比較兩組的手術總用時、處理闌尾根部用時及術后開始肛門排氣用時,改良組均較傳統組用時短,差異有統計學意義(P<0.05),見表1。兩組均完成LA,無中轉開腹。
2.2 隨訪情況
囑患者出院后3天內復診1次,后由主管醫師電話隨訪2~5個月,無失訪情況。兩組患者均無盆腹腔膿腫、闌尾殘端瘺等嚴重并發癥。兩組均用皮內縫合法縫合傷口,瘢痕小而美觀。改良組副操作孔位于恥骨聯合上方皮膚皺褶,瘢痕小且隱蔽,效果更美觀。
3 討論
隨著技術的進步,三孔LA已經廣泛應用于急、慢性闌尾炎的治療,特別是對術前診斷不明確及肥胖患者[6-7]。目前甚至已有二孔法、單孔法等成熟術式[8-9],但因手術難度增加,尚未能推廣。無論何種術式,闌尾殘端的處理是手術成功的關鍵。闌尾殘端可用圈套器雙道結扎,或結扎夾或腹腔鏡縫合技術,或用切割吻合器在根部連同系膜一并切斷關閉[6]。切割吻合器雖明顯縮短手術時間,但因其價格昂貴,故其臨床應用受限。圈套器雙道結扎操作方便,但力度難控制,容易出現結扎線松脫或闌尾根部斷裂,引起闌尾殘端漏等并發癥。腹腔鏡縫合技術處理殘端包括結扎包埋、結扎不包埋、包埋不結扎,三種方法雖無明顯差異[10],但鏡下縫合技術均有難度大,學習曲線長,初學者難掌握的特點。結扎夾夾閉法,國內曾有醫師采用鈦夾夾閉闌尾殘端,雖有簡單易行的優點。但金屬鈦夾留置體內引起的并發癥較多[11-12],肽夾脫落、移位也時有發生[13],故可認定鈦夾處理闌尾殘端是不可靠的。同時留置體內的鈦夾在患者行腹部 CT或MRI等影像學檢查時會產生偽影、強光折射等情況,影響鄰近組織的觀察[11-13]。對比鈦夾,改良組應用Lapro-Clip可吸收夾,保留了簡單易行的優點,同時克服鈦夾的缺點。Lapro-Clip可吸收夾的雙側夾閉結構,雙層保護牢固度極高,很難脫落、移位。其內層采用MAXON(polyglyconat)材質,外層采用DEXONPGA材質,通過簡單水解反應180天內可完全吸收,能避免術后影像學檢查的干擾。Lapro-Clip可吸收夾的遠端閉合設計,還能避免組織切割,確保被夾閉組織的安全愈合。還有Lapro-Clip可吸收夾不導電,即使接觸工作中的電外科器械不也會損傷夾閉的組織。結果分析顯示改良組及傳統組均未發現闌尾殘端瘺、盆腹腔膿腫等嚴重并發癥,提示改良組及傳統組的術式均安全、可靠。比較兩組的手術總用時及處理闌尾根部用時的P<0.05,及陳金水等研究指出對于闌尾回腸或結腸后位、腹膜后等不易顯露者,腔鏡下打結困難者,均可采用結扎夾夾閉闌尾殘端[14],以上情況提示LA時用Lapro-Clip可吸收夾夾閉闌尾殘端更簡單易行。比較兩組術后開始肛門排氣用時的P<0.05,提示改良組患者術后胃腸功能恢復更快。
操作體會:1.改良組將闌尾頂在側腹壁上然后上夾,可讓可吸收夾更容易完全夾閉闌尾根部;2.當闌尾較粗一個可吸收夾無法完全夾閉闌尾殘端時,陳金水等的研究介紹先用絲線預結扎一道后,再上可吸收夾[14]。絲線結扎后上夾的方法需應用鏡下縫合技術增加了操作難度,改良組有11例患者采用上兩個可吸收夾夾閉闌尾殘端(詳見改良組手術方法),11例患者均順利恢復,無殘端瘺等并發癥;3.當闌尾根部壞疽穿孔時,有時很難在穿孔的根部上夾,馬磊等關于根部壞疽穿孔闌尾炎的腹腔鏡治療策略一文中介紹,根部距盲腸壁有完整段且長度≥3mm,可用可吸收夾直接夾閉。根部距盲腸壁有完整段且長度<3mm,建議殘端處回盲壁全層間斷縫合3~4針,且進針點距根部約5mm。根部距盲腸壁無完整段,建議距根部1cm處沿垂直方向采用腔內切割吻合器閉合并切割部分盲腸壁組織[15]。本項目有1例患者根部壞疽穿孔且根部距盲腸壁完整段<3mm,用可吸收夾夾閉殘端困難,改用絲線在根部預縫合三針(操作與縫荷包類似)固定縫線位置后結扎闌尾根部,然后縫荷包包埋殘端,此患者術后恢復順利。
綜上所述,應用Lapro-Clip可吸收夾處理闌尾根部的改良三孔LA,具有更簡單易行、術后恢復更快及術后更美觀的效果。改良、優化后的術式,降低了手術難度,適合臨床推廣。

