全麻下支氣管鏡檢術后不良反應觀察及護理對策
劉艷琴 靳慶芝 謝梅 劉麗萍 丁朵 李姍姍 鄭路路
支氣管鏡檢查術是將細長的纖維支氣管鏡經口或鼻置入患者的下呼吸道,即經過聲門進入氣管和支氣管以及更遠端,直接觀察氣管和支氣管的病變,并根據病變進行相應的檢查或治療[1]。大多數肺部及氣道疾病,如腫瘤、間質性肺病、肉芽腫性疾病以及某些感染性疾病需要通過支氣管鏡檢查來確定疾病的診斷和后續治療,因此,支氣管鏡檢術是呼吸內科常用的、非常重要的有創操作[2]。
一般情況下,纖維支氣管鏡檢術采用的是局部麻醉的方式,即使用2%利多卡因對聲門及氣道黏膜進行表面麻醉。然而,纖維支氣管鏡進入聲門及氣道時,仍會對患者造成較強的刺激,患者出現體動、劇烈咳嗽、心慌等不良反應。加之心理上的緊張及對疾病的顧慮,患者不能有效的配合檢查及治療,影響了支氣管鏡檢術的順利進行[3]。為此,我科近年來開展了全麻下經喉罩或氣管插管的支氣管鏡檢術,大大減少了患者的不良反應及畏懼心理,取得了患者的良好配合,同時也擴大了支氣管鏡檢查術的適應證,例如超聲支氣管鏡引導下經支氣管針吸活檢術(endobronchial ultrasound-guided transbronchial needle aspiration, EBUS-TBNA)等,提高了支氣管鏡檢查術的成功率[4-5]。但全麻后患者需要較長的蘇醒期,需要更嚴密的臨床護理監護,這對護理工作提出更高的要求。本文旨在回顧性分析全麻下支氣管鏡檢術后的不良反應,并探討更佳的護理對策,現報道如下。
資料與方法
一、一般資料
2017年1月至2017年8月在西安交通大學第二附屬醫院呼吸與危重癥醫學科行全麻下支氣管鏡檢查術的患者共142例,其中男性77例,女性65例。年齡19~80歲,平均年齡為(67.23±18.91)歲。患者疾病特征:肺癌59例,肺炎59例,肺結核5例,支氣管擴張并咯血3例,其他疾病16例。支氣管鏡檢術目的:支氣管黏膜活檢及刷片101例,支氣管肺泡灌洗8例,EBUS-TBNA 24例,氬氣刀、冷凍等支氣管鏡下治療9例。
二、檢查方法
對所有擬行全麻下支氣管鏡檢查術的患者留置外周靜脈留置針,進入氣管鏡檢查室后開放靜脈通路,面罩吸氧,心電監護觀察生命體征。靜脈誘導麻醉后置入喉罩,經支氣管鏡確定喉罩位置后固定,呼吸機輔助通氣。對于部分喉罩留置困難的患者行氣管插管術,之后通過氣管插管行支氣管鏡檢查或鏡下治療等有創操作。
三、護理方法
1. 術前護理: 患者對全麻下支氣管鏡檢查缺乏認知,支氣管鏡檢查前普遍存在緊張、恐懼等心理,甚至部分患者檢查前一晚嚴重失眠,導致鏡檢前患者血壓升高、心率增快等不良反應的發生率高,影響麻醉和鏡檢術的順利開展[6]。針對上述情況,責任護士至少提前1 d向患者詳細解釋全麻支氣管鏡檢術的目的、方法及注意事項,幫助患者克服心理障礙與減輕壓力,使患者提前做好準備并更好地配合全麻下支氣管鏡檢術。同時告知患者術前6 h禁飲食、摘除假牙等常規注意事項。
2. 術后護理: 全麻蘇醒后患者平車轉入普通病房,給予吸氧和心電監護以監測生命體征。囑患者平臥位休息,禁飲食4 h,鼓勵患者多休息、少說話、適度咳嗽、咳痰,保持呼吸道通暢,避免呼吸抑制、窒息的發生[7]。4 h后協助患者少量飲水,無飲水嗆咳現象方可流食或半流食飲食。監護過程中除嚴密記錄患者的生命體征外,還需觀察患者的咳嗽、咳痰量、咯血等情況。出血量較多的患者需要采取患側臥位,并遵醫囑給予相應的止血治療。
3. 針對患者術后的不良反應相應的護理對策
(1)咽部不適:術后建議患者4 h后進食少量溫和流食,避免刺激性食物。咽部刺激癥狀較重的患者遵醫囑給予局部霧化吸入治療及稀釋后的復方硼砂溶液漱口,緩解咽部癥狀。對少數咽部異物感、疼痛明顯的患者,適當口服治療咽炎的藥物。咽部不適癥狀通常1~3 d可逐漸緩解。
(2)咳嗽:術后注意協助患者拍背,鼓勵適度咳嗽和咳痰以排出氣道內殘留分泌物。同時加強心理護理,囑患者避免劇烈咳嗽,避免撕裂活檢創面。對少數咳嗽較重患者,遵醫囑給予霧化吸入或口服藥物治療后均可有效緩解咳嗽癥狀。
(3)咯血:術后有咯血的患者,護理中嚴密監測生命體征及咯血量,囑患者采取患側臥位,避免血液流入健側,導致肺部感染或窒息發生。此外,拍背可幫助患者咳出血塊,避免窒息發生。保障靜脈通路通暢,遵醫囑給予靜滴止血藥物。同時對患者進行心理護理與安慰,告知其少量咯血是支氣管鏡檢查術常見的并發癥,消除其緊張、恐懼、焦慮心理,使患者能安靜配合治療[2]。
(4)胃腸道反應:因患者術后咽反射功能尚未完全恢復,一旦出現惡心、嘔吐的不良反應,易導致誤吸、窒息。因此有嘔吐的患者需嚴密監測,協助患者拍背吐出胃內容物,避免誤吸發生。針對部分胃腸道反應過重的患者,遵醫囑給予抑酸藥后,患者癥狀均緩解。4 h后囑患者可進少量溫和流食,避免胃腸道刺激反應過重。
(5)神經精神異常:對于嗜睡患者需要嚴密監測生命體征,包括呼吸頻率及血氧飽和度的變化,可給予面罩吸氧,必要時無創呼吸機輔助通氣。2例嗜睡患者6 h后神志完全恢復,無其他不良反應。對于煩躁的患者需注意觀察生命體征,并保證患者去枕平臥,頭偏向一側,防止墜床或碰傷,同時保證周圍環境安靜,減少對患者的刺激。對于意識清醒的患者,加強心理護理,減輕患者焦慮、抑郁的心理狀態。
四、統計學方法
使用SPSS18.0軟件進行資料統計,對計數資料采用χ2檢驗進行統計分析,P<0.05為具有統計學意義。
結 果
一、患者一般情況
共計142例患者在全麻下行支氣管鏡檢術,其中1例患者因全麻后出現房早、房速、房顫,立即終止支氣管鏡檢術;1例患者因支氣管肺癌行氬氣刀冷凍治療時出現大出血,經止血、清理氣道等積極搶救后,患者安全蘇醒;2例患者全麻下行氬氣刀治療時突發嚴重心律失常,經積極搶救,患者心跳恢復后蘇醒拔管;其余138例患者均順利完成支氣管鏡檢查或治療,手術時間20~150 min不等。患者術后的不良反應,發生率,見表1。

表1 全麻下支氣管鏡檢術后不良反應的發生情況
二、術后不良反應
1. 咽部不適: 行全麻下支氣管鏡檢術的142例患者中,術后有79例患者訴有不同程度的咽干、咽癢、咽部刺激感等不適,發生率55.63%。上述咽部不適大多無需特殊處理,通常于第二日完全緩解。分析患者咽部不適發生的原因可能如下:①氣管插管對聲門的壓迫及刺激;②氣管鏡通過喉罩反復多次進出聲門而對聲帶造成刺激。針對上述情況,支氣管鏡操作醫師在支氣管鏡診療操作結束前,應于聲門部位再次給予利多卡因表面麻醉,同時減少多次進鏡、退鏡對聲門的刺激,這樣可顯著減少咽部不適的發生。
2. 咳嗽: 回顧性觀察全麻支氣管鏡檢查患者142例,105例患者于蘇醒前0.5 h內有較為明顯的刺激性咳嗽,發生率73.94%,0.5 h后咳嗽癥狀明顯緩解。將142例患者隨機分為兩組,對照組64 例,按傳統的操作方法,術后58例(90.6%)于蘇醒前0.5 h內有較為明顯的刺激性咳嗽,可能的原因是支氣管鏡在氣道內操作刺激氣道黏膜,造成黏膜損傷,操作后少許分泌物刺激氣道黏膜,導致刺激性咳嗽,6例(9.3%)未發生。干預組78例,在常規氣管鏡檢查操作的基礎上實施針對性的護理干預措施,操作者操作時動作盡量輕柔,隨時清除氣道內分泌物及液體,在操作結束前再次用2%利多卡因對氣道黏膜進行表面麻醉,支氣管鏡檢查術后47例(60.2%)有較為明顯的刺激性咳嗽,31例(39.7%)未發生。比較兩組患者,改進操作流程后,患者咳嗽不良反應發生率明顯降低,未發生例數顯著增加,P<0.001,見表2。干預措施可明顯減輕患者的不適感受,提高患者滿意度,但部分患者蘇醒后仍有刺激性咳嗽。
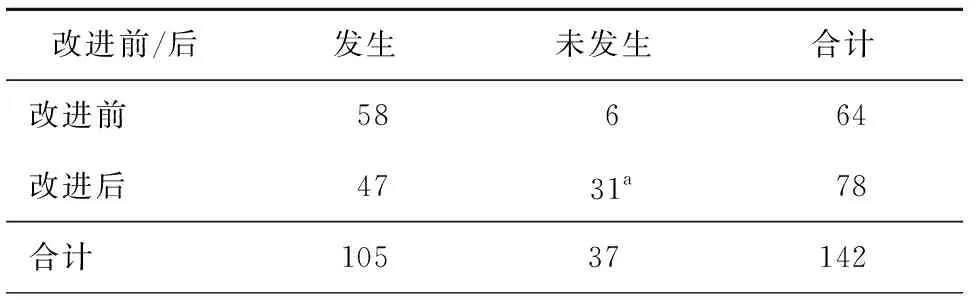
表2 操作改進前后患者咳嗽的發生例數(n)
注:avs. 改進前,P<0.001
3. 咯血: 本觀察期內共計17例患者于支氣管鏡操作術后出現少量咯血或痰中帶血,發生率11.97%。支氣管鏡操作過程中,盡管醫生技術熟練及鏡下予以局部止血等處理,部分患者支氣管鏡檢查術后仍會出現咯血癥狀,分析其原因可能與以下因素有關:①支氣管鏡下對肺組織進行活檢,術后局部仍有少量滲血;②支氣管鏡操作過程中,未能徹底清理局部陳舊性血塊。
4. 胃腸道反應: 全麻下支氣管鏡檢查術后8例患者出現惡心、嘔吐、腹脹、上腹部不適等胃腸道不良反應,發生率為5.63%,癥狀較輕微。胃腸道反應發生的原因多考慮與患者生理心理狀況、麻醉用藥及氣管鏡操作時間過長、禁食時間過長等因素有關,多數患者在術后4~6 h癥狀逐漸緩解。
5. 神經精神異常: 少數老年患者在全麻支氣管鏡術后出現神經精神異常。本組患者觀察期內,有2例患者出現嗜睡癥狀,1例患者出現煩躁、多語、多動,不能配合臥床休息。這些精神異常反應多考慮與麻醉藥物代謝緩慢有關。
討 論
全麻下支氣管鏡檢術中,由于患者處于無意識的麻醉狀態,提高了患者的依從性,醫師可以從容地進行相應的檢查或治療,提高了檢查的準確性和治療的效果。研究發現全麻下支氣管鏡檢查術中,患者的生命體征較普通支氣管鏡更為平穩,心率、血壓變化范圍小,術中不良反應減少[8],術后患者的痛苦記憶少,術后不良反應顯著低于局麻下支氣管鏡檢術。
與局麻下支氣管鏡檢術相比,雖然全麻下支氣管鏡檢術有諸多優勢,但仍存在部分缺點,譬如全麻下患者無意識,不能自主咳嗽,更容易出現一些氣道液體潴留,容易誘發肺部感染。部分患者因操作時間較長,長時間的高氧通氣造成二氧化碳潴留,對心血管及全身狀態造成潛在的影響[9]。因此,全麻下支氣管鏡檢術操作過程中需注意縮短時間。若操作時間較長,需嚴密監測患者的動脈血氣及心電變化。
既往研究表明,全麻下支氣管鏡檢術后患者仍會出現咳嗽、咯血、精神異常等不良反應[10-14]。本文中我們亦發現以下并發癥:咽部不適不良反應發生率為55.63%,與局部麻醉下支氣管鏡檢咽部不適的發生率類似[15]。全麻術中謹慎、輕柔操作,能顯著減少術后咳嗽的發生(P<0.001);全麻術后有少部分患者出現少量咯血,發生率為11.97%;全麻術后少數患者出現胃腸道反應及精神異常,6 h后患者全部恢復,無嚴重不良反應的發生。
綜上所述,全麻下支氣管鏡檢術與局麻相比,操作更安全,不良反應少,患者耐受度高,配合良好[16-20]。術前與術后護理人員嚴謹、細致的護理,耐心的講解及嚴密的監護,可以增加患者對醫護人員的信任感,提高患者的依從性,減少嚴重不良反應的發生,加速疾病的好轉,縮短住院時間和順利治療,收到良好的社會效益及經濟效益。

