減孔腹腔鏡直腸前切除術(shù)對(duì)老年中高位直腸癌患者術(shù)后應(yīng)激的影響
關(guān)家輝 夏國(guó)志
2013年中國(guó)腫瘤登記年報(bào)[1]顯示,我國(guó)直腸癌發(fā)病率已躍居第二,僅次于肺癌。目前,治療直腸癌外科手術(shù)依然為首選[2],腹腔鏡直腸前切除術(shù)屬微創(chuàng)手術(shù),是一種治療直腸癌較為安全有效的手術(shù)方式[3],為進(jìn)一步完善手術(shù)治療效果,降低對(duì)患者的手術(shù)創(chuàng)傷,外科醫(yī)師開(kāi)展了單孔腹腔鏡直腸前切除術(shù),該項(xiàng)技術(shù)隨更加先進(jìn),但對(duì)手術(shù)設(shè)備及醫(yī)師技術(shù)提出了更高要求,這也使該項(xiàng)技術(shù)的臨床應(yīng)用受到局限[4-5]。減孔腹腔鏡直腸前切除術(shù)(reduced-port laparoscopic anterior resection,RPLAR)對(duì)設(shè)備及技術(shù)的要求適中,更易臨床運(yùn)用。目前,關(guān)于RPLAR對(duì)直腸癌患者術(shù)后創(chuàng)傷應(yīng)激反應(yīng)及康復(fù)進(jìn)程的研究報(bào)道尚不多見(jiàn)。本研究通過(guò)回顧性分析60例中高位直腸癌患者的臨床資料,對(duì)比分析常規(guī)腹腔鏡直腸前切除術(shù)和RPLAR對(duì)患者應(yīng)激反應(yīng)的影響,以期為中高位直腸癌患者的臨床治療提供參考。
1 資料及方法
1.1 一般資料 回顧性分析2017年5月至2018年5月太和縣人民醫(yī)院普外科收治的中高危直腸癌60例患者的臨床資料,其中采用常規(guī)腹腔鏡直腸前切除術(shù)進(jìn)行手術(shù)治療的25例患者納入常規(guī)組,采用RPLAR進(jìn)行手術(shù)治療的35例患者納入減孔組。兩組患者年齡、性別、腫瘤大小、體質(zhì)指數(shù)及臨床分期等差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具可比性,見(jiàn)表1。
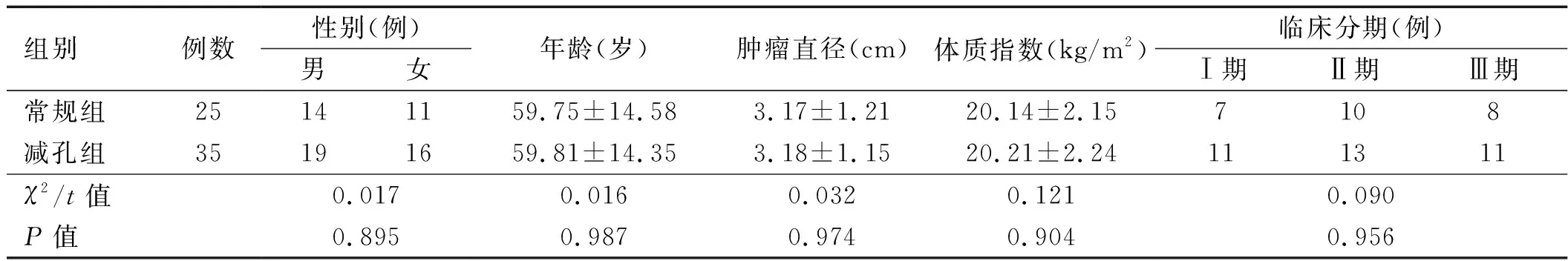
表1 兩組患者基線資料比較
納入標(biāo)準(zhǔn):①所有入組患者均經(jīng)電子結(jié)腸鏡檢查及活檢,臨床首次診斷為中高位直腸癌。②45~80歲,意識(shí)清醒,能耐受手術(shù)治療。③行CT增強(qiáng)掃描腫瘤無(wú)轉(zhuǎn)移。④無(wú)嚴(yán)重心、肺、肝臟等部位器質(zhì)性損傷。⑤患者簽署手術(shù)知情同意書(shū)。排除標(biāo)準(zhǔn):①既往存在腹部手術(shù)史。②已采取放化療治療。③臨床分期為Ⅳ期或已遠(yuǎn)處轉(zhuǎn)移。④合并身體其他部位惡性腫瘤疾病等。
1.2 方法 術(shù)前1天行腸道準(zhǔn)備,術(shù)前禁食12 h,禁飲6 h。選用德國(guó)STORZ 超高清腹腔鏡,均采取全身麻醉,“人”字位仰躺,呈20~30°頭高腳低。
常規(guī)組患者行常規(guī)腹腔鏡直腸前切除術(shù):具體方法參考文獻(xiàn)[6]。
減孔組患者術(shù)前處理與常規(guī)組相同,切口位于患者臍下30~40 mm腹部正中,穿刺建立氣腹,在切口上角置入10 mm套管和腹腔鏡,在切口下角分別置入5 mm和12 mm套管,置入腸鉗、超聲刀。
所有患者術(shù)中無(wú)中轉(zhuǎn)開(kāi)腹者,術(shù)后均進(jìn)行心電監(jiān)護(hù),禁飲,抗菌藥物預(yù)防感染及鎮(zhèn)痛治療,排氣后可飲流食,按照恢復(fù)情況拔除尿管。
1.3 觀察指標(biāo) ①觀察兩組患者手術(shù)時(shí)間、術(shù)中出血量及淋巴結(jié)清掃數(shù)目。②比較兩組患者術(shù)后第3天創(chuàng)傷應(yīng)激指標(biāo)水平的差異[白細(xì)胞介素-6、腎上腺素、皮質(zhì)醇、血清超敏C反應(yīng)蛋白(hypersensitive C-reactive protein,hs-CPR)],其中腎上腺素、皮質(zhì)醇采用放射免疫分析法檢測(cè),hs-CPR采用酶聯(lián)免疫吸附法檢測(cè)。③比較兩組患者術(shù)后康復(fù)進(jìn)程相關(guān)指標(biāo),包括引流管拔除時(shí)間、術(shù)后下床活動(dòng)時(shí)間、腸功能恢復(fù)時(shí)間、住院時(shí)間等。術(shù)中出血量采用紗布稱(chēng)重法和直接計(jì)量法,前者具體方法為:測(cè)量使用前紗布重量以及使用后的止血紗布重量,紗布吸血量(g)=血紗布(g)-干紗布(g),按1.05 g/mL計(jì)算。切口長(zhǎng)度:術(shù)中所有切口長(zhǎng)度總和,直接測(cè)量。
2 結(jié)果
2.1 術(shù)中各項(xiàng)指標(biāo)比較 減孔組患者手術(shù)時(shí)間較短、出血量低(P<0.05)。兩組患者術(shù)中淋巴結(jié)清掃數(shù)目及切口長(zhǎng)度無(wú)顯著差異(P>0.05)。詳見(jiàn)表1。
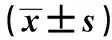
表1 兩組患者術(shù)中各項(xiàng)指標(biāo)的比較
2.2 創(chuàng)傷應(yīng)激指標(biāo)比較 術(shù)前,兩組患者白細(xì)胞介素-6、腎上腺素、皮質(zhì)醇及CRP水平差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。術(shù)后,兩組患者白細(xì)胞介素-6、腎上腺素、皮質(zhì)醇及hs-CRP水平均增高,但對(duì)照組升高更明顯(P<0.05)。手術(shù)前后上述各指標(biāo)差值差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。詳見(jiàn)表2。
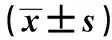
表2 兩組患者手術(shù)前后創(chuàng)傷應(yīng)激指標(biāo)的比較
注:與手術(shù)前比較,*P<0.05;hs-CRP指血清超敏C反應(yīng)蛋白
2.3 術(shù)后康復(fù)進(jìn)程比較 減孔組引流管拔除時(shí)間、腸功能恢復(fù)時(shí)間、住院時(shí)間均較常規(guī)組短(P<0.05)。詳見(jiàn)表3。
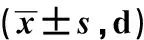
表3 兩組患者術(shù)后康復(fù)進(jìn)程各項(xiàng)指標(biāo)比較
3 討論
直腸癌是目前較為高發(fā)的消化道惡性腫瘤[7],中高位直腸癌的發(fā)病人群以老年人居多[8]。目前,治療中高位直腸癌以手術(shù)為主要手段,既往的開(kāi)腹術(shù)腹部切口長(zhǎng)達(dá)18 cm左右,對(duì)患者術(shù)后短期日常生活有嚴(yán)重影響,延長(zhǎng)了術(shù)后康復(fù)時(shí)間。1991年,Jacobs等[9]報(bào)道了首例采用腹腔鏡進(jìn)行結(jié)腸切除的案例,其創(chuàng)傷小,出血量少,利于恢復(fù)[10]。由此微創(chuàng)外科在臨床中的重要作用逐漸體現(xiàn),隨著微創(chuàng)技術(shù)的不斷進(jìn)步,直腸癌的治療越來(lái)越多的采用腹腔鏡進(jìn)行手術(shù)。既往采用的常規(guī)腹腔鏡直腸前切除術(shù)為五孔腹腔鏡[11],為進(jìn)一步完善外科手術(shù)治療直腸癌的治療效果,單孔腹腔鏡手術(shù)逐漸進(jìn)入臨床使用,該種手術(shù)方式較為先進(jìn),對(duì)患者術(shù)中損傷較小,切口隱蔽,但對(duì)手術(shù)設(shè)備及術(shù)者操作技術(shù)提出了更高要求,在很多醫(yī)院都難以開(kāi)展。RPLAR技術(shù)屬于常規(guī)腹腔鏡直腸前切除術(shù)的優(yōu)化方法,減少了術(shù)中穿刺孔數(shù)目,達(dá)到減少損傷、控制出血、美容的效果,手術(shù)器械要求及手術(shù)難度適中,因此,RPLAR技術(shù)在臨床推廣更加符合我國(guó)社會(huì)現(xiàn)實(shí)。
臨床上主流的RPLAR技術(shù)以三孔腹腔鏡技術(shù)居多,Hirano等[12]研究表明,RPLAR技術(shù)可獲得較好的淋巴結(jié)清掃率,損傷小,減少腹部瘢痕,且手術(shù)安全性高。本研究結(jié)果顯示,行RPLAR技術(shù)治療手術(shù)時(shí)間較常規(guī)組明顯短,且出血量低。減孔組患者術(shù)中淋巴結(jié)清掃數(shù)較常規(guī)組多,且切口長(zhǎng)度較常規(guī)組短,但差異無(wú)統(tǒng)計(jì)學(xué)意義,可能與本研究病例數(shù)少有關(guān),提示采用RPLAR技術(shù)治療中高位直腸癌安全可行。本研究對(duì)患者術(shù)后創(chuàng)傷應(yīng)激反應(yīng)也進(jìn)行了評(píng)估,應(yīng)激反應(yīng)會(huì)刺激下丘腦分泌促腎上腺皮質(zhì)激素釋放激素,此時(shí)機(jī)體血液流速變快,代謝增強(qiáng),腎上腺素、皮質(zhì)醇水平明顯增高;機(jī)體受創(chuàng)傷、手術(shù)損傷刺激后,hs-CRP會(huì)明顯增多;白細(xì)胞介素-6在炎癥反應(yīng)中起重要作用。因此,白細(xì)胞介素-6、hs-CRP也作為圍術(shù)期臨床應(yīng)激反應(yīng)主要指標(biāo)。本研究結(jié)果顯示,術(shù)后白細(xì)胞介素-6、腎上腺素、皮質(zhì)醇水平及hs-CRP水平均較術(shù)前升高明顯,術(shù)后減孔組患者白細(xì)胞介素-6、腎上腺素、皮質(zhì)醇水平及hs-CRP均較常規(guī)組低,說(shuō)明采用RPLAR手術(shù)相比常規(guī)腹腔鏡手術(shù)應(yīng)激反應(yīng)低;且減孔組術(shù)后引流管拔除時(shí)間、腸功能恢復(fù)時(shí)間、住院時(shí)間均較常規(guī)組短,這些均表明RPLAR技術(shù)在術(shù)后恢復(fù)中優(yōu)于常規(guī)腹腔鏡技,與張宏等[13]的研究結(jié)果類(lèi)似。
總之,采用RPLAR技術(shù)治療老年中高位直腸癌患者安全可行,術(shù)后創(chuàng)傷應(yīng)激反應(yīng)較小,加快了康復(fù)進(jìn)程。

