撳針耳穴療法治療混合痔外剝內扎術后疼痛的臨床效果?
何穎華,智建文,賈 菲,袁 亮,楊 祎,王曉鋒
(中國中醫科學院廣安門醫院肛腸科,北京 100053)
混合痔是肛腸科的常見疾病,我國痔的患病率達49.14%[1]。痔的治療方式多種多樣,包括藥物治療及外科手術治療。而對于Ⅲ、Ⅳ度痔,臨床主要以外科手術治療為主[2]。傳統痔切除術(外剝內扎術)以其操作簡便、長期效果良好以及低成本的優勢目前仍是治療混合痔最常用的手術方法[3-4],此法主要不足是手術后疼痛[5]。患者術后疼痛繼而引起尿潴留、切口水腫、排便障礙及失眠、抑郁等并發癥[6]。耳穴治療是中醫傳統的止痛療法,臨床療效確切。撳針療法是毫針留針法的發展,可以延長針刺作用,提高臨床療效。通過將撳針持續埋藏于皮內或皮下,能夠給特定腧穴以持久而柔和的良性刺激,從而增強針刺鎮痛的療效,并且有助于防止疼痛的復發[7],臨床用于多種痛癥的治療。筆者近1年應用撳針耳穴埋針治療混合痔外剝內扎術后疼痛,取得較滿意療效,現總結如下。
1 資料與方法
1.1 臨床資料
選取我院肛腸科2017年1月至2017年12月收治的混合痔外剝內扎術后疼痛患者80例作為研究對象,其中男32例,女48例,將患者按隨機數字表法分為觀察組和對照組各40例。表1顯示,2組患者在性別、年齡、手術時間上比較差異無統計學意義(P> 0.05),具有可比性。

表1 2組混合痔術后疼痛患者一般資料比較
注:觀察組與對照組比較:P> 0.05
1.2 納入標準
混合痔外剝內扎術后;肛門切口1~3個;術后疼痛者;患者年齡在18~65歲之間,性別不限;基礎痛閾測量值為150~500Gr范圍者;簽署知情同意書并自愿參加臨床觀察者。
1.3 排除標準
合并有心腦血管、肝、腎、造血系統等嚴重疾患和精神病患者及孕婦;耳部皮膚有破潰或其他皮膚疾病患者;合并使用其他止痛方法,影響有效性和安全性判定者;受試者拒絕該治療者。
1.4 脫落標準
因治療后耳部疼痛不能堅持治療者;發生過敏反應等不良事件或嚴重不良事件,如心腦血管疾病等。
1.5 方法
1.5.1 基礎痛閾測定方法 取患者安靜、臥位,讓患者熟悉儀器及測痛方法,將電子測痛儀探針(2390電子測痛儀,瑞沃德生命科技有限公司,深圳)接觸患者食指指腹并逐漸加壓,囑患者初次感覺疼痛時示意,記錄痛閾值,連續測定3次,每次間隔0.5 min。取3次均值作為基礎痛閡值。
1.5.2 觀察組 患者混合痔外剝內扎術后自覺疼痛需給予止痛治療時,給予耳穴貼壓一次性無菌撳針(針行牌,杭州元力醫療器械有限公司,浙食藥監械生產許20140021號,0.25×2 mm)。耳穴選穴主穴:神門,病變部位對應敏感點(痔核點),配穴:皮質下、內分泌、交感。操作方法:探針在耳穴區內探查壓痛最敏感點,75%酒精常規消毒待干后將撳針直接貼壓于敏感點固定,按壓至局部有酸麻脹痛、耳廓發熱但能耐受為宜。
1.5.3 對照組 患者自覺術后疼痛需給予鎮痛治療時,給予氨酚羥考酮片(美國馬林克羅制藥公司,國藥準字J20100119,進口藥品注冊證號H20100367,5 mg/片)1片口服。
1.6 觀察指標
1.6.1 止痛療效的判定、止痛起效時間、止痛持續時間 疼痛程度的評估:采用線性視覺模擬量表即VAS法(visual analog scale)作為判斷患者對疼痛感覺的標準。0 代表無痛, 1-3 代表輕度疼痛,4-6代表中度疼痛,7-9 代表重度疼痛,10為劇痛。讓患者根據其疼痛感受程度,在直線相應部位做記號,0至記號之間的距離即疼痛評分。
(1)止痛療效判定標準:從術后患者自覺需給予止痛治療,采用止痛手段開始。顯效:經治療后30 min內肛門疼痛基本消失,患者行動自如;有效:經治療后30 min內肛門疼痛有所減輕,局部有輕度疼痛或不適;無效:經治療后30 min內肛門疼痛未減輕,需要采用其他鎮痛方法。
(2)止痛起效時間:從采用止痛治療開始,到患者自覺疼痛有所減輕或疼痛計分減少2分以上為止兩者之間的時間。
(3)止痛持續時間:從止痛起效時間開始,到患者再次自覺疼痛較重或疼痛計分較起效時增加2分以上或需要再次治療為止兩者之間的時間。
1.6.2 生活質量指標 止痛前后患者生活質量評分(分別在止痛前和止痛后30 min由患者本人填寫):①沒有產生不良情緒 0分;有些焦慮或煩躁 2分;十分焦慮、煩躁必須找醫生處理 4分;②正常排尿 0分,排尿輕度障礙但能排出 2分;小便排不出 4分。
1.6.3 不良反應 2組治療后分別統計不良反應及處理措施、預后。
1.7 統計學方法

2 結果
2.1 2組患者治療后止痛效果比較
2.1.1 2組患者止痛起效時間及持續時間比較 表2顯示,2組患者治療前VAS評分比較差異無統計學意義(P> 0.05),具有可比性。2組止痛起效時間比較觀察組明顯少于對照組(P< 0.05),2組止痛持續時間比較觀察組明顯長于對照組(P< 0.05)。
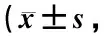
表2 2組患者止痛起效時間及持續時間比較分)
注:治療前后觀察組與對照組比較:P>0.05,P< 0.05
2.1.2 2組患者止痛后疼痛評分比較 表3顯示,2組患者止痛治療后5、10 min疼痛評分比較,觀察組較對照組明顯降低(P< 0.05);治療后20、30 min 2組比較差異無統計學意義(P> 0.05)。

表3 2組患者止痛后疼痛評分比較
2.1.3 2組患者止痛療效比較 表4顯示,止痛治療30 min后觀察組總有效率90%,對照組87.5%,2組比較差異無統計學意義(χ2=0.125,P=0.787 > 0.05)。
2.2 2組患者止痛治療后生活質量影響比較
表5顯示,2組治療后不良情緒及排尿障礙評分較治療前均有明顯降低,差異有統計學意義(P< 0.05);2組間生活質量影響比較差異無統計學意義(P> 0.05)。

表4 2組患者止痛療效比較[例(%)]
注:觀察組與對照組比較:P> 0.05
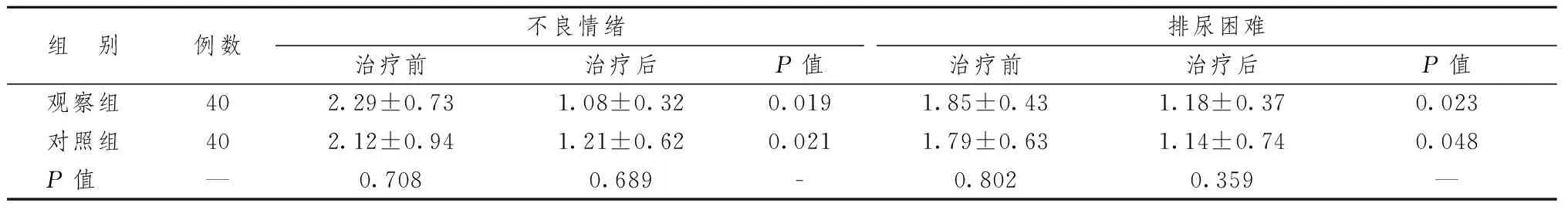
表5 2組患者治療后生活質量評分比較
注:觀察組與對照組比較:P< 0.05,組間比較:P> 0.05
2.3 2組治療過程中產生的不良反應
觀察組出現耳部埋針處不適5例均可耐受,未給予特殊處理;對照組出現惡心嘔吐 6 例,其中5例在2 h后自行緩解,1例嘔吐劇烈,給予甲氧氯普胺注射液10 mg肌注后癥狀減輕,后續治療中未再出現;3例出現頭暈頭痛程度較輕,未給予特殊處理,自行逐漸緩解;1 例出現服藥后面部赤紅、瘙癢,給予口服西替利嗪10 mg后癥狀逐漸緩解,后續治療中未再出現。對照組出現不良反應的數量和嚴重程度高于觀察組。
3 討論
術后疼痛是機體受到手術傷害性刺激(組織損傷)后,包括生理、心理和行為方面出現的一系列反應,對于術后可口服給藥的患者,應優先選擇口服制劑。美國《術后疼痛管理指南》推薦對乙酰氨基酚和塞來昔布等非甾體類抗炎藥(NSAIDs)作為多模式鎮痛的一部分,聯用阿片類藥物進行術后鎮痛,可明顯減輕術后疼痛且能減少阿片類藥物的用量,但NSAIDs可能增加患者胃腸道潰瘍、出血、心血管不良事件及腎功能損害的風險。阿片類藥物的惡心嘔吐等消化道副作用突出,并在短時間重復給藥受到限制。故推薦采用多模式鎮痛治療方案與非藥物性干預(如神經阻滯等)相結合的手段治療患者術后疼痛[8]。
《靈樞·口問》中說:“耳者,宗脈之所聚也。”《靈樞·邪氣臟腑病形》指出:“十二經脈,三百六十五絡,其血氣皆上于面而走空竅,其宗氣上出于鼻而為臭,其別氣走于耳而為聽。”故耳穴治療具有從整體上協調人體陰陽平衡的效用。撳針使用安全、操作方便,對人體副作用小。本研究以中醫理論為基礎,結合患者整體和個體差異選擇神門及病變部位對應敏感點(痔核點)為主穴,并配穴皮質下、內分泌、交感諸穴,從而改善癥狀。耳穴埋植撳針同時可以避免止痛藥物帶來的副作用,在治療痔術后疼痛方面有一定優勢。
現代醫學研究表明,耳各部有著豐富密集的腦神經、脊神經頸叢的細小分支及伴行血管分布,通過對耳部穴位的刺激,形成神經興奮傳導而產生各種不同的治療作用[9]。神門穴位于三角窩內,對耳輪上下腳分叉處稍上方,為安神止痛之要穴,具有鎮靜安神、消炎止痛的功效。交感穴位于對耳輪下角末端與耳輪內緣交界處,為解痙止痛及活血要穴,是耳針麻醉常用穴之一。皮質下穴位于耳屏內側面,同額點相對,也是耳針麻醉主穴之一,對消炎、消腫、止痛有一定療效[10]。內分泌可調節自主神經及血管的舒縮功能。痔核點位于三角窩前方耳輪處肛門穴附近,需仔細按壓找到敏感點,此穴具有止血止痛之效。交感、神門寧神鎮痛,皮質下疏理肝氣、通絡止痛,諸耳穴相配具有疏經通絡、疏肝理氣、活血化瘀、行氣止痛的功效。另外,耳廓神經豐富,其穴位與全身臟腑有密切聯系,通過耳穴治療可以提高痛閾值。耳穴具有雙向調節能力,調整肌張力,促進痙攣的肌肉松弛[11]。
本研究結果顯示,撳針耳穴療法治療混合痔術后疼痛鎮痛效果快速、持久,能夠提高患者術后生活質量,鎮痛療效確切。此療法操作簡單、方便安全、副作用輕,能夠被受試者所接受,減輕患者的生理、心理負擔,可作為肛腸科術后首選鎮痛方法。但其選穴優化組合方案與藥物聯合應用效果及作為預防疼痛應用等方面還有待進一步的研究。

