綜合護理干預對老年早期非小細胞肺癌術后患者預后的影響
修艷麗 王 璐 廖 蕾 張楷悅 王 晴 高克鋒
牡丹江醫學院附屬紅旗醫院胸外科,黑龍江牡丹江 157000
近年來,我國肺癌患者的發病率和死亡率均明顯升高,有人預計2025年以后,我國肺癌患者人數將突破100萬人,成為世界上肺癌患者最多的國家[1-3]。外科手術為非小細胞肺癌(NSCLC)的治療和長期生存提供了最好的機會[4]。有研究結果顯示,75歲以上的肺癌手術切除的特點是相對良好的長期預后[5]。已有研究認為,對于臨床Ⅰ期老年的NSCLC患者而言,肺葉下切除術可能是最佳的手術方式[6]。雖然早期NSCLC的手術治療通常具有治愈性,但治療后持續的身體癥狀和心理痛苦相對常見,并且這些對健康相關生活質量(HRQOL)[7-8]。本研究選擇2016年5月~2018年5月在我院接受手術治療的老年早期NSCLC患者64例為研究對象,旨在觀察綜合護理干預對老年早期非小細胞肺癌術后患者預后的影響,為進一步提高肺癌患者護理干預效果提供理論依據,現報道如下。
表1 兩組患者生存質量情況調查結果比較(,分)
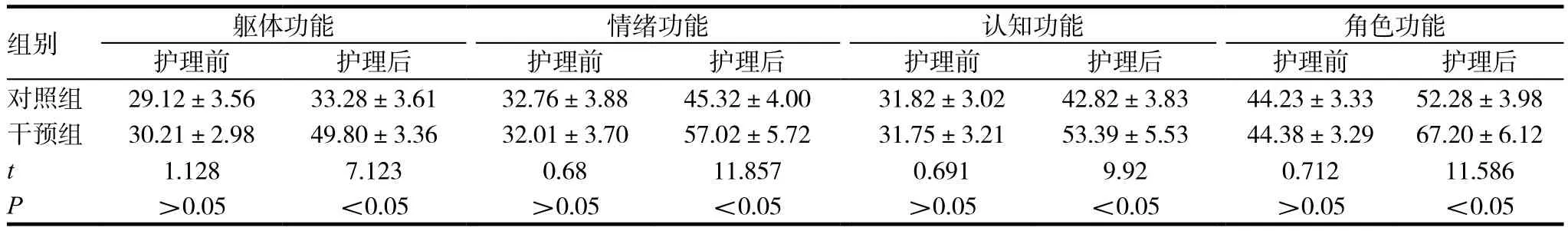
表1 兩組患者生存質量情況調查結果比較(,分)
組別 軀體功能 情緒功能 認知功能 角色功能護理前 護理后 護理前 護理后 護理前 護理后 護理前 護理后對照組 29.12±3.56 33.28±3.61 32.76±3.88 45.32±4.00 31.82±3.02 42.82±3.83 44.23±3.33 52.28±3.98干預組 30.21±2.98 49.80±3.36 32.01±3.70 57.02±5.72 31.75±3.21 53.39±5.53 44.38±3.29 67.20±6.12 t 1.128 7.123 0.68 11.857 0.691 9.92 0.712 11.586 P>0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05

表2 兩組患者不適感受情況的比較[n(%)]
1 資料與方法
1.1 一般資料
選擇2016年5月~2018年5月在我院接受手術治療的老年早期NSCLC患者64例為研究對象,男41例,女23例,年齡65~80歲,平均(69.3±3.1)歲,采取隨機數字表法分為對照組和干預組,每組各32例。入選標準:年齡≥65歲;符合NSCLC早期診斷標準;有開胸手術適應證。排除標準:小細胞肺癌;肝腎等重要器官嚴重損傷者;不適宜進行手術治療的患者;合并精神或神經系統疾病等。本研究經醫院倫理委員會同意,在患者知情同意的情況下,兩組患者在性別和年齡等方面比較,差異無統計學意義(P>0.05),具有可比性。
1.2 護理方法
對照組的老年肺癌患者,主要采取傳統的護理方法,即患者手術完成后,遵醫囑用藥和測量相關生命體征等。干預組護理方法:在常規護理基礎上給予營養護理、呼吸道護理、疼痛護理等綜合護理干預。選擇合理的鎮痛藥物進行治療和護理[9]。
1.3 觀察標準
觀察兩組生存質量、患者不適感受。以歐洲癌癥研究與治療組織制定的生存質量測定量表為基礎制定評估量表進行評估[10],評估內容主要包括軀體功能等4個維度,分值區間0~100分,得分越高,表示生存質量越好。患者不適感受包括情緒低落和疼痛等4個方面[11];檢測內容為血清白蛋白(ALB)、總膽固醇(TCH)、甘油三酯(TG)和淋巴細胞總數(TLc)4項營養指標[12]。
1.4 統計學方法
采用SPSS20.0軟件對數據進行比較分析,其中計數資料用(%)表示,行χ2檢驗。計量資料采用()表示,符合正態分布行t檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者生存質量情況調查結果比較
護理前,兩組軀體功能、情緒功能、認知功能及角色功能等生存質量比較差異無統計學意義(P>0.05),護理后,兩組軀體功能、情緒功能、認知功能及角色功能評分均明顯升高(P<0.05),且干預組較對照組改善更明顯,差異均有統計學意義(P<0.05)。見表1。
2.2 兩組患者不適感受情況的比較
兩組睡眠時間短或質量差患者比例相似,差異無統計學意義(P>0.05),干預組情緒低落、胸部不適、全身乏力患者比例明顯低于對照組,差異均有統計學意義(P<0.05)。見表2。
2.3 兩組患者營養指標的比較
干預前兩組ALB、TCH、TG、TLC水平比較,差異無統計學意義(P>0.05),干預后,兩組ALB、TCH、TG、TLC水平明顯升高(P<0.05),且干預組ALB、TCH、TG、TLC水平明顯高于對照組,差異均有統計學意義(P<0.05)。見表3。
3 討論
NSCLC已成為全球癌癥相關死亡的最常見原因,患者在診斷時的中位年齡是>70歲[13-14]。隨著診斷技術的快速發展,早期診斷的患者也越來越多。手術被認為是適合早期NSCLC患者的治療方法。雖然早期肺癌患者的最有效治療是外科切除,但即使在完全切除后仍可觀察到相當數量的腫瘤復發及手術后轉移性疾病的發展表明預后不良[15]。一項研究共納入20782例患者,經Cox回歸分析顯示,性別、年齡、病理類型、直徑、分化程度和手術類型是獨立的危險因素[16]。然后,早期NSCLC術后,有效的護理干預對改善預后有明顯效果[17]。
表3 兩組患者營養指標的比較()

表3 兩組患者營養指標的比較()
組別 ALB(g/L) TCH(mmol/L) TG(mmol/L) TLC(109/L)護理前 護理后 護理前 護理后 護理前 護理后 護理前 護理后對照組 28.95±3.76 31.82±3.06 3.27±0.79 3.67±0.51 1.36±0.39 1.42±0.29 1.12±0.28 1.30±0.25干預組 29.00±3.58 37.51±3.37 3.25±0.65 4.00±0.55 1.35±0.42 1.55±0.37 1.14±0.33 1.41±0.40 t 0.625 6.123 0.701 5.825 0.685 5.012 0.613 5.122 P>0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
本研究干預組在常規護理基礎上給予營養護理、呼吸道護理、疼痛護理等綜合護理干預,結果顯示,護理后兩組軀體功能、情緒功能、認知功能及角色功能評分均明顯升高(P<0.05),且干預組較對照組改善更明顯,差異均有統計學意義(P<0.05),干預組情緒低落、胸部不適、全身乏力患者比例明顯低于對照組,差異均有統計學意義(P<0.05),說明綜合護理不僅使患者在住院治療的過程中更加舒適,也有效減輕了患者的疼痛的癥狀。支持性護理需求包括管理疲勞和獲得足夠的運動以滿足日常生活的物理需求。另外,本研究干預后兩組ALB、TCH、TG、TLC水平明顯升高(P<0.05),且干預組ALB、TCH、TG、TLC水平明顯高于對照組,差異均有統計學意義(P<0.05),說明在營養情況方面,干預組患者ALB、TCH、TG和TLc的檢測結果均更為理想,有效改善了以往患者術后營養情況不理想的缺陷。
綜上所述,綜合護理干預可明顯提高老年早期非小細胞肺癌術后患者生存質量,降低術后不適感,改善術后營養狀態。

