腔內(nèi)治療老年下肢動(dòng)脈硬化閉塞癥的近期療效觀察
陳 占 劉 軍 張 軍 張?jiān)谂d 林瑞敏
(北京市海淀醫(yī)院普外科 北京大學(xué)第三醫(yī)院海淀院區(qū),北京 100080)
下肢動(dòng)脈硬化閉塞癥是由動(dòng)脈粥樣硬化引起相應(yīng)動(dòng)脈管腔狹窄、閉塞導(dǎo)致的慢性下肢缺血性疾病,可出現(xiàn)間歇性跛行、靜息痛、肢端潰瘍、肢體壞疽等表現(xiàn),嚴(yán)重者可導(dǎo)致截肢甚至死亡,隨著生活水平的提高和人口老齡化進(jìn)程的加快,下肢動(dòng)脈硬化閉塞癥的患病率逐年上升。下肢動(dòng)脈硬化閉塞癥的治療已從開(kāi)放式手術(shù)進(jìn)入血管腔內(nèi)介入治療時(shí)代[1,2]。近年來(lái),腔內(nèi)技術(shù)迅速發(fā)展,因其具有微創(chuàng)、可重復(fù)、對(duì)患者一般狀態(tài)要求低、僅需局麻即可完成手術(shù)操作的優(yōu)勢(shì),已經(jīng)成為下肢動(dòng)脈硬化閉塞癥首選治療方法。本研究回顧性分析我院2010年1月~2016年6月112例老年(≥60歲)下肢動(dòng)脈硬化閉塞癥資料,探討腔內(nèi)介入治療的近期療效及安全性。
1 臨床資料與方法
1.1 一般資料
本組112例(140條肢體),男72例,女40例。年齡60~86歲,平均69歲。病程2月~6年,中位病程3年。間歇性跛行(50~200 m)75例(Fontaine分期[3]Ⅱ期),靜息痛29例(Fontaine Ⅲ期),足趾潰瘍8例(Fontaine Ⅳ期)。單側(cè)84例,雙側(cè)28例,共140條患肢,164支動(dòng)脈血管存在狹窄或閉塞性病變,其中髂動(dòng)脈40支,股淺動(dòng)脈58支,股深動(dòng)脈5支,腘動(dòng)脈11支,腓動(dòng)脈16支,脛前動(dòng)脈10支,脛后動(dòng)脈24支,血管病變長(zhǎng)2.6~32.7 cm,(20.2±12.1)cm。根據(jù)2007年環(huán)大西洋協(xié)作組織(trans-Atlantic inter-society consensus,TASC)周?chē)鷦?dòng)脈疾病治療指南(TASCⅡ)[4]分型,A型21例,B型59例,C型20例,D型12例。足背踝肱指數(shù)(ankle-brachial index,ABI)0~0.75,0.56±0.32。合并高血壓85例,高脂血癥92例,冠狀動(dòng)脈硬化性心臟病66例,2型糖尿病48例,腦血管病8例,長(zhǎng)期吸煙78例。
病例選擇標(biāo)準(zhǔn):年齡≥60歲,彩色多普勒超聲檢查和CT血管造影(CTA)或數(shù)字減影血管造影確診下肢動(dòng)脈硬化閉塞癥,同意行腔內(nèi)介入治療。
排除標(biāo)準(zhǔn):急性下肢缺血;既往接受腔內(nèi)介入和(或)下肢旁路轉(zhuǎn)流手術(shù),再次出現(xiàn)嚴(yán)重狹窄和(或)閉塞;合并感染中毒性休克或肌腎代謝綜合征,存在血運(yùn)重建禁忌;伴有嚴(yán)重心、肝、腎等重要臟器功能異常,凝血功能障礙。
1.2 方法
均行經(jīng)皮腔內(nèi)血管成形術(shù)(percutaneous transluminal angioplasty,PTA),其中92支血管聯(lián)合支架植入術(shù)(percutaneous transluminal angioplasty and stenting,PTAS)。
根據(jù)CTA選擇適當(dāng)?shù)娜肼穭?dòng)脈,通常采用單側(cè)股總動(dòng)脈逆(順)行穿刺,針對(duì)髂動(dòng)脈閉塞性病變?nèi)缒嫘写┐虒?dǎo)絲進(jìn)入內(nèi)膜下且無(wú)法返回真腔者,另采用左側(cè)肱動(dòng)脈穿刺入路。針對(duì)股淺動(dòng)脈閉塞性病變嘗試對(duì)側(cè)股總動(dòng)脈穿刺順行開(kāi)通不成功者采用DSA下股淺動(dòng)脈遠(yuǎn)端、腘動(dòng)脈、腓動(dòng)脈、脛前動(dòng)脈、脛后動(dòng)脈逆行穿刺。
先采用導(dǎo)引導(dǎo)管配合0.035英寸超滑導(dǎo)絲利用導(dǎo)絲滑行技術(shù)通過(guò)病變段,閉塞性病變需通過(guò)導(dǎo)絲研磨技術(shù)開(kāi)通病變近端纖維帽,再選用0.018英寸CTO導(dǎo)絲結(jié)合加硬0.035英寸超滑導(dǎo)絲成襻做內(nèi)膜下成形,在路圖定位下明確病變遠(yuǎn)端位置,于該處利用導(dǎo)絲研磨技術(shù)嘗試返回遠(yuǎn)端血管腔內(nèi)。當(dāng)導(dǎo)絲無(wú)法由內(nèi)膜下返回遠(yuǎn)端血管真腔時(shí),再行遠(yuǎn)端正常血管穿刺,應(yīng)用21G 7 cm穿刺針,調(diào)整X線投照角度,路圖定位下穿刺,穿刺成功后導(dǎo)入0.018導(dǎo)絲配合支撐導(dǎo)管逆行開(kāi)通,導(dǎo)絲于閉塞段病變內(nèi)穿入近端導(dǎo)引導(dǎo)管,建立血管通路。遠(yuǎn)端穿刺點(diǎn)閉合辦法采用腔內(nèi)球囊貼附加外按壓止血3 min,再以彈力繃帶加壓包扎。
根據(jù)CTA和造影測(cè)量及定位,髂股動(dòng)脈均用Boston Scientific Mustang(直徑4~12 mm),膝下動(dòng)脈用Coyote(直徑1.5~3.5 mm)PTA球囊擴(kuò)張導(dǎo)管,單次擴(kuò)張時(shí)間不少于3 min,擴(kuò)張后復(fù)查造影,如血管彈性回縮>50%,或發(fā)現(xiàn)限流性動(dòng)脈夾層,再植入支架[5,6],所植入支架均為Bard Luminexx或LifeStent外周血管支架(金屬裸支架,直徑4~12 mm),植入后復(fù)查造影,根據(jù)造影結(jié)果,如殘存狹窄>30%則行后擴(kuò)張。復(fù)查造影,血管支架張開(kāi)形態(tài)滿意,充盈缺損消失,血流速度正常,無(wú)造影劑外溢及動(dòng)脈夾層則結(jié)束手術(shù)。以Abbott Proglide血管縫合器縫合股動(dòng)脈穿刺點(diǎn);對(duì)于肱動(dòng)脈及逆行穿刺點(diǎn)壓迫止血。
腔內(nèi)治療后即時(shí)造影檢查顯示血管管腔通暢,靶血管殘余狹窄<30%,為技術(shù)成功[7]。
術(shù)后常規(guī)抗血小板和(或)抗凝治療。分別于術(shù)后3、6、12個(gè)月隨訪復(fù)查,對(duì)比手術(shù)前后Fontaine分期(以病人例數(shù)計(jì)算)、ABI(以肢體數(shù)量計(jì)算);通過(guò)影像學(xué)檢查判斷靶病變有無(wú)再狹窄(以靶血管數(shù)量計(jì)算),靶病變?cè)侏M窄指超聲、CTA或血管造影提示原介入治療處管腔直徑下降>50%。隨訪終點(diǎn)為2017年6月30日。
1.3 統(tǒng)計(jì)學(xué)方法

2 結(jié)果
2.1 腔內(nèi)治療情況
140條患肢中開(kāi)通129條,技術(shù)成功率92.1%(129/140),治療病變血管164支。其中8條股淺動(dòng)脈長(zhǎng)段閉塞性病變應(yīng)用遠(yuǎn)端動(dòng)脈逆穿技術(shù)。共92支血管聯(lián)合支架植入術(shù),支架植入率56.1%(92/164),共植入支架103枚,均為金屬裸支架。無(wú)動(dòng)脈破裂、血管栓塞等操作相關(guān)并發(fā)癥。
2.2 近期療效
術(shù)后3、6和12個(gè)月下肢缺血臨床癥狀Fontaine分期與術(shù)前比較均改善(P<0.01),見(jiàn)表1。術(shù)后3、6和12個(gè)月足背動(dòng)脈踝肱指數(shù)均較術(shù)前的0.56±0.32顯著增加,分別為0.97±0.11(t=-13.572,P=0.000),0.85±0.23(t=-11.588,P=0.000),0.71±0.26(t=-6.661,P=0.000)。術(shù)后3、6和12個(gè)月靶血管再狹窄率分別為14.4%(23/160)、28.2%(42/149)和43.8%(63/144)。術(shù)后12個(gè)月隨訪97例,失訪15例,其中TASC Ⅱ A型3例,TASC Ⅱ B型8例,TASC Ⅱ C型2例,TASC Ⅱ D型2例,失訪率13.4%,均未截肢或截趾,肢體保全率100%。
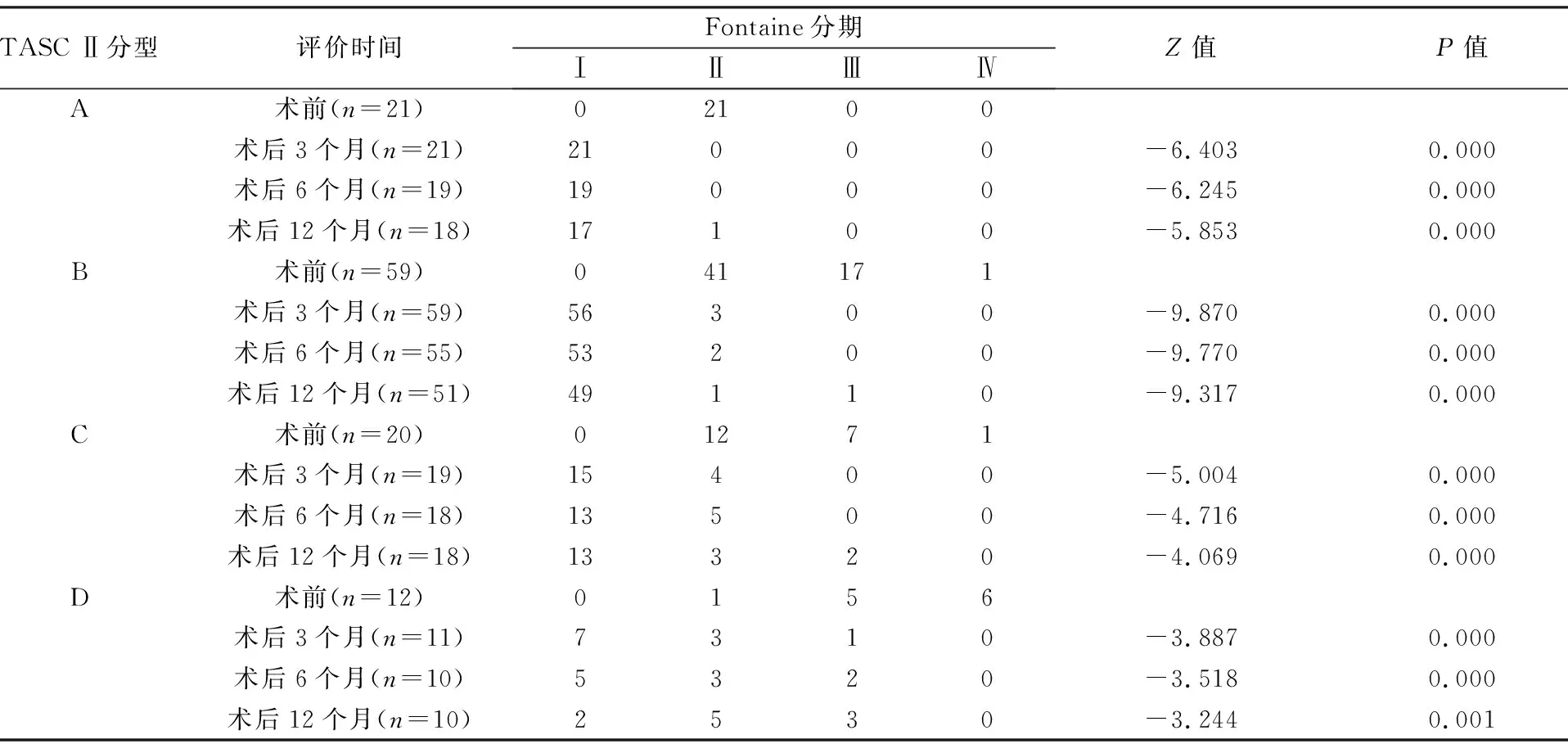
表1 不同TASC Ⅱ分型術(shù)前與術(shù)后3、6和12個(gè)月Fontaine分期比較
注:均與術(shù)前比較;TASCⅡ:2007年環(huán)大西洋協(xié)作組織周?chē)鷦?dòng)脈疾病治療指南
3 討論
腔內(nèi)治療具有創(chuàng)傷小、成功率高、恢復(fù)快、住院時(shí)間短、并發(fā)癥少、可重復(fù)等優(yōu)勢(shì)。2007 TASCⅡ指南建議A級(jí)及B級(jí)病變選擇腔內(nèi)治療,而對(duì)于手術(shù)風(fēng)險(xiǎn)不高的C級(jí)和D級(jí)病變選擇外科手術(shù),2015年中華醫(yī)學(xué)會(huì)外科學(xué)分會(huì)血管外科學(xué)組制定的下肢動(dòng)脈硬化閉塞癥診治指南[8]指出,主-髂動(dòng)脈TASC A~C級(jí)及股腘動(dòng)脈A~C級(jí)病變應(yīng)將腔內(nèi)治療作為首選治療方式,TASC D級(jí)病變合并嚴(yán)重內(nèi)科疾病或存在其他手術(shù)禁忌時(shí)也可選擇腔內(nèi)治療,說(shuō)明其治療方法上的優(yōu)勢(shì)及患者的認(rèn)可度。本研究中,20例C型及12例D型老年下肢動(dòng)脈硬化閉塞癥采用腔內(nèi)治療,均獲得肢體保存。
近年來(lái),介入材料的進(jìn)步和新技術(shù)的開(kāi)展在很大程度上增加了腔內(nèi)治療的成功率。如突破近端纖維帽的腔內(nèi)穿刺技術(shù)[9]、Outback導(dǎo)管等輔助返回遠(yuǎn)端血管真腔器材的應(yīng)用[10],以及經(jīng)側(cè)支血管及逆穿技術(shù)的應(yīng)用[11,12]等。本研究中,開(kāi)通病變肢體129條,技術(shù)成功率92.1%(129/140)。失敗病例均為早期閉塞性病變的肢體,隨著上述技術(shù)的掌握及應(yīng)用,即使股腘動(dòng)脈>30 cm的閉塞性病變也能獲得開(kāi)通。
本研究回顧性總結(jié)PTA及PTAS,植入支架均為金屬裸支架。術(shù)后3、6和12個(gè)月靶血管再狹窄率分別為14.4%(23/160)、28.2%(42/149)和43.8%(63/144),無(wú)截肢,說(shuō)明其有著令人鼓舞的早期通暢率,但再狹窄、閉塞同樣是一個(gè)不可回避的問(wèn)題[13]。PTA術(shù)后再狹窄原因包括負(fù)性重塑(細(xì)胞外基中膠原增多,動(dòng)脈外膜的增厚)和局限范圍內(nèi)的新生內(nèi)膜形成。金屬裸支架由于金屬結(jié)構(gòu)對(duì)周?chē)M織產(chǎn)生的刺激引發(fā)長(zhǎng)期內(nèi)膜功能不全或慢性炎癥反應(yīng),導(dǎo)致再狹窄、閉塞;金屬裸支架本身也存在斷裂問(wèn)題[14]。近年載藥的球囊及支架已經(jīng)問(wèn)世[15]。隨著腔內(nèi)治療中的減容理念提出[16],TurboHawk、SilverHawk斑塊旋切系統(tǒng)[15,17]及Rotarex機(jī)械血栓清除系統(tǒng)[18]也已問(wèn)世。
總之,腔內(nèi)治療的優(yōu)勢(shì)值得肯定,在老年人群中尤為明顯。但遠(yuǎn)期通暢率問(wèn)題仍有賴于對(duì)疾病的認(rèn)知、器材的研究及循證醫(yī)學(xué)證據(jù)支持。

