1+1+1簽約模式對社區骨質疏松患者診治依從性與經濟效益的影響
奉 燕, 韓 毅, 陳纘珅, 李海峰, 李洪芹
上海市虹口區涼城新村街道社區衛生服務中心, 上海, 200434)
中老年人的骨密度(BMD)會隨著年齡增長 而降低,并導致骨質疏松癥。BMD低已成為中老年女性和男性的重要公共衛生問題之一,因其會導致骨折,給患者及家庭帶來痛苦,也給社會增大負擔[1-3]。與絕經后女性相似,男性中也常見骨質疏松癥, 50歲以上男性中有近25%會發生骨質疏松性骨折[4-6]。因此,骨質疏松的慢病管理一直是臨床醫學和公共衛生領域中的棘手問題。2015年6月上海市出臺《關于進一步推進本市社區衛生服務綜合改革與發展的指導意見》,啟動了以家庭醫生制度為基礎的新一輪社區衛生服務綜合改革,推行1+1+1簽約模式,即1家社區衛生服務中心、1家區級醫院、1家市級醫院組合簽約。本研究旨在評價1+1+1簽約模式對社區骨質疏松癥患者診療依從性和衛生經濟學的效果,從而為上海市社區衛生服務系統推廣1+1+1簽約模式提供一定的理論依據,現報告如下。
1 對象與方法
1.1 研究對象
本研究選取2016年6—12月在上海市虹口區涼城新村街道社區衛生服務中心接受診療的符合入選標準的骨質疏松患者90例作為研究對象,按簽約和管理情況分成簽約組50例和管理組40例,簽約組有5例因搬家和工作調動脫落,對照組有5例因拆遷等原因脫落,最終納入分析的為簽約組45例和管理組35例。納入標準: ① 年齡≥40歲; ② 骨質疏松癥的診斷符合《原發性骨質疏松癥診療指南(2011)》[7]有關骨質疏松的診斷標準; ③既往或正在接受骨質疏松癥治療; ④ 一般健康狀況良好。排除標準: ① 急性或慢性炎癥; ② 胃腸道疾病; ③ 腎臟疾病; ④ 呼吸系統疾病。
1.2 管理方法
本研究管理干預時間為2016年6月—2017年12月。簽約組患者與家庭醫生簽約,家庭醫生提供“1+1+1”分級診療服務,具體內容包括完善健康檔案、制定個性化診療計劃、提供長處方和延伸處方等特色服務,通過全科門診、預約門診、雙向轉診、慢病管理等提供全程醫療服務。管理組患者不簽約,但仍接受分級診療管理服務。
1.3 觀察指標
觀察指標包括年齡、吸煙、既往骨折史、鈣和維生素D補充情況、糖皮質類固醇服用情況、職業、教育水平、參加體育鍛煉情況、股四頭肌肌肉力量(QMS)、身體質量指數(BMI)、血紅蛋白、血清25-羥基維生素D。① 采用雙能X線吸收法(DXA)測定股骨頸(FN)和腰椎(L2~L4)的骨密度(BMD)。② 采用Morisky服藥依從性量表(MMAS)量表評價患者的治療依從性,該量表為8個題目的自評量表,每個問題分是、否2個選項,每題記1分,總分越高,表明患者依從性越好。③ 采用自行設計問卷調查表評估患者滿意度,主要包括對簽約服務內容、服務方式、費用管理、疾病控制情況4個方面進行測評,每個項目0~10分, 10分為非常滿意、8~<10分為很滿意、6~<8分為一般、<6分為不滿意,以非常滿意和很滿意計算患者滿意度。由簽約患者根據體驗打分,最終獲取4個項目平均分了解患者的滿意度情況。④ 骨質疏松癥藥品支出費用從本社區衛生服務中心的醫院信息管理系統(HIS系統)獲得。
2 結 果
2.1 患者一般臨床特征比較
表1結果顯示, 2組患者間年齡、性別、BMI、BMD等一般資料比較,差異均無統計學意義(P>0.05), 具有可比性。

表1 2組患者一般臨床特征比較
2.2 患者治療依從性比較
接受干預后, 2組患者Morisky服藥依從性量表評分均較干預前上升,差異有統計學意義(P<0.05)。簽約組干預后12個月的Morisky服藥依從性量表評分高于管理組,差異有統計學意義(P<0.05)。見表2。
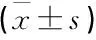
表2 2組患者Morisky服藥依從性量表評分
與干預前比較, *P<0.05; 與管理組比較, #P<0.05。
2.3 患者年均藥品支付費用比較
簽約組患者的年均藥品支付費用為(867.49±645.00)元/人民幣,低于管理組的(1 145.53±867.56)元/人民幣,差異有統計學意義(P<0.05)。
2.4 患者滿意率比較
干預后,簽約組的滿意度為80.00%, 高于管理組的37.14%, 差異有統計學意義(P<0.05), 見表3。

表3 2組患者滿意率比較[n(%)]
與管理組比較, #P<0.05。
3 討 論
骨質疏松癥及其導致的骨折是中老年人群中嚴重的公共衛生問題之一,不僅會給患者帶來痛苦,還給患者家庭和社會增加了負擔[1, 8-9]。Hannan等[10]對167項臨床研究進行薈萃分析后發現,年齡>70歲、低BMI、缺乏體育鍛煉、長期接受糖皮質激素治療以及既往骨折史是低BMD相關性骨折的危險因素[11]。在對老年男性和女性的縱向研究中,也有報道[10]有類似發現。隨著中國社會老齡化程度的加深,如何更好地管理骨質疏松癥已成為公共衛生領域亟待解決的問題。
本研究采用以疾病為紐帶的全科專科結合及雙向轉診服務模式,使社區居民獲得連續規范的健康管理。“1+1+1”簽約模式可使社區骨質疏松癥患者得到全方位的照顧,對“1+1+1”簽約的經家庭醫生篩查需明確診斷骨質疏松癥的患者轉上級醫院,經轉診綠色通道及時接受轉診; 對骨質疏松癥診斷明確,繼續延續上級醫院醫囑以維持治療的簽約患者,家庭醫生根據上級醫院用藥醫囑開具相同藥品,保證簽約居民的延續性用藥; 延續性用藥采取物流網絡配送等方法,使居民可及時便捷地獲得所需藥品。
骨質疏松癥患者因需要長期服藥,其治療依從性成為骨質疏松癥慢病管理中的一個關鍵問題。本研究結果顯示,通過家庭醫生與社區骨質疏松癥患者1+1+1簽約,建立了固定、連續、綜合診療服務模式,提供全程照顧,使得骨質疏松癥患者的治療依從性得到明顯改善,顯示1+1+1簽約模式對于骨質疏松癥患者的長期管理可取得較好效果。鄒俊等[12]研究結果顯示,社區和醫院兩級聯動能提高居民對骨質疏松癥的知曉率和就診率,從而有效干預骨質疏松癥。劉雪霏[13]研究結果顯示,對原發性骨質疏松患者進行社區干預有助于有效減輕骨質疏松癥患者的疼痛。陸霞芳等[14]研究結果顯示,對原發性骨質疏松癥患者進行社區綜合管理,能夠提高患者的疾病認知水平,并改善其生活方式。
控制醫療費用一直是“醫改”的重點和難點。歐洲和美國的醫療保險制度模式與中國截然不同,但是家庭醫生都成功扮演了控制醫療費用的“守門人”的角色[15]。本研究結果顯示,通過“1+1+1”組合簽約服務干預后,簽約組患者年均藥品支出費用低于管理組,且滿意度高于管理組(P<0.05)。由此提示,中國的社區全科醫生也可以有效扮演醫療費用的“守門人”角色。
綜上所述, 1+1+1簽約模式可有效提高骨質疏松癥患者的診治依從性,降低醫療費用,減輕患者個人、家庭的經濟負擔,促進社會醫療保障資源合理利用。

