腦外傷患者血清炎癥細胞因子、PCT與其預后的關系
馬冰
(濮陽市人民醫院急救中心,河南 濮陽 457000)
顱腦外傷(traumatic brain injury,TBI)是臨床神經外科常見的創傷性疾病,具有較高病死率和致殘率的特點[1],重型顱腦外傷患者在發生創傷后,機體可迅速啟動應激反應,顱內壓病理性升高,并嚴重影響內分泌與神經結構與功能,容易引發全身炎癥反應綜合癥,全身多器官功能障礙綜合征且易并發感染[2,3],但臨床治療前預測患者預后的方法較少,無法提前預估患者預后情況并作出應策,影響患者預后效果。本研究通過檢測治療前后腦外傷患者血清炎癥細胞因子、降鈣素原(procalcitonin,PCT)水平,分期其與患者預后的關系,其中PCT是近年來臨床研究最為熱門的炎癥細胞因子之一,與常見的傳統臨床炎癥指標相比,具有較高的靈敏度與特異度[4],臨床常用作對手術及創傷引起的全身性感染的診斷與預后評估,現報告如下:
1 資料與方法
1.1 一般資料 選取2014年1月-2016年1月我院收治確診為重型顱腦外傷的患者96例,入選標注:⑴入院時均經頭顱MRI或CT等影像學手段檢查確診為重型顱腦損傷患者;⑵年齡介于18~65歲間;⑶受傷后24h內入院的患者;⑷經患者或患者家屬同意采集其血液樣本,并簽署知情同意書。排除標準:⑴患有嚴重心肝腎腦等器官(慢性)原發性疾病的患者;⑵精神疾病史的患者;⑶妊娠或哺乳期婦女;⑷入院前2周內使用過免疫抑制劑等影響免疫系統的藥物;⑸患有血液系統疾病的患者;⑹全身除顱腦外合并多處嚴重外傷患者。所有患者均給予相應治療后按照其預后情況分為預后良好組(n=57)與預后不良組(n=39),其中預后良好組患者男45例,女12例,平均年齡(37.85±11.28)歲,GCS 評分(5.68+1.03)分;預后良好組患者男 31 例,女 8 例,平均年齡(35.17±15.49)歲,GCS 評分(5.53+1.24)分;兩組患者一般臨床資料經基線比較,差異無統計學意義(P>0.05)。
1.2 觀察指標 所有患者于入院時均采集靜脈血5ml,3000r/min高速離心后,分離上清液,放置于-80℃環境保存。所有患者經CT等影像學檢查后均在院內行血腫清除術或骨瓣減壓術、相應局部腦組織切除術等外科手術,并于術后24h后再次采集靜脈血5ml,分離上清液后采用膠乳增強免疫比濁法測定血清CRP水平,采用ELISA檢測TNF-α、IL-6 和 PCT 水平,分析血清 CRP、TNF-α、IL-6、PCT與預后的關系。
1.3 統計學方法 采用SPSS 15.0進行數據統計學分析,其中血清 CRP、TNF-α、IL-6、PCT 以均數±標準差的形式表示并采用兩獨立樣本均數t檢驗進行組間比較,采并采用受試者操作特性曲線(ROC)分析治療前血清 CRP、TNF-α、IL-6、PCT 水平預估腦外傷患者預后的價值,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后血清 CRP、TNF-α、IL-6、PCT水平比較 預后不良組患者治療前后血清炎癥細胞因子、PCT水平均明顯高于預后良好患者的(P<0.05),結果見表 1 所示。
2.2 治療前血清 CRP、TNF-α、IL-6、PCT 水平預估腦外傷患者預后的價值分析 如表2所示,治療前血清 CRP、TNF-α、IL-6、PCT 指標中,PCT 預測患者預后不良的敏感度與特異度為單項預測指標中最高的, 而聯合血清 CRP、TNF-α、IL-6、PCT 水平的敏感度與特異度為所有預測指標中最高的,結果見表2、圖1所示。
3 討論
重型顱腦損傷是臨床常見的病死率和致殘率最高的疾病之一,部分患者在經外科顱腦手術后,顱內受血腫壓迫的部分得以解除,當腦組織受損后可繼發顱內高壓、腦水腫及中樞性高熱等危害患者生命的嚴重并發癥[5,6]。顱腦受損時,患者體內神經系統可長生大量炎性細胞因子,發生全身性應激反應時血清中炎性細胞因子的過度表達和分泌,TNF-α、CRP作為最高升高的血清炎癥因子,可通過誘導IL-6等炎癥介質激活受損部位附近多核白細胞,并快速向受損部位聚集,并釋放炎性殺傷因子與黏附因子,加重腦水腫同時導致腦血管功能紊亂,進而使腦部神經細胞受損,產生全身性半不可逆性反應[7,8]。 除此之外,TNF-α 還可促進腦部星形細胞產生細胞間黏附分子,進一步活化淋巴細胞向腦組織內浸潤[9,10],加重患者病情。而PCT是一種116個氨基酸組成的糖蛋白[11,12],有可在患者發生病原菌感染、手術創傷等非感染炎癥反應相應增高,相對于CRP這類相對非特異性的炎癥標志物,PCT對于感染的反應更為迅速,且分泌入血后再血漿中生理活性十分穩定[13,14],PCT的高峰時間比TNF-a和IL-6長,其中TNF-α可在創傷或感染后90min左右達峰,在6h后血清水平恢復正常,IL-6則為3h達峰,在8h后血清水平恢復正常,而PCT血清半衰期為25-30h遠遠高于其他指標,血清PCT升高的水平與創傷嚴重程度相關[15],具有較高的臨床應用價值。
表1 兩組患者治療前后血清血清CRP、TNF-α、IL-6、PCT水平比較(±s)

表1 兩組患者治療前后血清血清CRP、TNF-α、IL-6、PCT水平比較(±s)
注:治療后兩組間 CPR、il-6、TNF-α、PCR 水平比較,t=80519,5.612,6.969,8.361,P<0.05;治療前后各項組內比較,P<0.05;治療前兩組組間比較,P>0.05。
組別 例數預后良好組預后不良組57 39 CPR(mg/L)IL-6(ng/ml)TNF-α(ng/ml) PCR(ug/ml)治療前 治療后 治療前 治療后 治療前32.71±9.86 44.45±14.01 12.65±5.02 27.71±10.23 239.76±36.17 271.23±25.47 146.32±21.41 179.58±32.50 2.21±0.68 2.85±0.49治療后 治療前 治療后1.35±0.44 1.97±0.41 1.15±0.17 1.43±0.42 0.35±0.12 0.98±0.46

表2 治療前血清CRP、TNF-α、IL-6、PCT水平預估腦外傷患者預后的價值分析
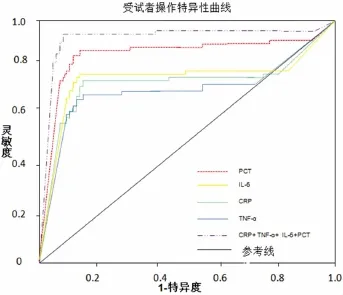
圖1 治療前血清CRP、TNF-α、IL-6、PCT水平預估腦外傷患者預后的ROC曲線分析
本實驗結果中,預后不良組患者治療前后血清炎癥細胞因子、PCT水平均明顯高于預后良好患者的,說明預后不良的腦外傷患者無論在治療前還是在治療后血清中炎性因子還是要明顯高于預后良好的患者的,這可能與炎癥反應強度有關,炎癥反應較強的患者可在損傷后繼發性發生全身性炎癥失衡、膿毒癥或器官功能衰竭,影響患者預后。ROC曲線顯示血清炎癥細胞因子、PCT聯合預估患者預后不良的敏感度為94.87%,特異度為91.23%, 說明聯合檢測血清 CRP、TNF-α、IL-6、PCT可提高單項血清指標檢測的敏感度與特異度。
綜上所述,血清炎癥細胞因子與PCT水平較高的患者容易出現預后不良,檢測血清炎癥細胞因子與PCT水平有助于評估重型腦外傷患者預后情況。

