急性期川崎病患兒外周血Th9細胞比例與IL-9水平變化及其意義
韓長青,付惠玲
(西安醫學院第一附屬醫院,西安710077)
川崎病(Kawasaki disease,KD)是兒科臨床常見的病癥,此病在1967年由日本川崎富作醫師最先報道,男性發病率高于女性,在成人或3個月以下的小兒群體中比較少見。其病因未明,主要病理改變是可發生全身性的血管炎,并且較易合并有冠脈的損害,還可引發嚴重的心血管類并發癥,未接受治療的患兒的并發癥發生率為20%~25%,對于患兒的身體健康具有較大的危害,已經受到廣大兒科醫學工作者的重視[1]。有報道[2]指出,CD4+型T細胞的異常活化能夠導致多類炎性細胞因子參與KD發病。輔助性T細胞9(Helper T cells 9,Th9)作為近年來發現的CD4+ T細胞,可通過產生白細胞介素-9(interleukin-9,IL-9)形成免疫調節,其在自身免疫類疾病當中具有一定的作用,Th9細胞和IL-9是否也參與到KD的發病進程當前臨床上鮮有報道[3,4]。本文通過分析急性期KD患兒外周血Th9細胞與IL-9的水平變化及其意義,為臨床診治急性期KD患兒提供監測靶點,并有助于患兒的預后,現報道如下。
1 資料與方法
1.1 臨床資料 選擇2014年2月~2017年2月在西安醫學院第一附屬醫院就診的急性期KD患兒79例進行研究,記為KD急性期組。入組標準:①所有患兒均滿足第5版的川崎病診斷指南中關于KD的有關診斷標準[5];②病程>5d;③年齡>3個月;④入院前未應用免疫球蛋白和阿司匹林,以及免疫抑制劑和激素藥物。排除標準:①有其他的感染性、過敏性亦或是自身免疫類疾病者;②有血液疾病者;③有惡性腫瘤者;④有心、肝、腎等重要臟器的功能性障礙者;⑤病歷資料缺失者。所有患兒的家長均對此次研究做到知情同意,且已簽署了同意書。79例患兒中,男45例,女34例;年齡4個月~6歲,平均(3.24±0.34)歲;病程6~12d,平均(8.04±0.34)d。患兒的急性期癥狀:發熱、皮疹65例,頸部非膿型淋巴結腫大54例,眼結合膜充血51例,草莓舌50例,手足硬型水腫48例。對其中的70例患兒實施恢復期(即病程為21~60 d)隨訪,記為KD恢復期組,其中男41例、女29例;年齡4個月~5歲,平均(3.18±0.27)歲;病程7~11 d,平均(8.07±0.32)d。另選同期在醫院接受健康體檢的兒童70例作為對照組,其中男40例、女30例;年齡5個月~5歲,平均(3.19±0.40)歲。對各組的年齡及性別等資料數據實施比較,P均>0.05。此次研究經醫院倫理委員會評審通過。
1.2 外周血Th9細胞比例測算及IL-9檢測 為各組受試者采集晨間空腹靜脈血6 mL,放于促凝管內,取2 mL給予10 min 3 000 r/min離心后提取血清,放在-80 ℃下保存。IL-9水平的檢測通過購自美國Rapid BilLab公司的ELISA試劑盒實施操作。另取2 mL血液標本通過Ficoll密度和梯度離心法將其分離成單個的核細胞,在顯微鏡下進行計數,將細胞密度調節到5×106/mL,以5 μL的別藻藍蛋白-抗人CD3抗體及異硫氰酸熒光素-抗人CD8抗體實施染色。而后依次細胞固定、破膜、細胞內染色,經PBS沖洗2次后固定檢測外周血的Th9細胞。操作過程中所用抗體均購自深圳晶美工程公司,嚴格遵照說明書的步驟進行檢測。
1.3 外周血紅蛋白(CRP)、血沉(ESR)、血小板計數(PLT)檢測 再取2mL血液標本給予10 min 3 000 r/min離心后提取血清,利用購自美國貝克曼公司的AU2700型全自動生化分析儀測定CRP、ESR水平,應用購自深圳的庫貝爾公司的血細胞分析儀測定PLT水平,試劑盒均為儀器自配。
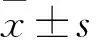
2 結果
2.1 各組外周血Th9細胞及IL-9水平比較 KD急性期組和KD恢復期組的外周血Th9細胞及IL-9水平均高于對照組,且KD急性期組高于KD恢復期組,三組間任意兩組相比,P均<0.05,見表1。

表1 各組外周血Th9細胞及IL-9水平比較
2.2 各組CRP、ESR和PLT水平比較 KD急性期組和KD恢復期組的CRP、ESR和PLT水平均高于對照組,且KD急性期組的CRP、ESR高于KD恢復期組,而PLT低于KD恢復期組,三組間任意兩組相比,P均<0.05,見表2。
2.3 患兒外周血Th9細胞及IL-9與CRP、ESR和PLT的相關性分析 根據Spearman法對指標間的相關性進行分析后發現,患兒外周血Th9細胞及IL-9與CRP和ESR均呈正相關(r分別為0.571,0.682,0.604,0.714;P均<0.05),與PLT呈負相關(r分別為-0.589,-0.723;P均<0.05)。

表2 各組CRP、ESR和PLT水平比較
3 討論
臨床上,KD屬于小兒時期較為多見的一種后天性心臟病,對患兒機體的危害較大,通常可影響中小動脈,特別是冠狀動脈,大約有10%的患者可發展成冠脈瘤,或是冠脈狹窄及血栓,嚴重時甚至會導致猝死[6,7]。KD發病機制至今仍未明確,但有學者認為其可能和機體內免疫系統的高度活化形成的異常性自主反應相關。有報道[8,9]指出,KD是由免疫介導的發生于全身中小血管的急性炎癥,可使機體內形成大量的炎性遞質及免疫球蛋白,最終導致各種炎癥因子水平明顯升高。隨著人們對KD的深入認識,當前臨床認為Th細胞可能與KD的發病有關,而Th9細胞可在自身免疫型疾病和過敏型疾病以及感染型疾病當中發揮出重要作用。本文通過分析急性期KD患兒外周血Th9細胞與IL-9的水平變化及其意義,以期為臨床診治提供數據支持。
本實驗結果顯示,KD急性期組和KD恢復期組的外周血Th9細胞及IL-9水平均高于對照組,且KD急性期組高于KD恢復期組(P均<0.05),這提示了KD患兒外周血Th9細胞及IL-9水平明顯升高。究其原因,可能是因為Th9細胞與其細胞因子IL-9均參與到了KD病情的進展過程中。具體而言,IL-9作為一種T細胞的效應細胞因子,能夠直接對淋巴B細胞產生作用,并在免疫球蛋白的形成和調控中產生重要作用,此過程對KD疾病的發生發展具有促進作用[10~12]。
同時,本實驗發現,KD急性期組和KD恢復期組的CRP、ESR和PLT水平均高于對照組,且KD急性期組的CRP、ESR高于KD恢復期組,而PLT低于KD恢復期組(P均<0.05),這提示了KD患兒CRP和ESR水平明顯升高,而處于KD急性期的患兒PLT明顯更低。分析其原因,可能是因為CRP、ESR和PLT均是炎癥反應或觀察高凝狀態的監測指標,而KD患兒發病后機體出現了一系列的免疫生化反應,致使炎癥情況保持在較高的狀態,并出現凝血異常,因此可從CRP、ESR和PLT等指標的變化中加以呈現[13~15]。在2004年時,美國的心臟學會為制定KD診斷和評估指南,亦將上述3個指標用于KD病情的輔助診斷。
此外,本實驗對指標間的相關性進行分析后發現,患兒外周血Th9細胞及IL-9與CRP和ESR均呈正相關,與PLT呈負相關,這也再次證實了KD患兒機體外周血Th9細胞及IL-9與炎癥因子及高凝指標之間的聯系十分緊密。考慮是因為患兒的Th9細胞通過過量地分泌IL-9參與到KD的發病進程中,并且同此種疾病的形成、發展以及轉歸均聯系緊密[16~18]。Nakamura等人也報道證實,IL-9可誘導機體內的中性粒細胞形成并釋放IL-8,進而招募到更多數目的有關中性粒細胞,并參與到中性粒細胞誘發的炎性反應[19,20]。
綜上所述,急性期KD患兒外周血中Th9細胞與IL-9水平明顯升高,且與機體的炎癥因子及高凝指標之間聯系緊密,臨床上可考慮通過監測Th9細胞及IL-9更好地評價KD患兒的病情癥狀,從而有助于臨床診治過程。需要指出的是,本次研究過程當中也具有一定的局限性以及不足之處,比如研究時限較短,樣本量相對較少,同時未與其他醫療機構開展協同性的綜合性研究,這可能會影響結果的科學性及準確性,今后可考慮從此方面著手,通過進一步擴大樣本量,延長研究時間,并邀請其他醫療機構共同開展研究,從而獲得更具代表性和科學性的研究結論。

