三尖瓣適當切開技術在VSD修補術中的應用效果及安全性分析
何佳虹,董 斌,鄭國芳,李金河
(四川大學華西廣安醫院心胸外科,四川廣安 638000)
室間隔缺損(VSD)為常見先天性心臟病(CHD),約占CHD的25%。患兒室間隔在胚胎時期發育不全,在心室水平產生自左向右分流,影響其發育,因此需及早進行治療[1-2]。自1954年LILLEHEI應用VSD修補術后,該術被認為是治療VSD的金標準。ITO等[3]研究顯示,新生兒完成VSD修補術后,其三尖瓣環運動速度參數、心室舒張功能障礙及右心室容積負荷等較未行VSD修補術者明顯改善。但VSD修補術中若發現多個腱索附件阻擋或掩蓋缺損邊緣,邊緣視野無法充分暴露,會增加殘余漏、傳導阻滯等并發癥。同時VSD常與三尖瓣毗鄰,且周圍傳導束豐富,術中三尖瓣隔瓣根部縫線,距瓣環下過遠、間距過大均會影響手術效果與預后,因此建議應用適當切開三尖瓣技術(TVD)以良好顯露VSD各邊緣,繼而使進針精準,提高縫合準確率,但TVD是否影響三尖瓣正常功能及安全性尚存爭議[4]。本研究選取2014年3月至2016年3月本院收治的60例VSD患兒為研究對象,分析TVD在VSD中應用效果及安全性,現報將結果報道如下。
1 資料與方法
1.1一般資料 選取2014年3月至2016年3月本院收治的VSD患兒60例為研究對象,均符合《諸福棠實用兒科學(第7版)》[5]中室間隔缺損診斷標準,納入標準:(1)入院后患兒均行胸部X射線、心臟超聲及相關化驗檢查;(2)經心臟超聲、X射線等診斷為膜周、膜周流入道及膜周流出道型VSD,卵圓孔、動脈導管未閉,且VSD直徑大于5 mm;(3)經檢查發現VSD位于隔瓣后,被腱索或瓣葉遮擋,常規牽拉三尖瓣難以完全顯露VSD,需切開三尖瓣;(4)患兒家屬知情同意本研究,并簽署知情同意書,研究經本院倫理委員會審核并通過。排除標準:(1)合并其他需行體外循環下手術的復雜心臟畸形者;(2)患兒合并其他系統嚴重疾病;(3)存在肺動脈高壓等其他心血管畸形不適宜手術者;(4)患兒家屬不愿參與本研究。按是否行TVD將其分為觀察組、對照組,各30例。觀察組男20例,女10例;年齡0~5歲,平均(2.45±0.15)歲;合并畸形7例,類型:卵圓孔未閉2例,動脈導管未閉2例,其他3例。對照組男19例,女11例;年齡0~4歲,平均(2.43±0.14)歲;合并畸形8例,類型:卵圓孔未閉2例,動脈導管未閉3例,其他3例。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 采用靜脈復合麻醉,氣管插管,建立體外循環,主動脈根部灌注自體冷血停跳液,淺低溫體外循環不停跳,中低溫心臟停博進行手術,轉流期間肛溫與鼻咽溫度維持在31~34 ℃。
1.2.1對照組 應用右房拉鉤或瓣膜拉鉤牽開右房,探查到VSD后,三尖瓣隔瓣不切口,以無損傷帶墊縫線對VSD采取常規間斷褥式縫合。
1.2.2觀察組 以右房拉鉤或瓣膜拉鉤牽開右房后,尋找到VSD,將覆蓋VSD的三尖瓣隔膜位點縫合兩針牽引線,切開瓣葉至距瓣根1~2 mm處,暴露VSD,應用無損傷帶墊縫線間斷/連續縫閉VSD,待VSD縫合結束以兩牽引線為對合起點,應用5/0或6/0 Prolene線原位間斷或連續縫合隔瓣切口。在牽引與縫合瓣膜時動作輕柔,避免牽拉撕裂瓣葉。開放升主動脈前常規檢測殘余分流明確是否存在三尖瓣反流。術后應用縫閉鼓肺檢查有無殘余漏,并予以多巴胺微泵強心治療,對合并肺動脈高壓患兒給予前列地爾。
1.2.3觀察指標 (1)對比兩組體外循環時間、主動脈阻斷時間、住院時間、輸血量、手術時間等圍術期指標。(2)觀察兩組手術前后多普勒超聲心動圖,對比兩組手術前后左室射血分數(LVEF)、左室舒張末期內徑(LVEDD)。LVEF正常范圍為大于50%,LVEDD正常值:男45~55 mm,女35~50 mm。同時記錄兩組心臟彩超中肺動脈壓變化,正常參考范圍12~16 mm Hg,分別于術前、術后6個月進行評定。(3)術后以電話、電子郵件、家庭訪視方法隨訪1年,采集術后1年心電圖資料,記錄兩組術后三尖瓣反流程度,三尖瓣反流程度根據反流束面積與右心房面積比值來判定,分為無、輕度、中度、重度,反流比值分別為0%、>0%~<20%、20%~40%、>40%。(4)術后以電話、電子郵件、家庭訪視方法隨訪1年,術后1個月內每2周隨訪1次,術后2~6個月每2個月隨訪1次,術后6個月至1年每3個月隨訪1次,觀察并發癥,包括一過性傳導阻滯、完全性傳導阻滯、殘余漏、三尖瓣反流等。

2 結 果
2.1兩組圍術期指標比較 觀察組體外循環時間、主動脈阻斷時間、住院時間、手術時間、輸血量等圍術期指標與對照組比較差異無統計學意義(P>0.05)。見表1。
2.2兩組手術前后肺動脈壓、心功能比較 兩組手術前肺動脈壓、LVEF、LVEDD比較差異無統計學意義(P>0.05);觀察組手術后6個月肺動脈壓、LVEDD較對照組明顯下降,而其LVEF大于對照組(P<0.05)。見表2。
2.3兩組術后1年三尖瓣反流程度比較 術后隨訪1年,觀察組三尖瓣反流程度明顯低于對照組,差異有統計學意義(Z=8.133,P<0.05)。見表3。
2.4兩組術后1年內并發癥發生率比較 觀察組術后隨訪1年,并發癥總發生率6.67%,明顯低于對照組的26.67%,差異有統計學意義(χ2=4.320,P<0.05)。見表4。
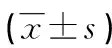
表1 兩組圍術期指標比較
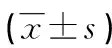
表2 兩組手術前后肺動脈壓、心功能比較

表3 兩組術后1年三尖瓣反流程度比較(n)

表4 兩組術后1年內并發癥發生情況(n)
3 討 論
CHD為常見先天缺陷,而VSD是CHD中較常見心臟疾病。應用X射線、心電圖、彩色多普勒超聲等診斷儀檢查可發現,患兒室間隔在胚胎時期發育不全,形成異常交通,在心室水平產生自左向右分流,導致左右心室間存在壓差,伴左心房、左右心室內徑增大,室間隔回聲連續中斷,肺部血流增多,從而引起肺動脈高壓等并發癥,嚴重影響患兒發育及健康[6-7]。目前CHD的治療方案已較為豐富,如體外循環外科直視修補術、心臟不停跳心內直視手術、內科徑導管介入治療術、經食管心臟超聲封堵術等。經長時間發展,各技術可靠性及安全性均得到提高,其中心臟不停跳心內直視手術減輕了心肌缺血-再灌注損傷,盡量保護心肌,同時術中可根據心電圖變化及時發現并糾正傳導束損傷;而嬰兒心臟不停跳VSD修補術已發展為治療CHD患兒的常用術式。經右房修補VSD需充分暴露缺損邊緣,以促進修補完全可靠,避免室缺殘余漏、三尖瓣半葉變形及傳導束損傷[8]。
大部分VSD患兒可跨過三尖瓣,經常規牽拉暴露VSD,應用右房路徑而成功修補。但部分患兒三尖瓣隔瓣發育較大,腱索纖細而繁多,在VSD修補術中,三尖瓣腱索附著掩蓋缺損邊緣,增加VSD縫合難度,導致不停跳VSD修補不完全。術中為充分暴露VSD室缺邊緣而強行牽拉瓣膜及腱索,引起三尖瓣變形,在術后出現三尖瓣反流、殘余漏、心臟傳導阻滯等。因此三尖瓣的瓣膜及腱索是影響VSD暴露的主要因素,而將三尖瓣隔瓣從瓣環切開,作為一種簡單、可靠的改善膜周室缺邊緣暴露技術已加以提倡。采用TVD可改善VSD的顯露,保證術者清晰觀察VSD部位及各邊緣,繼而降低殘余漏、房室傳導組織及暴露VSD時過度牽拉對三尖瓣的損傷,但切開三尖瓣后是否影響其開閉功能及術后并發癥仍是臨床爭議熱點[9-10]。
陳仁偉等[11]研究了三尖瓣適當切開修補VSD的近中期療效,結果顯示TVD組體外循環時間、主動脈阻斷時間、住院時間與非TVD組比較明顯差異。本研究結果顯示觀察組體外循環時間、主動脈阻斷時間、住院時間、手術時間、輸血量等圍術期指標較對照組差異無統計學意義(P>0.05),這與上述研究結果相似。因而在行VSD修補術中,適當切開三尖瓣,并不會明顯影響VSD修補術中體外循環時間、主動脈阻斷時間,同時住院時間、手術時間、輸血也不會明顯增加。此外本研究結果也顯示,觀察組術后6個月肺動脈高壓、LVEDD較對照組明顯減少,而其LVEF較對照組增加,因此TVD應用于VSD修補術中是可行的,不會影響患兒圍術期指標,同時有利于提高手術療效,改善其肺動脈壓與心功能。朱海龍等[12]在分析三尖瓣切開在嬰兒室間隔缺損修補術中的應用及療效時發現,B組(VSD暴露不清楚需切開三尖瓣)術后三尖瓣反流程度大量0例,中量0例,少量11例,無或微量108例,而C組(VSD暴露不清楚,需切開三尖瓣但未實施切開)三尖瓣反流大量0例,中量1例,少量10例,無或微量33例,B組三尖瓣反流程度明顯低于C組。本研究結果顯示,觀察組術后三尖瓣反流程度與對照組比較明顯較低,這與上述研究結果相似,證實VSD修補術中適當切開三尖瓣并不會明顯影響三尖瓣功能。而在三尖瓣暴露不清楚下,若在VSD修補術中強行牽拉瓣膜及腱索,會引起三尖瓣變形,出現三尖瓣反流。在安全性方面,韋小勇等[13]在分析室間隔缺損修補術中三尖瓣適當切開技術的臨床應用價值時發現,TVD組術后隨訪1年一過性傳導阻滯、殘余漏發生率均明顯低于對照組,兩組完全性傳導阻滯、三尖瓣反流發生率比較差異無統計學意義(P>0.05);但TVD組總并發癥發生率較非TVD組低。本研究結果顯示,觀察組術后1年一過性傳導阻滯、完全性傳導阻滯、殘余漏、三尖瓣反流等總并發癥發生率明顯低于對照組,這與上述研究結果相近,推測是因為VSD修補術雖然簡單,但卻是心臟操作基礎及重點,缺損的周圍組織結構較復雜而重要,而TVD可較好顯露VSD各邊緣,尤其是VSD后下緣,清晰暴露缺損與周圍組織關系,更加精準、精確縫合,減輕主動脈瓣損傷及VSD裂隙遺漏,有利于減少殘余漏、傳導阻滯及三尖瓣牽拉變形引起的三尖瓣反流。
綜上所述,TVD應用于VSD修補術中是安全可行的,不會明顯影響三尖瓣開閉功能,同時術后并發癥少,患者圍術期指標不會明顯受影響,值得在臨床推廣實踐。

