Ⅰa~Ⅱa期宮頸癌根治術后并發盆腔淋巴囊腫的影響因素分析
王麗
(海南醫學院第一附屬醫院,海口570100)
宮頸癌是最常見的婦科惡性腫瘤之一,其發病呈明顯的年輕化趨勢[1,2]。對于早中期宮頸癌患者而言,以廣泛性子宮切除及盆腔淋巴結清掃為核心的根治性手術是最重要的治療手段[3]。盆腔淋巴囊腫是根治術后的并發癥之一,其癥狀因囊腫位置、大小不同而有所差異[4]。臨床以腹痛、發熱、下肢水腫或行動障礙為主,嚴重影響患者術后生活質量[5]。其發生率為5%~35%。目前的治療以藥物口服及外敷、穿刺抽液為主,都不同程度增加了患者的痛苦,影響患者對手術治療的滿意度[6]。本研究對Ⅰa~Ⅱa期宮頸癌根治術后并發盆腔淋巴囊腫的影響因素進行分析,現報告如下。
1 資料與方法
1.1 臨床資料 納入標準:首次確診的Ⅰa~Ⅱa期宮頸癌,均經術后病理確診;均行根治性手術切除;患者知情同意,并支持隨訪。排除標準:合并有其他惡性腫瘤或有惡性腫瘤病史者;臨床資料或隨訪信息不完全、中途失訪者。選擇2007年1月~2012年1月海南醫學院第一附屬醫院收治的行根治性切除的235例宮頸癌患者,年齡32~76歲、中位年齡54歲。臨床分期Ⅱa期121例,Ⅰa期25例,Ⅰb期89例。術后病理檢查確診為鱗癌199例,腺癌24例,其他2例。
1.2 盆腔淋巴囊腫的判定及資料收集方法 盆腔淋巴囊腫的診斷標準:下腹部不適、脹痛,伴或不伴下肢腫脹等;盆腔及周圍區域可捫及邊界清晰的包塊,有壓痛;B超檢查可探及無回聲或液性暗區,邊界清,內部光點均勻。收集術后發生盆腔淋巴囊腫與未發生盆腔淋巴囊腫患者的年齡、BMI、臨床分期、組織病理類型、有無化療、下腹部手術史、淋巴結清掃數目等資料。
1.3 統計學方法 采用SPSS20.0統計軟件。術后盆腔淋巴囊腫發生與宮頸癌患者臨床病理參數關系行χ2檢驗,Fisher′s確切概率法分析,多因素分析采用Logistic風險模型。P<0.05為差異有統計學意義。
2 結果
2.1 術后盆腔淋巴囊腫發生與宮頸癌患者臨床病理參數關系的單因素分析 235例患者中,共發生盆腔淋巴囊腫25例,發生率為10.6%。單因素分析顯示,術后盆腔淋巴囊腫發生與患者臨床分期、淋巴結清掃數目、術中淋巴管是否結扎有關(P<0.05)。見表1、2。
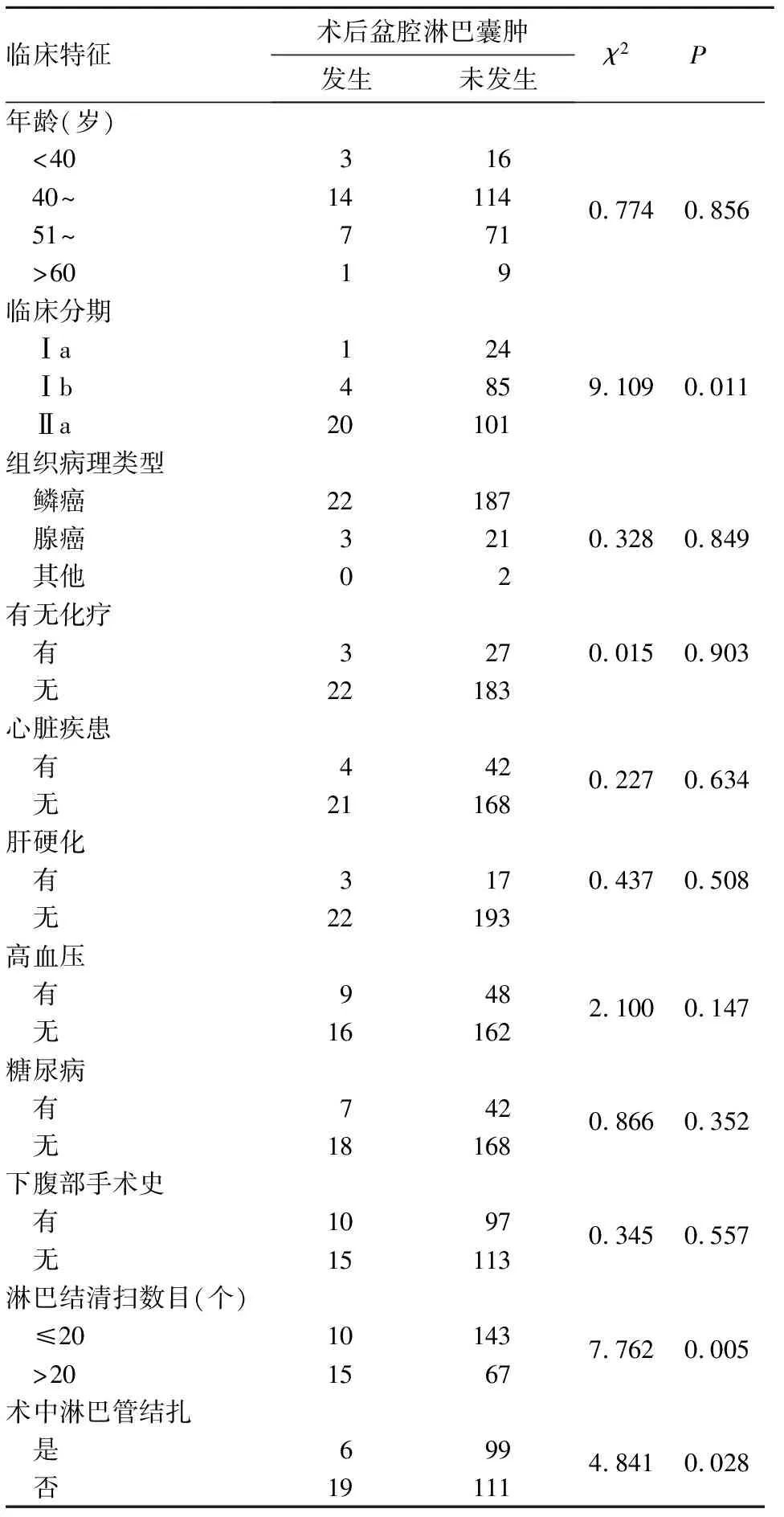
表1 術后發生與未發生盆腔淋巴囊腫患者的臨床特征比較
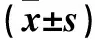
表2 術后發生與未發生盆腔淋巴囊腫患者的手術資料比較
2.2 術后盆腔淋巴囊腫發生與宮頸癌患者臨床病理參數關系的多因素分析 將上述單因素分析中有意義的指標納入Logstic回歸模型進行多因素分析,結果顯示臨床分期、淋巴結清掃數目、術中淋巴管結扎是影響宮頸癌患者術后盆腔淋巴囊腫發生的獨立因素(P均<0.05)。其中臨床分期、淋巴結清掃數目的OR值>1,是危險性因素,術中淋巴管結扎的OR值<1,是保護性因素。見表3。
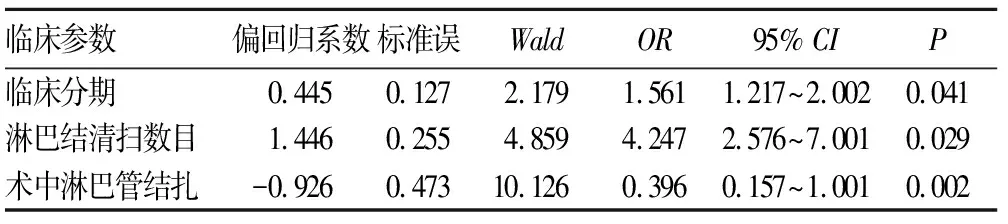
表3 術后淋巴囊腫發生與宮頸癌患者臨床病理參數關系的多因素分析
3 討論
宮頸癌主要治療方法包括手術、放化療、生物治療等。宮頸癌的分期不同,具體手術方式及淋巴結清掃范圍也會有所不同,但涉及盆腔淋巴結清掃的手術治療,常會出現輸尿管損傷、神經損傷、尿潴留、術后盆腔淋巴囊腫形成等并發癥[7]。術后盆腔淋巴囊腫最早由Kobayashi等在1950年提出,由Averette等在1962年通過下肢淋巴管染料染色證實,是臨床常見的嚴重影響患者術后生活質量的并發癥。目前認為,盆腔淋巴囊腫的形成主要受盆腔淋巴結切除的影響[8; 9]。手術切除造成盆腔淋巴管不可逆的斷裂,正常的淋巴回流通路被阻斷,導致局部淋巴結內淋巴液聚集。但并非所有的根治術患者術后都會發生盆腔淋巴囊腫,這是由于盆腔淋巴系統有著自我修復或重建功能,但在修復過程完成之前,是否形成盆腔淋巴囊腫取決于外漏淋巴液的堆積速度與系統重建速度及引流速度。本研究235例患者中,盆腔淋巴囊腫發生率為10.6%,略低于文獻[10,11]報道。其原因可能與以下因素有關:本研究只針對Ⅰa~Ⅱa期宮頸癌患者,相比較分期更高的患者而言,本研究中患者基礎狀況更好,淋巴系統功能可能更為強大;部分患者實行了術中淋巴管結扎,這是減少盆腔淋巴囊腫發生的保護性因素。
本研究結果顯示,臨床分期、淋巴結清掃數、術中淋巴管結扎是影響宮頸癌根治術患者術后盆腔淋巴囊腫發生的獨立因素,其中臨床分期、淋巴結清掃數目是危險性因素,術中淋巴管結扎是保護性因素。目前的研究也認為,術后盆腔淋巴囊腫的發生與腫瘤分期、術中清掃淋巴結數量密切相關。臨床分期越晚,意味著腫瘤組織的侵襲范圍越廣,相應的手術切除范圍就越大,盆腔淋巴囊腫的發生率也隨之增加。本研究中,Ⅰa期、Ⅰb期、Ⅱa期患者術后盆腔淋巴囊腫發生率分別為4.0%、4.5%、16.5%,Ⅱa期患者的發生率高于Ⅰa期和Ⅰb期。我們分析可能的原因有:①手術造成淋巴管不可逆斷裂,局部淋巴循環結構被破壞,正常通路被阻斷,淋巴回流障礙。同大部分的婦科惡性腫瘤一樣,宮頸癌手術需行盆腔淋巴結清掃。一旦發現淋巴結轉移,清掃范圍則相應擴大,殘端未封閉淋巴管漏出的組織液與淋巴液也顯著增多。常琦等[12]以20枚淋巴結為界值,對310例宮頸癌患者進行回顧性分析后發現,與術中清掃淋巴結個數≤20個的患者相比,清掃數量>20個的患者術后盆腔淋巴囊腫發生率顯著較高。②淋巴液中缺乏活性因子,不能像血液一樣在血管損傷后自行凝固,一旦損傷,大量淋巴液會外漏積聚于死腔。同時,淋巴管道缺乏平滑肌細胞,在損傷后也不能進行有效收縮,這也加重了淋巴液的積聚。淋巴管道與靜脈系統關系密切,可將其視為靜脈的補充管道[13]。宮頸癌根治術后,原有淋巴循環紊亂,淋巴管道受阻,回流障礙,從下肢回流的淋巴液滯留在盆腹膜后,在盆腔積聚形成淋巴囊腫[14,15]。因此有學者認為,結扎下肢回流的淋巴管可預防術后盆腔淋巴囊腫的發生[16]。本研究對宮頸癌根治術患者采用7號絲線結扎5處淋巴管,包括兩側腹股溝深淋巴管、閉孔近端淋巴管、閉孔遠端淋巴管、髂總淋巴管、髂內外靜脈交叉處淋巴管,從根源上阻止了盆腔淋巴囊腫的發生。因此認為,臨床分期、淋巴結清掃數量、術中淋巴管是否結扎是影響宮頸癌患者術后盆腔淋巴囊腫發生的主要因素。

