腫瘤分期及不同治療方式對胰腺癌患者生存期的影響
謝銳杰 曾林涓 練國達 陳少杰 李佳佳 陳茵婷 陳燕珠 張力 吳莉莉 劉建化 黃開紅
胰腺癌起病隱匿、惡性程度高、預后差、生存率低。 雖然近年來胰腺腫瘤外科迅速發展,但術后復發率仍高達80%,根治性手術后5年生存率<5%,且有手術機會的患者不足20%[1]。以吉西他濱為基礎的各種化療方案、腫瘤局部放療等能有限改善預后[2],腫瘤切除術后行輔助化療和(或)放療的應用也在一定程度上改善患者預后[3]。然而受胰腺癌診斷時機、腫瘤細胞生物學活性復雜、患者個體遺傳異質性、化療藥物敏感性等諸多因素影響,胰腺癌預后仍不容樂觀[4]。本研究回顧性分析廣州市3家三甲醫院2004年至2016年間胰腺癌患者生存期及其影響因素。
資料與方法
一、臨床資料
收集2004年1月至2016年12月間中山大學孫逸仙紀念醫院、中山大學附屬腫瘤防治中心、廣東省人民醫院的1 620例確診為胰腺癌患者的臨床資料。胰腺癌診斷需至少符合下列3項中的一項[5]:(1)病理學診斷確診。(2)臨床診斷標準:①B超提示胰腺局部增大和占位性病變;②CT提示胰腺局部增大和占位性病變;③內鏡逆行胰膽管造影(ERCP)提示胰管截然中斷,斷端呈鼠尾征,管壁僵硬不規則或有膽管牽拉征、雙管征;④磁共振胰膽管造影(MRCP)提示有胰管或同時膽管的狹窄、擴張,胰腺占位性病變;⑤內鏡超聲(EUS)提示有胰腺區低密度占位性病變;⑥血管造影;⑦正電子發射計算機斷層掃描(PET)。至少有2項以上影像學支持,且必須包括③~⑥中的一項。(3)手術診斷為術中探查捫及胰腺實質性腫塊及至少1條上述影像學證據。排除標準:存在其他系統的惡性腫瘤(包括壺腹癌、膽道腫瘤)、胰腺良性疾病、診斷不明確者。
二、方法
通過電話或門診復查隨訪,隨訪期截止日為2017年6月30日。按照患者的腫瘤TNM分期、是否接受根治性手術、是否接受姑息化療、術后是否接受輔助化療分組,比較兩組患者生存期的差異。
三、統計學處理
應用SPSS 17.0統計軟件進行分析。運用壽命表法制作生存曲線,生存期比較采用Wilcoxon秩和檢驗法。P<0.05為差異有統計學意義。
結 果
一、總體生存狀況
1 620例胰腺癌患者中男性1 108例,女性512例;平均年齡(61±13)歲;腫瘤部位:胰頭918例(56.7%),胰體尾560例(34.5%),全胰142例(8.8%)。1 620例患者總體生存曲線見圖1,中位生存期為7.15個月。
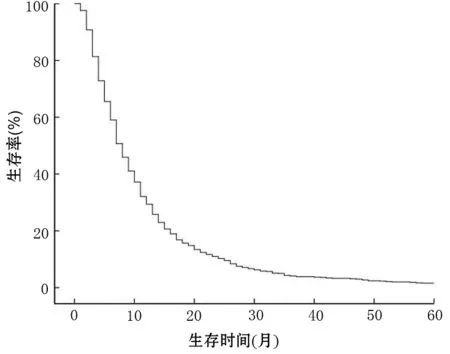
圖1 1 620例胰腺癌患者總體生存曲線
二、影響患者生存期的因素
按照腫瘤TNM分期、是否接受根治性手術、是否接受姑息化療、術后是否接受輔助化療進行生存期比較后發現,TNM分期晚、行非手術治療、未行化療患者的生存期顯著短于TNM分期早、行根治性手術、行姑息性化療者,差異有統計學意義,而術后是否行輔助化療不影響患者的生存期(表1,圖2)。

表1 影響1 620例胰腺癌患者生存期的因素
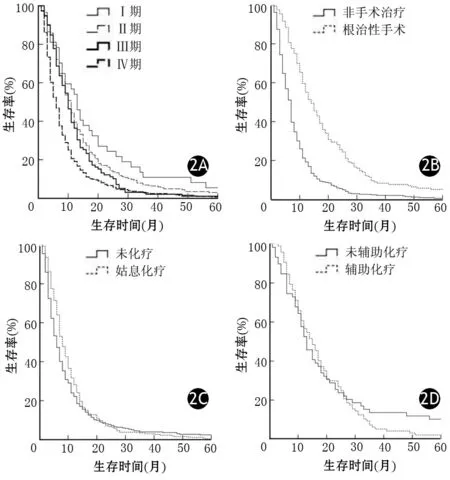
圖2TNM分期(2A)、根治性手術(2B)、姑息化療(2C)、術后輔助化療(2D)對患者生存期的影響
討 論
胰腺癌是惡性程度最高的消化系統腫瘤,其病死率高,預后極差,5年生存率僅4%[6]]。近年來胰腺癌發病率逐年上升,但目前臨床上尚無經濟、有效的早期發現及確診方法,而且其侵襲能力強,易發生遠處轉移,確診時大部分患者為腫瘤晚期,手術切除率低,且由于腫瘤細胞對放化療不敏感,導致死亡率接近100%[7]。目前我國胰腺癌臨床研究主要為單中心研究,多中心研究相對較少。本研究針對2004年至2016年期間中山大學附屬孫逸仙紀念醫院、中山大學附屬腫瘤醫院、廣東省人民醫院3家三甲醫院住院的1 620例胰腺癌患者進行預后分析,為胰腺癌的臨床診治工作提供參考。
胰腺解剖位置深,早期癥狀隱匿,就診時大部分處于晚期。美國學者Baxter 等[8]對1988年至2002年期間患者的一項調查結果顯示,在其統計的38 073例胰腺癌患者中,50.3%的患者初診時有遠處轉移(Ⅳ期)。本研究中67.1%患者初診時已處于臨床Ⅲ、Ⅳ期,與上述結果基本一致。本組Ⅰ期患者生存期遠高于其他3期,Ⅳ期患者生存期最短,這與腫瘤胰周侵犯、遠處轉移有關。
Kongkam等[9]報道100例泰國胰腺癌患者的中位生存期為5.10個月,本研究患者的中位生存期為7.15個月。Bouvet等[10]分析208例胰腺癌患者的預后,發現129例進行手術的患者中位生存期達到20.40個月,而79例未進行手術的患者中位生存期僅為4.50個月。一項國內的多中心胰腺癌臨床流行病學調查結果也顯示外科手術是影響胰腺癌患者生存期的獨立因素[11]。本組行根治性手術患者的生存期顯著長于非手術患者,行姑息化療患者生存期顯著長于未化療患者,提示根治性手術是延長患者生存期的主要因素。若確診時腫瘤已發生遠處轉移,失去手術機會,行姑息化療也可延長患者生存期。日本學者的一項含有116例胰腺癌患者的Ⅲ期臨床研究(JSAP-02)結果表明,根治性手術后采用吉西他濱輔助化療能夠延長患者的無瘤生存時間(11.40個月比5.00個月,P<0.01),但總生存期差異無統計學意義(22.30個月比18.40個月,P>0.05)[12]。本組術后行輔助化療患者的中位生存期雖然長于未行輔助化療者,但差異無統計學意義(14.50個月比12.38個月,P=0.561),與某些研究結果相符[13-14]。有關術后輔助化療是否能延長患者生存期,各研究報道的結果不一致,還有待于進一步分析其影響因素。
參 考 文 獻
[1] Sutton JM,Abbott DE.Neoadjuvant therapy for pancreas cancer:past lessons and future therapies[J].World J Gastroenterol,2014,20(42):15564-15579.DOI: 10.3748/wjg.v20.i42.15564.
[2] 閆蓓,孫喬,楊黎明,等.上海市浦東新區2002至2010年胰腺癌發病、死亡及生存情況分析[J].中華胰腺病雜志,2013,13(5):298-302.DOI:10.3760/cma.j.issn.1674-1935.2013.05.003.
[3] Dias-Santos D,Ferrone CR,Zheng H,et al.The Charlson age comorbidity index predicts early mortality after surgery for pancreatic cancer[J].Surgery,2015, 157(5):881-887.DOI:10.1016/j.surg.2014.12.006.
[4] 于琦,趙平,王成鋒,等.胰腺癌預后相關因素分析[J].中國臨床醫生,2014,(3):23-26.DOI:10.3969/j.issn.1008-1089.2014.03.009.
[5] 沈藝南,白雪莉,梁廷波,等.2017美國國立綜合癌癥網絡胰腺癌診斷與治療指南(V1版)更新解讀[J].中華消化外科雜志,2017,16(4):327-329.DOI:10.3760/cma.j.issn.1673-9752.2017.04.002.
[6] 馬臣,姜永曉,劉曙正,等.中國胰腺癌發病趨勢分析和預測[J].中華流行病學雜志,2013,34(2):160-163.DOI:10.3760/cma.j.issn.0254-6450.2013.02.013.
[7] 中華醫學會外科學分會胰腺外科學組.胰腺癌診治指南(2014版)[J].中華消化外科雜志,2014,13(11):831-837.DOI:10.3760/cma.j.issn.1673-9752.2014.11.001.
[8] Baxter NN,Whitson BA,Tuttle TM.Trends in the treatment and outcome of pancreatic cancer in the United States[J]. Ann Surg Oncol, 2007, 14(4):1320-1326.DOI:10.1245/s10434-006-9249-8.
[9] Kongkam P,Benjasupattananun P, Taytawat P,et al.Pancreatic cancer in an Asian population[J]. Endosc Ultrasound,2015,4(1):56-62. DOI: 10.4103/2303-9027.151361.
[10] Bouvet M, Gamagami RA, Gilpin EA,et al. Factors influencing survival after resection for periampullary neoplasms[J].Am J Surg,2000,180(1):13-17.DOI: https://doi.org/10.1016/S0002-9610(00)00405-0.
[11] 金鋼,邵卓,胡先貴,等. 胰腺癌2061例外科手術的療效與預后分析[J]. 中華胰腺病雜志,2013,13(1):1-4.DOI:10.3760/cma.j.issn.1674-1935.2013.01.001.
[12] Ueno H,Kosuge T,Matsuyama Y,et al.A randomised phase Ⅲ trial comparing gemcitabine with surgery-only in patients with resected pancreatic cancer:Japanese Study Group of Adjuvant Therapy for Pancreatic Cancer[J].Br J Cancer,2009,101(6):908-915.DOI:10.1038/sj.bjc.6605256.
[13] 孟澤武,陳燕凌,朱金海,等.胰腺癌術后肝轉移的治療策略及預后分析[J].中華胰腺病雜志,2015,15(1):34-38.DOI:10.3760/cma.j.issn.1674-1935.2015.01.009.
[14] 方向,麥剛,劉忠亮,等.胰腺癌淋巴結轉移情況對預后的影響[J].肝膽胰外科雜志,2017,29(1):27-31.DOI:10.11952/j.issn.1007-1954.2017.01.007.

