達英-35聯合二甲雙胍治療多囊卵巢綜合征對內分泌及脂代謝指標的影響
劉新艷,賈愛華,王 榮,井長信,高志飛,李艷艷,楊彩彩,劉晉津,趙旭敏,白建美
(陜西省榆林市第一醫院內分泌科 719000)
多囊卵巢綜合征(PCOS)是一種發病多因性、表現多樣性的婦科生殖內分泌綜合征,以稀發排卵、高雄激素血癥、卵巢多囊樣化和胰島素抵抗異常為主要特征,以肥胖、多毛、月經紊亂、不孕為主要臨床表現,長期可導致高血壓、糖尿病、子宮內膜癌等并發癥,嚴重影響婦女的生活質量[1]。近年來研究結果顯示,高雄激素血癥和胰島素抵抗在大多數PCOS發病過程中起重要作用,單純的促排卵已經不是治療PCOS的最佳方案,因為PCOS不僅僅是婦科疾病,還集合了多系統的內分泌紊亂。因此,糾正高雄激素癥狀、降低胰島素水平、改善內分泌代謝是其治療的最理想方案。二甲雙胍是降糖藥物的一種,起到改善胰島素抵抗、提高胰島素敏感性的作用[2]。有報道稱,二甲雙胍對高雄激素患者的治療效果較差[3]。達英-35可降低雄激素水平,促進患者體內高雄激素狀態恢復到正常水平,因此,二者聯合應用效果更理想。本文通過比較不同的治療方案探討達英-35聯合二甲雙胍治療PCOS的臨床效果及對內分泌和脂代謝的影響,為臨床提供參考依據,現報道如下。
1 資料與方法
1.1一般資料 選取2015年8月至2016年1月本院收治的PCOS患者90例作為研究對象,均為女性,年齡18~40歲,平均(27.92±1.49)歲,病程1~10年,平均(5.29±1.84)年。根據Excel表格按隨機數字表法分為兩組:達英-35聯合二甲雙胍治療組(聯合組,45例)和單純使用二甲雙胍治療組(二甲雙胍組,45例),兩組各治療6個月經周期。患者一般資料比較差異均無統計學意義(P>0.05),見表1。該研究已征得本院倫理協會同意,患者及家屬知情同意并簽署知情同意書。
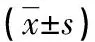
表1 患者一般資料對比
1.2診斷、納入和排除標準
1.2.1診斷標準 根據《中華婦產科學》確定診斷標準如下:(1)月經異常,稀發排卵或無排卵;(2)高雄激素表現:痤瘡、多毛、肥胖;(3)B超檢查顯示單側或者雙側卵巢直徑2~8 mm的卵泡≥12個[4]。
1.2.2納入標準 (1)符合上述診斷標準者;(2)胰島素≥20 mU/L,胰島素抵抗指數>2.77者;(3)既往未使用達英-35和二甲雙胍治療者;(4)無生殖系統器質性病變者;(5)無急性炎癥性疾病者。
1.2.3排除標準 (1)年齡<18歲或>40歲者;(2)對達英-35和二甲雙胍過敏者;(3)肝、腎功能異常及其他內分泌疾病者;(4)有子宮、卵巢、輸卵管器質性病變者;(5)有其他可引起高雄激素異常、排卵異常者。
1.3研究方法 對兩組患者均給予生活方式干預,在飲食方面,指導患者多食用高蛋白、低熱量食物;加強體育鍛煉,根據患者的具體情況和愛好選擇適合自己的體育項目,每天保證1~2 h的運動時間;養成良好的生活習慣,戒煙酒、減少垃圾食品攝入,養成良好的作息習慣。自月經或撤退性出血第3天起,開始口服藥物治療,二甲雙胍組:飯前單次口服500 mg,每日3次,連續用藥6個月;聯合組:在二甲雙胍組的基礎上,加服達英-35,每天1次,一次1片,夜間服用,連續用藥21 d,停藥后月經來潮第5天開始下1個療程,連續用藥6個療程。
1.4指標監測 于治療前及治療結束后月經第5天測定血清促卵泡生成素(FSH)、黃體生成素(LH)、睪酮(T)、雌二醇(E2)、雄烯二酮(A2)、性激素結合蛋白(SHBG)、去氫表雄銅硫酸鹽(DS)。采用化學發光法測定治療前后空腹胰島素(FIN),采用葡萄糖氧化酶法測定治療前后空腹血糖(FBS)。采用全自動生化分析儀測定治療前后血脂4項:三酰甘油(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)和低密度脂蛋白膽固醇(LDL-C)。

2 結 果
2.1兩組患者治療前后性激素水平比較 見表2。由表2可見,兩組患者治療前性激素水平差異無統計學意義(P>0.05),治療后聯合組患者FSH、LH、LH/FSH、E2、T、A2、DS、SHBG較治療前明顯改善,二甲雙胍組E2、T、A2、DS、SHBG較治療前明顯改善,組間比較聯合組治療后FSH、LH、LH/FSH、E2、T、A2、DS、SHBG均優于二甲雙胍組,差異均有統計學意義(P<0.05)。
2.2兩組患者內分泌及代謝指標比較 見表3。由表3可見,治療前兩組患者內分泌和脂代謝各項指標差異無統計學意義(P>0.05);治療后兩組患者內分泌和脂代謝指標較治療前均有所改善,差異有統計學意義(P<0.05),組間比較差異無統計學意義(P>0.05),但聯合組改善效果更明顯。
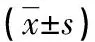
表2 兩組患者治療前后性激素水平比較

組別n時間LH/FSHA2(nmol/L)DS(nmol/L)SHBG(nmol/L)聯合組45治療前2.61±0.7214.92±2.919.57±1.8691.42±27.81治療后1.82±0.41?#5.08±0.37?#6.07±1.33?#171.96±46.71?#二甲雙胍組45治療前2.72±0.6314.81±2.469.61±1.7992.61±26.99治療后2.45±0.7911.93±2.73?7.88±1.34?136.84±39.92?
注:與治療前比較,*P<0.05;與二甲雙胍組比較,#P<0.05
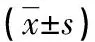
表3 兩組患者內分泌及代謝指標比較
注:與同組治療前比較,*P<0.05
2.3兩組患者治療后療效比較 見表4。由表4可見,經過6個療程的治療,兩組患者均取得一定治療效果,組間比較聯合組治療總有效率為86.67%,明顯高于二甲雙胍組的62.22%,差異有統計學意義(P<0.05)。

表4 兩組患者治療后療效比較[n(%)]
2.4兩組患者不良反應情況比較 見表5。由表5可見,聯合組不良反應率為31.11%,二甲雙胍組為20.00%,兩組差異有統計學意義(P<0.05)。

表5 兩組患者不良反應情況比較[n(%)]
3 討 論
PCOS是婦科常見的內分泌綜合征,是導致女性不孕的主要原因之一。PCOS病理機制在于下丘腦促性腺激素異常,導致垂體分泌過多的黃體生成素,雄激素分泌過多,引發機體高雄激素血癥,患者出現月經不調、閉經、肥胖、多毛等一系列臨床癥狀[5]。如果得不到及時治療,隨著子宮內膜過度增生,容易增加子宮內膜癌的患病風險,嚴重影響患者的健康和生活質量[6]。目前,臨床上治療PCOS的主要方式是對癥給藥,通過降低雄激素水平,控制高雄激素血癥,改善胰島素抵抗及脂代謝水平,到達預期的治療效果[7]。本文通過不同治療方案比較,探討達英-35聯合二甲雙胍治療PCOS的臨床效果及對內分泌和脂代謝的影響。
二甲雙胍是雙胍類降糖藥物,通過增加機體對葡萄糖的攝取和利用,降低腸道對葡萄糖的吸收率,起到降低血糖和改善糖代謝的目的;另一方面可以改善外周組織對胰島素的敏感性,降低卵巢和腎上腺細胞的活性,降低胰島素分泌,改善胰島素抵抗,優化脂代謝指標[8]。因此,二甲雙胍是針對合并胰島素抵抗的PCOS患者的對因治療,對糾正三高和高胰島素血癥有重要作用,甚至可以降低以后并發癥的發病風險[9]。隨著對PCOS認識的加深,逐漸意識到胰島素抵抗在病情的發生和發展中起重要作用,因此,二甲雙胍作為胰島素增敏劑開始廣泛應用于臨床[10-11]。本研究二甲雙胍組E2、T、A2、DS、SHBG較治療前明顯改善,內分泌和脂代謝指標較治療前都得到優化,治療有效率為62.22%,由此可見,胰島素增敏對PCOS患者有一定的臨床療效。但二甲雙胍對高雄激素患者的治療效果較差,為此,聯合組在應用二甲雙胍的基礎上增加達英-35。達英-35是口服避孕藥的一種,可以抑制下丘腦分泌激素的水平和頻率,減少雄激素過量分泌[2]。而且,達英-35通過肝臟刺激性激素,加快清除體內T水平,降低患者體內雄激素水平。單純使用達英-35會加重體內脂代謝紊亂,而和二甲雙胍聯合應用,二者相互促進,效果更理想。本研究聯合組FSH、LH、LH/FSH、E2、T、A2、DS、SHBG較治療前明顯改善并且優于二甲雙胍組,在改善內分泌和脂代謝指標方面,治療后兩組差異無統計學意義,但聯合組改善效果更為明顯。從綜合療效來看,聯合組治療總有效率為86.67%,明顯高于二甲雙胍組的62.22%,差異有統計學意義(P<0.05)。作者認為,這是由于二者聯合應用降低了胰島素和雄激素水平,改善機體紊亂的內分泌環境,使高雄激素血癥和高脂血癥得以有效糾正[12]。而不良反應方面,兩組患者都出現一定的不良反應,而且聯合組高于二甲雙胍組,差異有統計學意義(P<0.05),但兩組患者不良反應較輕,治療結束后自行消失。
綜上所述,達英-35聯合二甲雙胍治療PCOS效果好,可減輕胰島素抵抗和高雄激素血癥,改善內分泌和脂代謝水平,是較為理想的治療方式。
[1]花冠杰.二甲雙胍對多囊卵巢綜合征患者內分泌功能的影響[J].檢驗醫學與臨床,2011,8(2):135-136.
[2]DRUYTS E,THORLUND K,HUMPHREYS S,et al.Interpreting discordant indirect and multiple treatment comparison meta-analyses:an evaluation of direct acting antivirals for chronic hepatitis C infection[J].Clin Epidemiol,2013,5(1):173-179.
[3]喬杰,尹太郎.多囊卵巢綜合征認知與對策[J].中國實用婦科與產科雜志,2013,29(11):841-844.
[4]陳慧,詹維偉,陳晨,等.不同分型多囊卵巢綜合征患者的超聲特征及其與內分泌指標的相關性[J/CD].中華醫學超聲雜志(電子版),2013,10(9):763-768.
[5]馬加蘭.達英-35聯合二甲雙胍治療多囊卵巢綜合征的臨床療效及對內分泌的影響[J].中國醫藥指南,2015,13(26):137-138.
[6]蘇恒香,劉雁峰,趙岑,等.多囊卵巢綜合征在女性各生理階段病機特點概述[J].環球中醫藥,2014,7(1):63-67.
[7]武紅琴,阮祥燕,盧永軍,等.多囊卵巢綜合征患者合并代謝綜合征的患病率和預測指標[J].首都醫科大學學報,2015,36(4):553-558.
[8]梁遜瑩,黃武炎,許慧芳,等.達英-35與二甲雙胍聯合治療對多囊卵巢綜合征患者內分泌系統的影響及其效果分析[J].中國醫藥導報,2014,35(9):104-106.
[9]王娟.復方醋酸環丙孕酮聯合二甲雙胍治療多囊卵巢綜合征的療效及對內分泌代謝的影響[J].檢驗醫學與臨床,2014,11(12):1650-1652.
[10]賈艷紅.二甲雙胍聯合達英-35治療伴胰島素抵抗型多囊卵巢綜合征臨床療效評價[J].醫學理論與實踐,2016,29(15):2073-2074.
[11]柯李瓊.二甲雙胍聯合達英-35治療多囊卵巢綜合征患者的促排卵療效及其對性激素、糖代謝的影響[J].實用臨床醫藥雜志,2015,19(11):142-144.
[12]楊兆鵬,徐芳,趙欣捷,等.基于液相色譜-質譜聯用技術的多囊卵巢綜合征患者血清脂質組學分析[J].分析化學,2015,44(10):1445-1451.

