冷刀宮頸錐切用于CINⅡ~Ⅲ3種止血方法的臨床研究
周麗葉 藍潔珍 魏 尉 華海紅
廣東省東莞市長安醫院婦產科,廣東東莞 523843
子宮頸上皮內瘤樣變是指患者由于受到人類乳頭狀瘤病毒感染、吸煙、淋球菌、單純皰疹等微生物感染等原因造成患者出現白帶增多、帶血,宮頸糜爛、肥大等現象[1]。宮頸上皮內瘤樣變2~3級是指患者的子宮頸上皮出現中重度的不典型增生和原位癌,因此需要早發現早治療,避免患者病情的進一步惡化[2]。冷刀宮頸錐切法是我國目前治療宮頸上皮內瘤樣變2~3級將患者的一種常用手術方法,操作簡單手術時間較短,但也存在感染、出血以及宮頸管狹窄等情況,因此需要給予適當的止血措施[3]。本文主要探討冷刀宮頸錐切用于CINⅡ~Ⅲ 3種止血方法的臨床研究,并取得了不錯效果,結果報道如下。
1 資料與方法
1.1 一般資料
研究對象為2017年1~12月在我院進行住院醫治的90例冷刀宮頸錐切術治療CINⅡ-Ⅲ的患者,所有患者自愿簽署知情同意書。在隨機情況下將患者分成了三組,電凝組,荷包組以及sturmdorf組,每組患者各30例。患者年齡18~45歲,平均(31±1.5歲),經產婦48例,初產婦42例,患者平均產次(1±0.8)次,對比分析三組患者止血方效果。納入標準:(1)年齡18~45歲的女性;(2)無手術禁忌證的、適應冷刀宮頸錐切術的患者;(3)有生育需求;(4)CINⅡ~Ⅲ的患者;(5)無意識障礙、精神疾病,能聽懂或讀懂中文,能配合醫務人員的調查且同意參加本研究者。排除標準:(1)嚴重心、肝、腎、肺等器質性疾病患者;(2)子宮肌瘤或其他惡性腫瘤疾病患者;(3)免疫低下的患者;(4)凝血功能障礙的患者。
表1 三組手術各項指標比較( ± s)
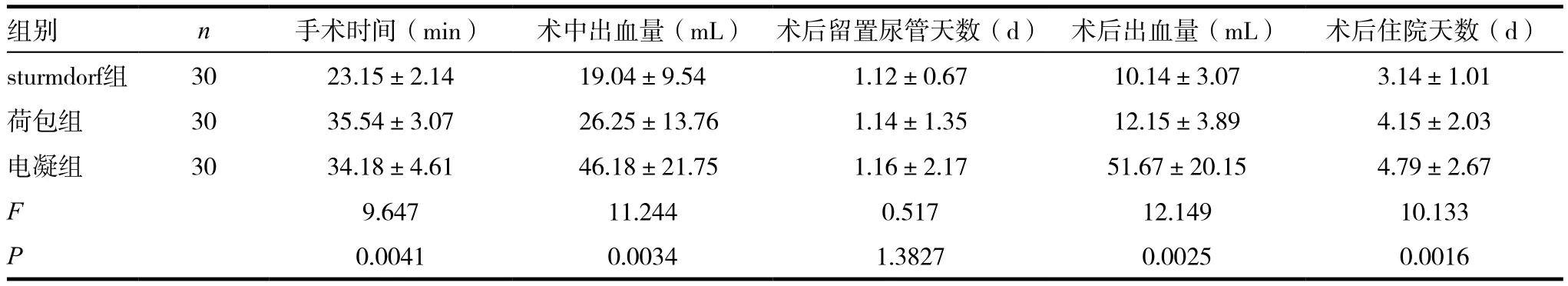
表1 三組手術各項指標比較( ± s)
組別 n 手術時間(min) 術中出血量(mL) 術后留置尿管天數(d) 術后出血量(mL) 術后住院天數(d)sturmdorf組 30 23.15±2.14 19.04±9.54 1.12±0.67 10.14±3.07 3.14±1.01荷包組 30 35.54±3.07 26.25±13.76 1.14±1.35 12.15±3.89 4.15±2.03電凝組 30 34.18±4.61 46.18±21.75 1.16±2.17 51.67±20.15 4.79±2.67 F 9.647 11.244 0.517 12.149 10.133 P 0.0041 0.0034 1.3827 0.0025 0.0016
1.2 方法
1.2.1 冷刀宮頸錐切術方法 (1)術前2天用0.1%的安多福原液(深圳市安多福消毒高科技股份有限公司,粵衛消證字(2002)第0023號)對患者陰道灌洗1次/d。(2)患者取臀位高膀胱截石位,采取靜脈全麻,用0.5%安多福原液消毒外陰、陰道,鋪無菌巾,金屬導尿管導尿,雙合診檢查宮頸大小、形態、子宮位置和屈度。(3)陰道拉鉤充分暴露宮頸,用5%安多福原液再次消毒陰道、宮頸,先行碘染實驗:1%碘液涂宮頸,標識病變范圍,宮頸鉗牽拉宮頸前唇固定宮頸,探針探測宮腔深度和屈度,垂體后葉素6單位+生理鹽水20mL注射宮頸,用手術尖刀于碘染不著色區外5mm處做環行切口,切口深度達宮頸間質,長度達2~2.5cm,錐尖內斜向宮頸內口,用剪刀完整地切除宮頸椎體尖,子宮頸椎體切除后,于椎體12點處作縫合標志,取送病理。子宮頸椎體切除后對患者采取不同的止血方法。
1.2.2 止血方法 (1)電凝組:冷刀宮頸錐切術后,醫務人員給予患者電凝止血法,用止血鉗夾住患者出血部位,用高頻的電流對出血處進行電凝止血。再用安多福紗布塞陰道壓迫宮頸,24h后取出。留置尿管。(2)荷包組:冷刀宮頸錐切術后,醫務人員給予患者荷包縫合止血法,將患者手術部位用1-0可吸收線連續縫合一周,結扎時將組織中心向內翻包埋。再用安多福紗布塞陰道壓迫宮頸,24h后取出。留置尿管。(3)sturmdorf組:冷刀宮頸錐切術后,醫務人員給予患者sturmdorf縫合止血的方法,醫務人員用用1-0可吸收線分別于宮頸上唇“W”型縫合,下唇予以“M” 型縫合,左右宮頸上、下唇縫合線打結,再用安多福紗布塞陰道壓迫宮頸,24小時后取出。留置尿管。
1.3 觀察指標及評定標準[6]
主要的觀察指標包括三組患者經治療后手術時間、術中出血量,術后留置尿管天數,術后出血量、術后住院天數,并發癥發生率以及術后3個月的宮頸塑形情況及HPV清除率。評價標準和方法為:(1)手術時間、術中出血量,術后留置尿管天數,術后出血量、術后住院天數:醫務人員對患者術中以及術后各項指標進行觀察并統計。(2)并發癥發生率:醫務人員在手術結束后以及隨訪過程中,對出現感染、復發、宮頸管狹窄以及腹痛的患者進行統計,并計算比例。(3)術后3個月的宮頸塑形情況及HPV清除率:患者3個月后進行復查,醫務人員對患者宮頸塑形以及HPV情況進行檢查,并進行統計。
1.4 統計學處理
所有數據準確無誤的用SPASS20.0統計學軟件進行處理,計量資料以(±s )表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 三組患者經治療后手術時間、術中出血量、術后留置尿管天數比較
三組患者經治療后手術時間、術后出血量、術后住院天數進行對比,sturmdorf組各項指標低于另外兩組,三組對比有統計學意義(P<0.05),見表1。
2.2 三組患者并發癥發生率比較
三組患者并發癥發生率進行對比,sturmdorf組低于另外兩組,三組比較有統計學意義(P<0.05),見表2。
2.3 三組患者術后3個月的宮頸塑形情況及HPV清除率比較
術后3個月的宮頸塑形情況及HPV清除率進行對比,sturmdorf組優于另外兩組,三組比較差異具有統計學意義(P<0.05),見表3。

表2 三組患者并發癥發生率比較[n(%)]

表3 三組患者術后3個月的宮頸塑形情況及HPV清除率比較
3 討論
子宮頸上皮內瘤樣變患者主要由于受到人乳頭瘤病毒感染導致患者子宮出現磷化糜爛,久之造成患者出現子宮頸癌,是一種女性高發性疾病[7]。HPV分為高中低三種類型,子宮上皮內瘤樣變2~3級患者的子宮頸上皮中重度不典型增生是由于患者細胞中的染色體整合了人乳頭瘤病毒的基因使得E1和E2基因促使病毒在患者子宮頸上皮增生[8],E6通過與人體內的腫瘤抑制基因結合阻止其產物的降解、E7通過腫瘤抑制基因結合使其產物滅活,抑制了細胞的正常生長[9],而E6、E7基因可以通過編碼功能蛋白對患者子宮頸細胞的正常生長造成干擾[10]。由于子宮頸的不典型增生具有可逆性,是一種良性的異常增殖,因此治療后的治愈率較高[11]。
宮頸冷刀錐切術是一種可以保留CINⅡ~Ⅲ患者生育能力的常用手術方法,它通過由外向內的錐形的切除方法來判斷患者宮頸的病變并進行進一步的治療。宮頸錐切術宮頸切緣陽性率隨著病變嚴重程度的加劇而增加。錐切切緣呈陽性的患者,存在病變進展和復發的幾率較大,宮頸腺體受累和病變的多中心性是錐切后病變殘留或復發的決定性因素。手術需注意的是,手術時間最好選在月經干凈后到下次月經來之前一周這個期間的任何一天進行手術,手術前應進行常規的化驗和肝腎功能、梅毒、HIV、乙肝二對半、丙肝等指標的檢查。手術后兩個月內避免性生活,以免出血和傷口感染。若術后患者陰道出血超過月經量需要立即就醫止血。雖然宮頸冷刀錐切術可以對患者起到治療的作用,但術后易出現傷口部位出血、感染致使患者子宮頸出現粘連等情況,導致患者出現月經不調、腹痛以及不孕的現象,因此出后的止血問題尤為關鍵[12]。常用的外科止血方法有壓迫止血法、結扎止血法、激光止血法、電凝止血法以及縫合止血法[13],由于止血方法較多,對于哪一種止血法方法的止血效果更好目前尚無定論。本文主要探索冷刀宮頸錐切用于CINⅡ~Ⅲ 3種止血方法的臨床研究。
電凝止血主要通過高頻電刀,氬氣電刀等電灼器電灼出血點,主要適用于表淺的出血點,電凝止血法的優點為能迅速對患者出現部位進行止血,減少手術時間,并且在高頻電流電凝下出血組織間無縫系[14],但存在止血效果不好易導致患者出現部位再次出血的問題。荷包縫合法又稱為環狀漿膜層連續縫合法,以包埋部位為圓心進行漿膜層環形連續縫合一周,結扎后中心內翻在進行包埋,通過對出血組織表面進行環形縫合有利于傷口的愈合,并且縫合表面光滑,粘連較少,但組織間亦存在縫隙[15]。sturmdorf縫合法可以對患者子宮頸創面進行完全性包裹,減少了組織間的縫隙,減少了術中以及術后的出血量,縮短了患者住院時間,但縫合較為復雜精細[16]。由結果也可看出,sturmdorf組患者的手術時間為(23.15±2.14)min明顯短于荷包縫合組和電凝組,并且sturmdorf組患者術中出血量(19.04±9.54)mL、術后留置尿管天數(1.12±0.67)d、術 后 出血 量(10.14±3.07)mL、術后 住 院天 數(3.14±1.01)d均低于荷包縫合組和電凝組,sturmdorf組患者中出現復發、感染、腹痛、宮頸管狹窄等并發癥的發生率為10%,均低于荷包組和電凝組患者的并發癥發生率,提示sturmdorf縫合法操作簡單,更利于患者傷口得愈合情況,由于sturmdorf縫合法減少了患者組織間的縫隙,降低了患者縫合后得再出血情況,并且結果顯示患者術后3個月的宮頸塑形情況及HPV清除率優于荷包組和電凝組。
總之,sturmdorf縫合止血法能在手術中更好的將手術視野暴露,更好的將手術創面完整對合,有利于患者恢復宮頸解剖學形態,縮短了手術時間、止血快,效果好、患者的恢復情況好,并發癥發生率降低,宮頸塑性良好,在臨床療效中起顯著作用。
[1] 任玉玲.冷刀宮頸錐切聯合4點縫合法用于治療宮頸上皮內瘤樣變168例臨床分析[J].中國醫藥指南,2012,10(4):120-121.
[2] 郭端英,侯玉蘭,許興桂.宮頸電環切除術和冷刀宮頸錐切術治療宮頸上皮內瘤變的療效比較[J].實用臨床醫學,2013,10(5):83-85.
[3] 李玲,胥琳璟,陳罕,等.兩種宮頸錐切方法診治Ⅱ~Ⅲ級宮頸上皮內瘤變的臨床研究[J].貴州醫藥,2012,36(3):224-226.
[4] 黃彩云.冷刀宮頸錐切術后不同止血方法的效果觀察[C].臨床心身疾病雜志學術研討會綜合刊.2014.
[5] 謝文陽,呂軍,吳謀喜.CIN Ⅱ/Ⅲ冷刀錐切術后復發的檢測方法和價值[J].臨床醫藥實踐,2014,23(5):344-346.
[6] 任玉玲.冷刀宮頸錐切聯合4點縫合法用于治療宮頸上皮內瘤樣變168例臨床分析[J].中國醫藥指南,2012,10(4):120-121.
[7] 何樹菊.宮頸冷刀錐切治療CINⅡ-CINⅢ臨床病例分析[J].黑龍江醫學,2014(6):718-719.
[8] 孫紅娜,鄭小平,廖晟,等.宮頸錐切術在診治CINⅡ/Ⅲ及微小浸潤癌中的價值分析[J].浙江臨床醫學,2017,19(1):125-126.
[9] 王少華.宮頸冷刀錐切、LEEP術對CINⅡ~CINⅢ治療的臨床分析[J]. 中國醫藥指南, 2014(25):164-165.
[10] 郭慈仁,陳桂林,黃燕玲,等.冷刀宮頸錐切術在CINⅢ診治中應用價值探討(附120例分析)[J].福建醫藥雜志,2012,34(2):6-9.
[11] 趙濤.冷刀錐切術后CINⅡ/Ⅲ患者HPV病毒負荷量變化的臨床分析 [J].河北醫藥,2013,33(16):2437-2438.
[12] 袁浩.宮頸環形電切術與宮頸冷刀錐切術治療宮頸上皮內瘤變Ⅲ級的臨床研究[J].中國婦幼保健,2017,32(6):1186-1188.
[13] 鄧赫男,張瑋.宮頸冷刀錐切加宮腔鏡下電凝止血術診治CIN193例臨床分析[J].實用婦產科雜志,2010,26(4):282-285.
[14] 蹤佳鵬,馮文.宮頸環形電切術與冷刀錐切術治療CINⅡ、Ⅲ級療效分析[J].腫瘤基礎與臨床,2017(1):65-68.
[15] 顏琳,沈健,黃磊,等.宮頸環形電切術與宮頸冷刀錐切術治療宮頸上皮內瘤變Ⅲ級臨床分析[J].中國婦幼保健,2014,29(13):2101-2103.
[16] 周紅干.宮頸環形電切術與冷刀錐切術治療宮頸上皮內瘤變療效分析[J].中外醫學研究,2012,10(23):26-26.

