經后外單側入路椎體次全切融合釘棒固定治療胸腰椎爆裂性骨折的臨床療效觀察
劉世炎,王 穎
胸腰椎爆裂性骨折是指胸腰椎受到橫向暴力引起軸向載荷過大及不同程度的屈曲及旋轉力導致的終板骨折[1]。據統計,胸腰椎爆裂性骨折占脊柱骨折的50%,其中約70%的骨折來源于道路交通傷或與之有關的高能量損傷[2]。1983年Denis提出“三柱理論”[3],胸腰椎爆裂性骨折關鍵在于中柱受損,椎體后壁高度降低并向四周分散,導致脊柱穩定性破壞及神經功能損傷。對于Denis B型骨折國內外專家共識是首選手術治療[4-5],目前臨床上采用最多的兩種手術入路為經后外側入路和經側前方入路,對于兩種術式的優劣性國內外報道較少,本研究回顧性分析唐山市人民醫院收治的41例Denis B型胸腰椎爆裂性骨折患者的臨床資料,為制定更加科學的方案提供客觀依據,報道如下。
臨床資料
1一般資料
唐山市人民醫院2014年1月—2016年3月收治41例Denis B型胸腰椎爆裂性骨折患者,男性29例,女性12例;年齡31~59歲,平均43.5歲。納入標準:均經X線、MRI檢查證實為胸腰椎爆裂性骨折Denis B型;均為單一椎體骨折;患者及家屬接受本研究并簽署同意書。本研究上報醫院倫理委員會并獲得批準。按照患者采取的手術方式不同分為后外單側入路組(23例)和側前方入路組(18例),兩組患者在性別、年齡、受傷類型等基線資料方面差異無統計學意義(P>0.05),具有可比性。見表1。
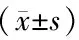
表1 兩組患者基線資料對比
2手術方法
后外單側入路組:全身麻醉,常規消毒鋪巾,俯臥位,C型臂X線機定位損傷節段,以損傷椎體為中心,取后正中切口,減壓側逐層剝離至骶脊肌至關節突外緣,在損傷椎體上下椎弓根各植入2枚椎弓根釘;切除減壓側椎板及傷椎上下間隙對應的關節突,切斷橫突,用霍夫曼拉鉤牽開椎體前方及側前方軟組織,切除椎弓根,完整暴露椎體側方;采用肌間隙入路打開固定側,安裝縱向連接桿并撐開損傷椎體固定;用骨刀、帶齒髓核鉗給予傷椎次全切減壓,刮除上位椎體下、下位椎體上終板軟骨并予以保留備用。C型臂X線機透視復位情況,用減壓過程中獲得的自體骨填塞鈦網,經脊髓外側斜向置入上下椎體間,并調整位置。再次透視正位鈦網是否位于中軸線,側位位于椎體中后2/3處;固定側松開連接桿使其自然加壓固定,去除傷椎上下鄰椎橫突背側皮質,行橫突間植骨,減壓側安裝連接桿及橫桿,放置負壓引流管1條,逐層關閉切口(圖1)。
側前方入路組:術前準備、麻醉實施同后外側單側入路組,若傷椎為L1~L3則行腹膜后入路,T12行腹膜后胸外膜入路。椎體次全切減壓、鈦網植骨融合釘板固定。若術中發現后柱嚴重損傷則行前后聯合入路減壓融合。

a b c d e
圖1 患者男性,37歲,高處墜落傷,L1爆裂性骨折。a.術前X線圖像;b.術前CT圖像;c.術前CT損傷節段圖像;d.術后X線圖像正位;e.術后X線圖像側位
3觀察指標
(1)手術指標:手術時間、術中出血量、術后引流量。(2)采用美國脊髓損傷協會(ASIA)制定的脊髓神經功能障礙分級標準對術前、術后1年進行ASIA分級。(3)采用日本矯形外科協會(JOA)制定的下腰痛疾患評分法進行療效判定:好轉率(RIS)=(術后1年評分-術前評分)/(29-術前評分)×100%,RIS>75%為顯效,40%~74%為有效,<40%為無效;臨床總有效率=(顯效+有效)/總例數×100%。(4)記錄兩組患者術后出現腦脊液漏、感染、出血等并發癥發生情況。
4統計學分析
應用SPSS21.0統計軟件進行分析。計量資料采用χ2檢驗,計數資料采用t檢驗,等級資料采用秩和檢驗,設檢驗水準為0.05。P<0.05為差異有統計學意義。
結 果
1兩組患者手術指標比較
兩組患者手術時間、術中出血量、術后引流量比較差異無統計學意義(P>0.05)。見表1。
2兩組患者神經功能恢復情況比較
術后1年兩組患者ASIA分級明顯優于術前,差異有統計學意義(P<0.05);組間比較差異無統計學意義(P>0.05)。見表2。
3兩組患者臨床療效比較
后外單側入路組臨床總有效率為95.65%,側前方入路組臨床總有效率為72.22%,差異有統計學意義(P<0.05)。見表3。
4兩組患者并發癥發生率比較
后外單側入路組出現1例術后感染、1例腦脊液漏,并發癥發生率為8.69%;側前方入路組出現1例腦脊液漏,并發癥發生率為5.56%,兩組比較差異無統計學意義(P=0.998)。
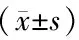
表1 兩組患者手術指標比較

表2 兩組患者術前、術后1年ASIA分級(n)
與術前比較:*P=0.039,0.044;與側前方入路組比較:#P=0.581

表3 兩組患者臨床療效比較[n(%)]
組間比較:*P=0.017
討 論
目前臨床上對于胸腰椎爆裂性骨折的治療原則是生物力學的穩定性和神經功能“最優化”[6]。力求通過手術或非手術治療重建脊柱穩定性,延緩脊柱后凸畸形和神經功能惡化,盡最大努力恢復神經功能。
后入路是傳統的手術方式,對于不穩定性胸腰椎爆裂性骨折采用此種入路能否達到最大限度恢復脊柱正常序列,解除神經壓迫的效果,臨床上存在一些爭議。筆者醫院在傳統后入路基礎上進行改良,采用后外單側入路方式進行椎體次全切植骨融合釘棒固定術,通過后側入路,僅切除椎管占位嚴重或內陷的側椎板、椎弓根及傷椎上下椎間隙的關節突,可以更早地處理后柱損傷,盡快解除脊神經壓迫;在咬斷橫突后,霍夫曼拉鉤剝離椎體側方的肌肉,更加清晰地暴露傷椎側方及上下椎間隙,有利于進行椎管減壓、椎體次全切及傷椎上下鄰椎終板的處理。對于患者傷椎下半部分完整且椎間盤未損傷者,只行傷椎上半部椎體及相鄰椎間盤切除融合,保留有運動功能的節段,前柱和中柱用鈦網重建,損傷椎體上下椎弓根利用椎弓根釘棒固定,真正做到了一個切口三柱重建的目的[7]。
本研究結果顯示:(1)兩種入路方式在手術指標方面無差異,有報道顯示[8],后入路組由于在椎管減壓、植骨融合過程中對周圍組織損傷較大,術中出血量、術后引流量較大,與本研究結果報道不一致。(2)術后1年后外單側入路組Cobb角改善情況明顯優于側前方入路組;且后外單側入路組臨床總有效率為95.65%,側前方入路組臨床總有效率為72.22%;說明后外單側入路組能夠有效恢復正常椎體序列,脊柱穩定性恢復較好;國內外研究表明[9-10],后方入路方式術中聯合鈦網植骨可以有效重建脊柱的前柱,恢復和維持脊柱的正常序列。(3)兩組患者并發癥發生率比較差異無統計學意義,說明兩種手術方式均安全可靠。
雖然本研究結果顯示后外單側入路手術方式在臨床療效、脊柱后凸角改善程度方面優于側前方入路,但還需注意本研究存在的缺陷:(1)研究樣本量較小,結果存在一定的局限性;(2)筆者醫院大部分手術方式為后入路方式,所以對此種方式掌握較為熟練,可能影響了最終的恢復效果。
綜上所述,經后外單側入路椎體次全切植骨融合釘棒固定在治療胸腰椎爆裂性骨折中療效可靠,患者恢復良好,值得臨床推廣。
參考文獻:
[1] 周田華,蘇踴躍,李川,等.經椎間孔腰椎椎體間融合術在胸腰段爆裂性骨折手術中的應用[J].中華創傷骨科雜志,2013,15(7):584-587.
[2] Denis F.The three column spine and its significance in the classifi-cation of acute thoracolumbar spinal injuries [J].Spine(Phila Pa1976),1983,8(8):817-831.
[3] 華永均,王人彥,郭志輝,等.后外單側入路椎體次全切融合釘棒固定治療胸腰椎爆裂性骨折[J].中國骨傷,2016,29(1):27-32.
[4] 沈皆亮,郝杰,胡偵明,等.后路椎體次全切鈦網植入內固定治療胸腰椎爆裂骨折[J].創傷外科雜志,2015,17(5):430-433.
[5] 蒙德,楊睿.胸腰椎爆裂性骨折手術治療的研究進展[J].嶺南現代臨床外科,2016,16(6):751-754.
[6] Wood KB,Li W,Lebl DS,et al.Management of thoracolumbar spine fractures[J].Spine,2014,14(1):145-164.
[7] Scheer JK,Bakhsheshian J,Fakurnejad S,et al.Evidence based medicine of traumatic thoracolumbar burst fractures: a systematic review of operative management across 20 years[J].Global Spine J,2015,5(1):73-82.
[8] Zhu Q,Shi F,Cai W,et al.Comparison of anterior versus posterior approach in the treatment review of the literature of thoracolumbar fractures:a systematic review[J].Int Surg,2015,100(6):1124-1133.
[9] McAnany SJ,Overley SC,Kim JS,et al.Open versus minimally invasive fixation techniques for thoracolumbar trauma: a meta-analysis [J].Global Spine J,2016,6(2):186-194.
[10] 劉桂勇,胡永軍,范遠俊,等.椎體內植骨治療胸腰椎爆裂性骨折[J].第三軍醫大學學報,2015,37(6):584-587.

