沙格列汀或格列美脲聯合甘精胰島素對2型糖尿病患者的療效比較
王宗玲, 戴麗娜, 王美霞, 潘 文
(山東省青島阜外心血管病醫院 內科, 山東 青島, 266000)
2型糖尿病是臨床常見的代謝性疾病之一,呈持續進展性,當血糖持續異常升高時,對多系統及臟器均有影響,部分患者需長期接受藥物治療[1]。對于難治性糖尿病患者,多應用降糖藥物聯合胰島素治療,能起到一定的降低空腹血糖或餐后血糖的作用,但這一目標不能滿足臨床需求,克服血糖異常波動成為臨床需要解決的問題[2]。文獻[3]報道血糖異常波動對血管病變的促進作用更為顯著。沙格列汀是一種高效的二肽基肽酶-4(DPP-4)抑制劑,降糖作用較強,不會導致低血糖現象[4]。格列美脲屬于磺脲類降糖藥物,不僅對胰島素分泌起到促進作用,還可明顯增加胰島素的敏感性床[5]。本研究探討沙格列汀或格列美脲聯合甘精胰島素治療2型糖尿病的效果,現報告如下。
1 資料與方法
1.1 一般資料
選取2012年5月—2015年7月本院住院的2型糖尿病患者86例,本臨床試驗經醫院倫理委員會審查批準,符合倫理道德。其中男48例,女38例; 年齡39~57歲; 病程為3~12年; 體質量指數(BMI)為21~27 kg/m2; 收縮壓(SBP)為112~138 mmHg; 舒張壓(DBP)為68~89 mmHg。納入標準: ① 參照《2013年版中國2型糖尿病防治指南-(征求意見稿)》[6]中2型糖尿病的診斷標準; ② 年齡在39~57歲,患者或家屬均已知情,并簽署書面同意書。排除標準: 不符合2型糖尿病的診斷及納入標準; 存在肝、腎功能損害,或者心、腦血管疾病; 1型糖尿病、糖尿病酮癥酸中毒或高滲性昏迷等急性并發癥; 過敏體質,或對二肽基肽酶-4抑制劑及胰島素禁忌者; 處于妊娠期或哺乳期,癲癇,精神障礙不能配合術后用藥及隨訪; 正在參與其他研究過程,或者曾接受過其他控制近視發展實驗; 基礎資料不全,療效判定不明確。采用病例對照研究,按隨機數字表法分為對照組和實驗組, 2組性別、年齡、病程、BMI、血壓及血脂等基本資料比較,差異無統計學意義(P>0.05), 具有可比性。見表1。

表1 2組患者基本資料比較
TG: 甘油三酯; HDL-C: 高密度脂蛋白膽固醇;LDL-C: 低密度脂蛋白膽固醇
1.2 治療方案
所有患者入院后均完善相關檢查,行肝/腎、離子、血/尿常規等,符合標準后入組,按隨機數字表法分為對照組和實驗組,參照《成人2型糖尿病基礎胰島素臨床應用中國專家指導建議》[7]和《中國2型糖尿病患者餐后高血糖管理專家共識》[8], 2組均行糖尿病知識教育,飲食、運動指導,制定個體化飲食、運動方案。對照組采用格列美脲+甘精胰島素治療,格列美脲片(賽諾菲安萬特制藥有限公司,國藥準字H20057672) 2 mg早餐前口服, 1次/d, 甘精胰島素(Sanofi-Aventis Deutschland GmbH, 國藥準字J20140052)起始劑量為0.2 U/(kg·d)皮下注射,根據血糖水平隨時調整甘精胰島素劑量。實驗組采用沙格列汀+甘精胰島素治療,沙格列汀(Bristol-MyersSquibbCompany, 進口藥品注冊證號H20110252) 5 mg口服, 1次/d,甘精胰島素用量及用法同對照組, 2組持續治療6個月為1個療程。治療期間停用其他治療藥物,密切監測血糖,注意病情變化。
1.3 臨床觀察指標
觀察并記錄所有患者治療前后72 h內血糖波動水平,儀器為Medtronic MiniMed公司CGMS 72 h動態血糖儀,每5 min記錄1個血糖濃度,獲取所有患者72 h內血糖值,并制成血糖動態變化圖譜,最后得出血糖標準差(SDBG)、平均血糖波動幅度(MAGE)、24 h血糖波動次數(NGE)及24 h血糖平均絕對差(MODD)等數據。評定前向所有患者講明注意事項,所有步驟均由同一位醫生操作。
1.4 實驗室指標
治療前和治療6月后晨間抽肘靜脈血5 mL, 肝素抗凝, 3 000轉/min離心10 min, 置于-20 ℃低溫冰箱中保存, 4 h內完成檢測。① 糖耐量指標: 采用放射免疫法測定空腹胰島素(FINS),采用日立7600-020-自動生化分析儀測定餐后2 h血糖水平(2 h PG), 高效液相色譜法測定糖化血紅蛋白(HbA1c), 同時記錄胰島素用量; ② 氧化應激指標: 包括血清活性氧(ROS)、丙二醛(MDA)、超氧化物岐化酶(SOD)等, MDA、SOD均采用分光光度計法檢測,試劑盒為北京伯樂生命科學發展有限公司提供, ROS采用比色法檢測,試劑盒為上海研拓生物科技有限公司提供,參照試劑盒說明數進行。
1.5 臨床療效
治療過程中記錄所有患者血糖及臨床癥狀改善狀況,標準如下: 顯效為口干口渴、乏力、失眠等癥狀消失,空腹血糖(FBG)<7.20 mmol/L, 餐后2 h血糖(2 h PG)<8.27 mmol/L, 糖化血紅蛋白C(HbA1c)<7.0%; 有效為口干口渴、乏力、失眠等癥狀明顯改善, FBG<8.30 mmol/L, 2 h PG<10.0 mmol/L, HbA1c<7.5%; 無效為血糖、HbA1c下降未達到標準[9]。
1.6 安全性分析
治療期間行體格檢查及肝腎功能、血常規及心電圖檢測, 1次/月,記錄不良反應事件,包括肝腎功能損害、皮疹、胃腸道不良反應等。同時采用羅氏血糖儀監測血糖,記錄低血糖(<3.9 mmol/L)發生例數。
1.7 統計學方法
數據資料采用SPSS 17.0軟件分析,計量資料采用t檢驗,計數資料采用卡方檢驗,以α=0.05為標準,P<0.05為差異有統計學意義。
2 結 果
2.1 2組患者血糖波動水平比較
與治療前比較, 2組治療后SDBG、MAGE、NGE、MODD顯著降低(P<0.05); 與對照組比較,實驗組治療后SDBG、MAGE、NGE、MODD顯著較低(P<0.05)。見表2。
2.2 2組患者糖耐量指標比較
與治療前比較, 2組治療后FINS顯著升高, 2 h PG、HbA1c顯著降低(P<0.05); 與對照組比較,實驗組治療后FINS顯著較高, 2 h PG、HbA1c顯著較低(P<0.05)。見表3。
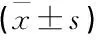
表2 2組患者治療前后血糖波動水平對比
與治療前比較, *P<0.05; 與對照組比較, #P<0.05。
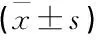
表3 2組患者治療前后糖耐量指標對比
與治療前比較, *P<0.05;與對照組比較, #P<0.05。
2.3 2組患者氧化應激指標比較
與治療前比較, 2組治療后血清MDA、ROS水平顯著降低, SOD水平顯著升高(P<0.05); 與對照組比較,實驗組治療后血清MDA、ROS水平顯著較低, SOD水平顯著較高(P<0.05)。見表4。
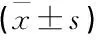
表4 2組患者治療前后氧化應激指標對比
與治療前比較, *P<0.05; 與對照組比較, #P<0.05。
2.4 2組患者臨床療效
對照組有效率72.09%, 顯著低于實驗組的90.70%(P<0.05)。見表5。

表5 2組患者臨床療效對比[n(%)]
與對照組比較, *P<0.05。
2.5 安全性分析
所有患者均獲得隨訪,無病例脫落現象,治療期間血/尿、大便常規處于正常波動,無低血糖現象出現。對照組不良反應率為11.63%, 其中2例皮疹,3例胃腸道反應; 實驗組不良反應率為9.30%, 其中4例胃腸道反應, 2組不良發生率無顯著差異(P>0.05)。
3 討 論
由于生活方式及飲食結構的改變, 2型糖尿病的發病人數不斷增加[10]。目前糖尿病的治療策略是既要降血糖,還要考慮對血糖波動的調節作用,臨床對于2型糖尿病的治療主要集中在促胰島素分泌與補充胰島素方面[11]。糖尿病的病理基礎是胰島素抵抗,基于2型糖尿病降糖治療已被廣泛認識,既往常規降糖藥物能刺激胰島β細胞合成與分泌胰島素,因二甲雙胍可增強胰島素敏感性,是應用較廣泛的糖尿病降糖藥物,初期效果較好,隨著治療周期的延長,臨床療效逐漸降低,而且關于血糖波動的臨床報道較少[12]。因此,選擇有效的降糖藥物成為穩定2型糖尿病患者的血糖波動,降低血糖水平的治療關鍵。隨著對藥物研究機制的進展,沙格列汀和格列美脲均為療效顯著的降糖藥物,二者作用機制不同,但對于糖尿病患者血糖控制、胰島素分泌起到了顯著促進作用[13-14], 然而現階段臨床關于沙格列汀或格列美脲聯合甘精胰島素對2型糖尿病血糖穩定、降糖作用對比存在分歧。
血糖水平的波動會讓機體組織細胞難以耐受持續高血糖狀態,因此,高血糖水平對人體組織器官造成極大的損害,增加血管并發癥危險性。臨床對糖尿病的治療策略需要系統完善的糖尿病管理來穩定血糖波動[15]。動態血糖監測儀的出現,對血糖的監測更全面、更有效、更準確,無疑使得糖尿病管理成為了量化評估的可操作基礎[16]。DPP-4抑制劑在2型糖尿病治療中發揮了重要作用,以沙格列汀為主,可抑制胰高血糖素樣肽1降解,促進胰島素分泌,抑制胰高血糖素分泌,具有血糖依賴性降糖作用[17]。陳湖海等[18]研究報道,沙格列汀聯合甘精胰島素在血糖控制穩定性方面優于格列美脲聯合甘精胰島素。本研究發現,經沙格列汀聯合甘精胰島素治療后SDBG、MAGE、NGE、MODD較低,治療后FINS升高,2 h PG、HbA1c較低,說明與格列美脲比較,沙格列汀聯合甘精胰島素更有效的控制血糖水平,穩定血糖波動,與楊松等[19]發現沙格列汀或格列美脲聯合甘精胰島素降糖作用無差異有區別,分析原因為本次治療周期(24周)較長有關。
2型糖尿病的病理機制十分復雜,氧化應激狀態是2型糖尿病多種血管病變發生、發展的重要機制之一,持續的高血糖異常可導致血清氧化應激產物增多,患者自由基清除能力降低,導致自由基聚集致臟器受損[20]。據文獻[21]報道2型糖尿病患者的血糖波動和氧化應激水平之間有著密切的聯系,血糖波動對于誘發氧化應激的作用比持續高血糖的作用更大。MDA是膜脂過氧化最重要的產物之一,SOD屬于體內清除氧自由基抗氧化酶,能夠反映機體抗氧化能力,通過監測MDA、SOD水平變化可間接評價患者體內氧化應激狀態[22]。本研究發現,經沙格列汀聯合甘精胰島素治療后血清MDA、ROS水平較低,SOD水平較高,且臨床療效顯著升高,不增加其低血糖的發生風險,說明沙格列汀聯合甘精胰島素對于2型糖尿病是一種有效的治療方案。
[1] Udell J A, Bhatt D L, Braunwald E, et al. Saxagliptin and Cardiovascular Outcomes in Patients With Type 2 Diabetes Mellitus and Moderate or Severe Renal Impairment: Observations From the SAVOR-TIMI 53 Trial[J]. Diabetes Care, 2015, 38(4): 696-704.
[2] Fox C S, Golden S H, Anderson C, et al. Update on Prevention of Cardiovascular Disease in Adults With Type 2 Diabetes Mellitus in Light of Recent Evidence: A Scientific Statement From the American Heart Association and the American Diabetes Association[J]. Diabetes Care, 2015, 132(8): 691-718.
[3] 譚中菊, 楊云梅. 血糖控制對2型糖尿病患者血管病變影響的研究進展[J]. 中華老年醫學雜志, 2014, 33(1): 104-107.
[4] 韓白玉, 盧嵐敏, 張麗萍, 等. DPP-4抑制劑沙格列汀對2型糖尿病患者血清NO、ET-1含量的影響[J]. 臨床軍醫雜志, 2014, 42(9): 888-889.
[5] 李淑華, 劉月芬. 格列美脲對胰島素控制不佳的2型糖尿病患者胰島素敏感性的影響[J]. 實用臨床醫藥雜志, 2016, 20(3): 146-147.
[6] 中華醫學會糖尿病學分會. 2013年版中國2型糖尿病防治指南選登(上)[J]. 糖尿病臨床, 2014, 8(7): 343-353.
[7] 紀立農, 陸菊明, 朱大龍, 等. 成人2型糖尿病基礎胰島素臨床應用中國專家指導建議[J]. 中國糖尿病雜志, 2017, 25(1): 2-9.
[8] 母義明, 紀立農, 楊文英, 等. 中國2型糖尿病患者餐后高血糖管理專家共識[J]. 中國糖尿病雜志, 2016, 24(5): 385-392.
[9] 蔣蘭蘭, 王思倩, 吳秋霞, 等. 西格列汀對2型糖尿病患者傳統和非傳統心血管危險因素的影響[J]. 中國現代醫學雜志, 2016, 26(24): 72-76.
[10] Tangvarasittichai S. Oxidative stress, insulin resistance, dyslipidemia and type 2 diabetes mellitus[J]. World Journal of Diabetes, 2015, 6(3): 456-480.
[11] Xu H L, Fang H, Xu W H, et al. Cancer incidence in patients with type 2 diabetes mellitus: a population-based cohort study in Shanghai[J]. BMC Cancer, 2015, 15(1): 852-859.
[12] Switzer N J, Prasad S, Debru E, et al. Sleeve Gastrectomy and Type 2 Diabetes Mellitus: a Systematic Review of Long-Term Outcomes[J]. Obesity Surgery, 2016, 26(7): 1616-1621.
[13] 葉麗萍. 比較沙格列汀與格列美脲對使用二甲雙胍繼發失效的2型糖尿病的臨床療效[J]. 中華全科醫學, 2015, 13(8): 1280-1282.
[14] 梅希, 吳曉華. 格列美脲與沙格列汀在二甲雙胍繼發失效的2型糖尿病患者中的療效比較[J]. 重慶醫學, 2015(1): 96-98.
[15] 武晉曉, 陳彬, 呂肖鋒, 等. 動態血糖監測系統在Ⅱ型糖尿病患者中的臨床應用[J]. 西部醫學, 2014, 26(11): 1457-1459.
[16] 張磊, 周健, 陸蔚, 等. 動態血糖監測報告管理系統的建立及臨床應用[J]. 中國糖尿病雜志, 2012, 4(12): 754-755.
[17] 張杰, 劉賽. 2型糖尿病微血管病變與血糖波動和氧化應激之間的關聯性研究[J]. 現代診斷與治療, 2015, 26(8): 1709-1711.
[18] 陳湖海, 黃濤, 孫慧伶, 等. 甘精胰島素聯合不同降糖藥穩定2型糖尿病血糖水平的效果[J]. 現代生物醫學進展, 2016, 16(29): 5684-5687.
[19] 楊松, 谷媛媛, 李兆亮, 等. 沙格列汀或格列美脲聯合甘精胰島素對2型糖尿病患者血糖波動影響的觀察[J]. 中華糖尿病雜志, 2015, 23(3): 237-240.
[20] 向臣希, 歐瑜. 氧化應激在2型糖尿病發病過程中的作用[J]. 藥物生物技術, 2015(5): 457-460.
[21] 李穎. 胰島素強化治療對初診2型糖尿病患者血清氧化應激水平及胰島素抵抗的影響[J]. 醫學綜述, 2015, 21(16): 3071-3073.
[22] 焦秀敏, 曹怡, 焦秀娟, 等. 胰島素強化治療對2型糖尿病下肢血管病變氧化應激的影響[J]. 臨床誤診誤治, 2016, 29(9): 86-88.

