妊娠期肝內膽汁淤積癥對妊娠結局及圍生兒預后的關系分析
鄭燕飛,王 毅,楊春仙
(1.浙江省麗水市婦幼保健院分娩室;2.產科,浙江 麗水 323000)
妊娠期肝內膽汁淤積癥(intrahepatic cholestasis of pregnancy,ICP)指的是妊娠期婦女由于各種因素引發的毛細膽管及肝細胞損傷,進而引發膽汁蓄積的病癥[1]。ICP多發生于妊娠中、晚期,以皮膚瘙癢,常伴肝酶、膽汁酸、肝膽酸升高等生化指標異常為主要臨床表現,易造成胎兒生長受限、早產及胎兒窘迫,嚴重將導致突發性死胎、死產[2]。基于此,本研究對47例ICP患者及47例正常孕產婦進行對照研究,旨在探討ICP對妊娠結局及圍生兒預后的影響。
1資料與方法
1.1一般資料
選擇2016年1月至2017年4月在浙江省麗水市婦幼保健院進行治療的初產、單胎ICP患者47例為觀察組,年齡21~34歲,平均年齡(27.52±3.29)歲;孕周33~42周,平均(37.34±2.81)周;體重56~79kg,平均(68.96±6.25)kg。ICP患者均《婦產科學》第7版中診斷標準:①妊娠中晚期有皮膚瘙癢或不同程度的黃疸出現;②癥狀、體征及實驗室指標在分娩后均可迅速消失或恢復正常;③血清總膽汁酸水平升高,伴或不伴轉氨酶或血清膽紅素輕至中度升高。排除標準 :①肝炎、脂肪肝者;②有妊娠期高血壓、糖尿病等合并癥者;③多胎妊娠者;④皮膚病、膽囊炎、乙型肝炎、肝內膽管結石、膽囊結石等疾病者。并隨機選取同期正常孕產婦47例為對照組,年齡21~32歲,平均年齡(27.46±3.26)歲;孕周33~41周,平均(37.31±2.78)周;體重56~80kg,平均(69.03±6.28)kg。兩組孕婦年齡、孕周比較均無統計學意義(均P>0.05),具有可對比性。本研究已通過我院倫理委員會審核。
1.2方法
抽取兩組研究對象空腹靜脈血3mL,靜置2h后,離心處理(3 000r/min)5min后,取上清液在2個標記的EP管中,并保存在-80℃冰箱內。采用日立7171A全自動生化儀檢測患者直接膽紅素(direct bilirubin,DB)、總膽紅素(total bilirubin,TB)、丙氨酸轉氨酶(alanine transaminase,ALT)、門冬氨酸轉氨酶(aspartate aminotransferase,AST)、總膽汁酸(total bile acid,TBA)[3]。
1.3評價指標
比較兩組肝功相關指標及母兒結局,包括產后出血(≥500mL)、羊水混濁、早產、新生兒窒息、低體重兒(<2 500g)、剖宮產及胎兒窘迫、胎膜早破及圍生兒1min Apgar評分<7分、羊水污染≥Ⅱ度、低體重兒及新生兒胎齡)情況。
1.4統計學方法
采用SPSS 21.0軟件處理數據,計數資料以例數(百分率)表示,組間比較采用χ2檢驗;計量資料采用均數±標準差(χ±S)表示,組間比較采用t檢驗;以P<0.05為差異有統計學意義。
2結果
2.1分娩前生化指標比較
觀察組分娩前血清DB、TB、AST、ALT、TBA水平均顯著高于對照組(均P<0.05),見表1。
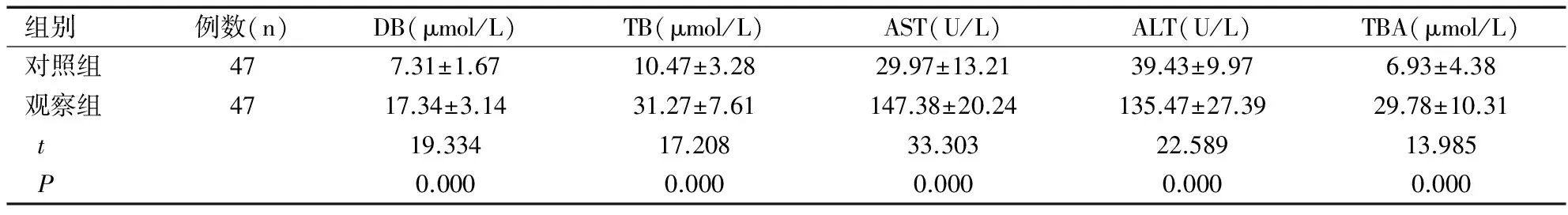
表1 兩組分娩前生化指標比較(χ±S)
2.2妊娠結局比較
觀察組產后出血、羊水污染≥Ⅱ度、剖宮產發生率均顯著高于對照組(均P<0.05);兩組胎膜早破發生率比較無顯著性(P>0.05),見表2。
表2兩組妊娠結局比較[n(%)]
Table 2 Comparison of pregnancy outcomes between two groups [n(%)]
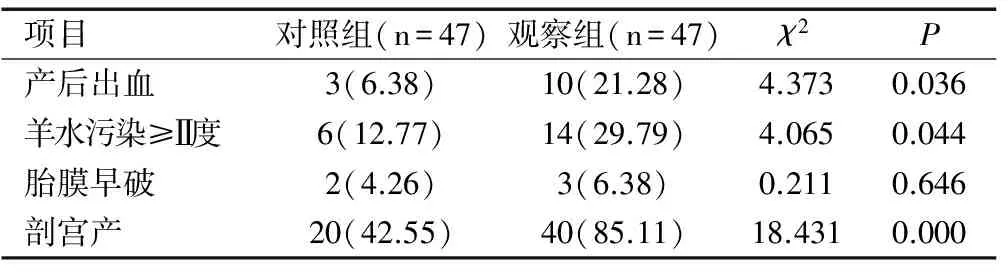
項目對照組(n=47)觀察組(n=47)χ2P產后出血3(6.38)10(21.28)4.3730.036羊水污染≥Ⅱ度6(12.77)14(29.79)4.0650.044胎膜早破2(4.26)3(6.38)0.2110.646剖宮產20(42.55)40(85.11)18.4310.000
2.3圍生兒結局比較
觀察組胎兒窘迫、新生兒早產、新生兒窒息、低體重兒、新生兒出生后1min Apgar評分<7分發生率均顯著低于對照組(均P<0.05),見表3。
表3兩組圍生兒結局比較[n(%)]
Table 3 Comparison of perinatal outcomes between two groups [n(%)]
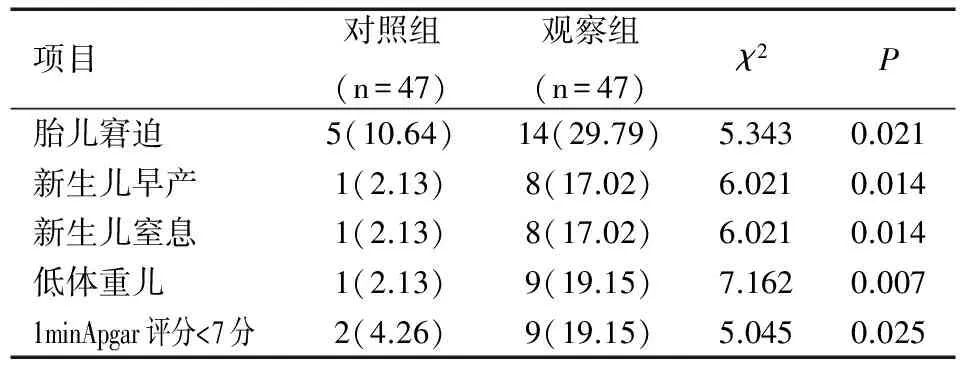
項目對照組(n=47)觀察組(n=47)χ2P胎兒窘迫5(10.64)14(29.79)5.3430.021新生兒早產1(2.13)8(17.02)6.0210.014新生兒窒息1(2.13)8(17.02)6.0210.014低體重兒1(2.13)9(19.15)7.1620.0071minApgar評分<7分2(4.26)9(19.15)5.0450.025
3討論
3.1妊娠期肝內膽汁淤積癥對孕婦妊娠結局的影響
婦女妊娠期間雌激素水平升高可降低鈉-鉀-環磷酸腺苷酶活動,減少能量提供,造成膽酸代謝障礙,對肝細胞功能造成影響。臨床研究發現,持續性高雌激素水平會阻止肝臟正常攝入、轉運及排泄膽鹽,進而使膽汁在肝內淤積,誘發ICP的發生。本研究結果發現,觀察組DB、TB、AST、ALT、TBA水平均顯著高于對照組(均P<0.05),表明上述指標異常升高是ICP患者主要特征。ICP患者血清肝膽酸、膽汁酸升高,而高濃度膽汁酸及甘氨酸在胎盤絨毛膜沉積將造成血管痙攣,對胎盤血流關注造成影響,降低與中斷宮縮時絨毛間隙血流,從而降低ICP患者胎兒血氧分壓[4]。同時,肝內膽管內膽酸鹽沉積,將通過對膽紅素排泄的影響升高血清膽紅素水平。而膽紅素細胞毒性較強,將疊加肝膽酸及膽汁酸的細胞毒性,進一步增加生物膜的通透性造成線粒體膜及細胞膜損傷,使氨基轉移酶溢出,升高血清濃度及肝酶水平,進而增加圍生期并發癥發生率[5]。Chen 等[6]研究表明,ICP 孕婦血清TBA水平與圍生兒預后密切相關。
3.2妊娠期肝內膽汁淤積癥對圍產兒結局的影響
研究報道,ICP患者特有的膽汁酸水平升高將引發圍生兒預后不良及胎兒宮內缺氧,對妊娠結局及圍生兒預后產生不良影響[7]。本研究結果發現,觀察組胎兒窘迫、新生兒早產、新生兒窒息、低體重兒、新生兒出生后1min Apgar評分<7分發生率均顯著低于對照組(P<0.05),提示ICP對妊娠結局造成不良影響,這與國內外多數學者研究結果相似[8]。長時間維持高濃度膽汁酸及肝膽酸水平刺激將對子宮肌纖維細胞膜的穩定性造成影響,促進其對催產素的反應增加;同時,膽汁酸濃度升高將使應激源對機體產生持續作用,增加腎上腺皮質激素分泌及機體抵抗能力,但隨著儲備及防御能力的消耗,將降低其對應激源的抵抗能力,陸續出現應激的負效應,而長時間強烈的刺激將使機體的抵抗力被耗盡,引發器官功能衰退,嚴重將造成休克,進而對妊娠結局造成嚴重影響。此外,ICP將造成胎盤功能減退,加之膽汁酸還可經胎盤循環進入胎兒體內,將對胎兒的利用氧產生消極影響,進而使胎兒處于缺氧狀態,進而阻礙胎兒正常發育,增加圍生兒預后不良發生幾率。同時有關研究表明,胎兒窘迫的發生和母血清轉氨酶和膽紅素水平、母血和臍血的膽汁酸水平有較為密切的關系。因此,需對ICP患者行針對性預防措施,改善妊娠結局以及圍生兒預后。
[1]王曉敏,賀晶.早發型妊娠期肝內膽汁淤積癥診治的研究進展[J].中華婦產科雜志,2017,52(1):64-67.
[2]Wikstr?m Shemer E,Marschall H U,Ludvigsson J F,etal.Intrahepatic cholestasis of pregnancy and associated adverse pregnancy and fetal outcomes: a 12-year population-based cohort study[J].BJOG,2013,120(6):717-723.
[3]徐暉,黃夏冰,伍濤.妊娠期肝內膽汁淤積癥患者相關生化指標的檢測及臨床意義[J].中華全科醫學,2017,15(7):1192-1193,1197.
[4]楊海艷,胡敏,陳江鴻.妊娠期肝內膽汁淤積癥孕婦的母兒結局及其影響因素分析[J].中華婦產科雜志,2016,51(7):535-537.
[5]蔡艾杞,劉路遙,張應鳳,等. 妊娠期肝內膽汁淤積癥的研究進展[J]. 現代婦產科進展,2016,25(11):871-873.
[6] Chen J,Deng W,Wang J,etal. Primary bile acids as potential biomarkers for the clinical grading of intrahepatic cholestasis of pregnancy[J]. Int J Gynaecol Obstet,2013,122(1):5-8.
[7]張蘭,周福心,李敏許,等.ICP患者肝酶和新生兒預后的相關性分析[J].中國婦幼健康研究,2017,28(7):829-831.
[8]Geenes V,Chappell L C,Seed P T,etal. Association of severe intrahepatic cholestasis of pregnancy with adverse pregnancy outcomes: a prospective population-based case-control study[J]. Hepatology,2014,59(4):1482-1491.

