椎間孔鏡盤內活檢在胸腰椎感染疾病中的應用*
徐仲陽,呂超亮,王 倩,魏彥春
(山東省濟寧市第一人民醫院脊柱外科 272011)
·經驗交流·
椎間孔鏡盤內活檢在胸腰椎感染疾病中的應用*
徐仲陽,呂超亮△,王 倩,魏彥春
(山東省濟寧市第一人民醫院脊柱外科 272011)
目的探索椎間孔鏡盤內活檢在胸腰椎感染疾病中的應用。方法將該院在2014年5月至2015年5月收治的胸腰椎感染患者84例,按照術式的不同,分為微創診療組41例及傳統方法組43例。微創診療組采用椎間孔鏡盤內活檢聯合經椎弓根椎體內藥物灌注治療,傳統方法組采用傳統的經皮穿刺、開放手術。觀察兩組不同的治療效果。結果微創診療組的手術時間、術中出血量、術后下地時間、術后細菌培養陽性率、術后視覺模擬評分(VAS)均明顯低于傳統方法組,差異有統計學意義(P<0.05)。術后隨訪1年,發現微創診療組的椎體高度丟失率、后凸畸形Cobb角及椎間隙狹窄也均明顯低于傳統方法組,差異有統計學意義(P<0.05)。微創診療組對術式的總體滿意度高達95.12%,顯著優于傳統方法組,差異有統計學意義(P<0.05)。結論椎間孔鏡盤內活檢治療胸腰椎感染疾病具有手術時間短、術中出血少、改善疼痛及下地快速的優勢,且能有效避免術后椎體塌陷、椎間隙狹窄及后凸畸形等后遺癥。
椎間孔鏡;活組織檢查;感染;胸椎;腰椎
胸腰椎感染包括化膿性脊柱炎、椎間隙感染、脊柱結核及布氏桿菌病等,是一大類疾病,部分患者診斷及治療困難,療程長、預后差,甚至危及生命。主要發生在老年人及免疫缺陷患者,這些年發現年輕患者發病率正逐步增加[1-2]。成人的脊柱感染是從椎骨終板開始的,最常見的發病機制是泌尿系統、肺部、糖尿病足感染后,微生物通過血液傳播引起,可形成椎間盤炎、椎體炎、硬膜外膿腫及椎旁膿腫等。該疾病的診斷金標準是病原學檢查及病理學檢查,而穿刺活檢是取材的主要方法[3]。但由于傳統的檢查及治療方法創傷和風險均較大、出血多、容易污染周圍正常組織,而微創活檢及病灶清除具有微創、安全、費用低等優勢,也容易被患者接受,是一種合適的椎體及間盤病變組織學及細菌學診治技術,椎間孔鏡直視下的活檢具有較高的陽性率。隨著微創技術的發展,通過簡單有效的辦法解決脊柱感染的診斷及治療問題成為臨床發展的新方向,技術也日趨成熟[4]。故本院就2014年5月至2015年5月收治的胸腰椎感染患者84例展開研究,觀察椎間孔鏡盤內活檢聯合經椎弓根椎體內藥物灌注治療的優勢,現報道如下。
1 資料與方法
1.1一般資料 本研究取得本院醫學倫理協會委員商討審批同意。對本院在2014年5月至2015年5月收治的胸腰椎感染患者84例進行研究。在治療前,與患者及其家屬說明本研究的目的,并得到知情許可。依從患者選擇術式的意愿,將所有患者分成了微創診療組41例及傳統方法組43例。微創診療組采用椎間孔鏡盤內活檢聯合經椎弓根椎體內藥物灌注治療,傳統方法組采用傳統的經皮穿刺、開放手術。收集兩組患者的臨床資料,發現兩組在男女比例、年齡、BMI、病程、感染部位及基礎疾病等基本資料差異均無統計學意義(P>0.05),具有可比性,見表1。患者納入標準:(1)有持續性后背、腰部痛;(2)不同程度的神經損傷癥狀;(3)查體發現胸腰椎有明顯觸痛,脊柱活動受限;(4)血常規中白細胞、中性粒細胞及紅細胞沉降率明顯升高;(5)行MRI檢查顯示受累脊柱及椎旁軟組織的信號影改變。排除標準:(1)脊柱腫瘤者;(2)胸腰椎畸形、腰椎間盤突出、脊柱骨折等;(3)身體基本條件差,無法耐受手術者;(4)精神存在異常者。
1.2方法 (1)微創診療組:采用椎間孔鏡盤內活檢聯合經椎弓根椎體內藥物灌注治療。具體如下:患者采取俯臥位,給予局部麻醉后,行椎間盤造影,利用穿刺針將導絲放入受感染的脊柱部位,再退出穿刺針,維持導絲于原位,利用手術刀做5~8 mm切口,插入導桿除去小關節突遠端的骨質及局部上關節突,然后擴大椎間孔,通過C型臂透視并明確環鋸位置。將環鋸置于神經根下方及椎間盤水平,此時取感染灶行活檢、做細菌培養,并在椎弓根椎體內行經驗性抗菌藥物灌注治療。(2)傳統方法組:采用傳統的經皮穿刺、開放手術。兩組患者術后均靜脈輸注相同的抗菌藥物、營養支持、補充水合電解質等,并組織早期康復訓練。
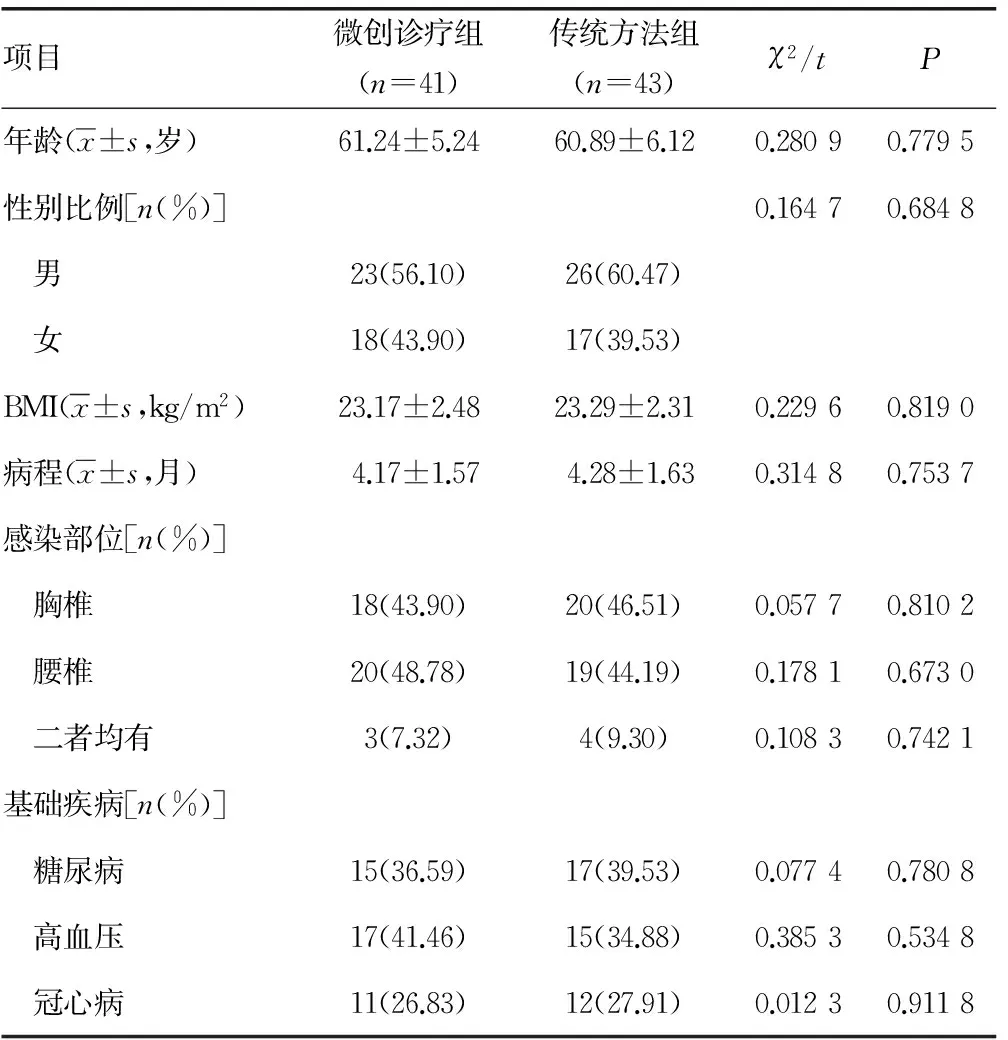
表1 兩組人群的臨床資本資料比較
1.3觀察指標 (1)對比分析兩組患者圍術期觀察指標,包括手術時間、術中出血量、術后視覺模擬評分(visual analogue score,VAS)情況、術后下地時間及術后細菌培養陽性率;(2)對比分析兩組患者術后隨訪1年觀察指標,包括椎體高度丟失、后凸畸形Cobb角、椎間隙狹窄。椎體塌陷的評估需根據胸腰椎側位片1年后椎體前緣高度與術后椎體前緣高度對比,計算椎體高度丟失情況,后凸畸形需測量胸腰椎側位片Cobb角,1年后與術后Cobb角對比計算后凸畸形加重情況,椎間隙狹窄則需測量椎間隙高度;(3)滿意度調查:術后1年隨訪的同時,采用問卷調查的形式收集患者對術式的滿意程度,其中大于或等于80分為滿意,60~<80分為較為滿意,<60分為不滿意。滿意率及較為滿意率之和為總體滿意率。
2 結 果
2.1兩組患者圍術期觀察指標情況比較 從表2、3中可以看出,微創診療組的手術時間、術中出血量、術后下地時間、術后細菌培養陽性率、術后VAS均明顯低于傳統方法組,差異有統計學意義(P<0.05)。
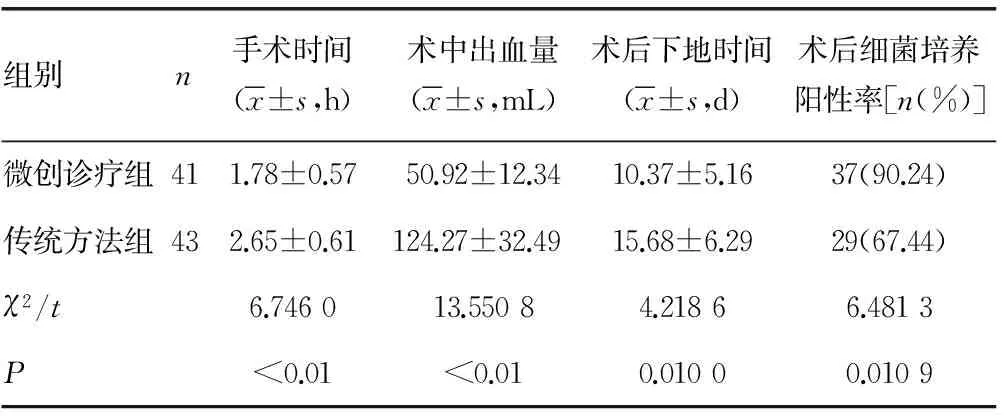
表2 兩組患者圍術期觀察指標情況比較
2.2兩組患者術后隨訪1年觀察指標情況比較 術后隨訪1年,發現微創診療組的椎體高度丟失率、后凸畸形Cobb角及椎間隙狹窄均明顯低于傳統方法組,差異有統計學意義(P<0.05),見表4。
2.3兩組患者對術式的滿意度情況比較 微創診療組對術式的總體滿意度高達95.12%,優于傳統方法組,差異有統計學意義(χ2=5.789 0,P<0.05)。見表5。
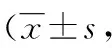
表3 兩組患者圍術期VAS評分比較分)
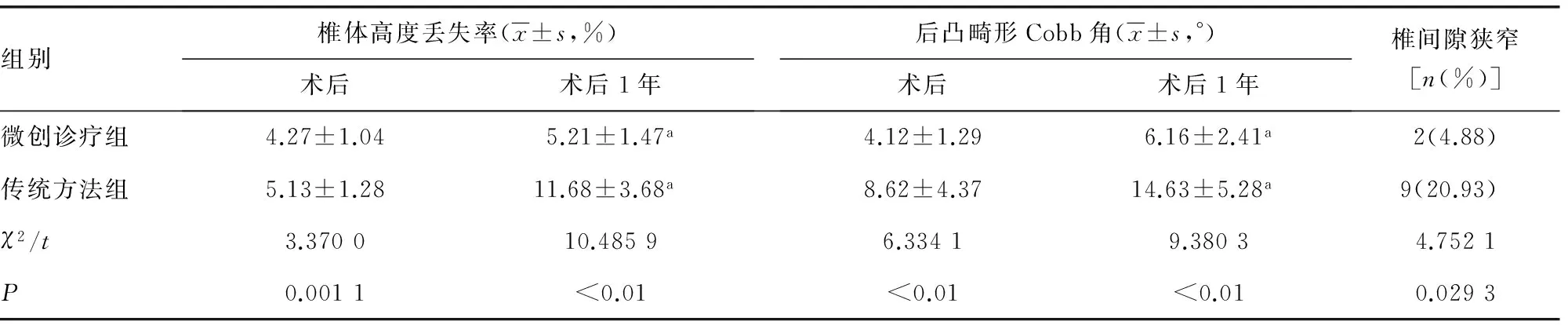
表4 兩組患者術后隨訪1年觀察指標情況比較
a:P<0.05,與術后比較

表5 兩組患者對術式的滿意度情況比較[n(%)]
3 討 論
脊柱感染病原體的鑒別比較困難,部分病例容易被誤診,傳統的檢查方法包括檢驗及影像學檢查,但普通的化驗、X射線、CT及MR只能為病原體的鑒別提供經驗依據,很難確切診斷[5]。分離病原菌是診斷環節最重要的內容,活檢包括病原學檢查及病理學檢查,是診斷的金標準,穿刺活檢是取材的主要方法,可以在影像監視下進行,能在CT引導下操作更好,空間分辨率高,準確從病灶處取出活檢標本非常重要,穿刺活檢確診率為57%~92%[6]。若應用抗菌藥物會降低活檢陽性率,最可能發現的細菌有金黃色葡萄球菌、革蘭陰性菌(沙門菌、大腸埃希菌、變形桿菌)、鏈球菌、銅綠假單胞菌及痤瘡桿菌等,部分超級細菌、不典型致病菌及需長周期培養的細菌通常得不到細菌培養結果。傳統治療脊柱感染性病灶的方法有藥物治療和開放手術病灶清除,單純藥物治療是通過血液運送藥物到炎性病灶,藥物濃度低;特別是椎間隙感染、布魯氏桿菌病和脊柱結核由于病灶周圍形成瘢痕性屏障導致血運差、藥物濃度更低,加上不能清除膿腫和死骨等病灶,因此治療周期長,療效差[7-8]。由于脊柱感染性病灶位置較深,開放性手術治療創傷大、風險高、技術要求高,由于受周圍重要組織器官限制,往往無法徹底清除病灶,術后恢復時間長。同時,開放性手術對脊柱穩定性的破壞大,而附加內固定又增加了術后感染風險和患者的經濟負擔。傳統的檢查及治療方法已無法跟上病原菌的變異及患者日益提高的治療要求。隨著微創技術的發展,通過簡單有效的辦法解決脊柱感染的診斷及治療問題成為臨床發展的新方向,技術也日趨成熟[9-11]。在本次研究中,發現微創診療組患者的手術時間、術中出血量、術后下地時間、術后細菌培養陽性率、術后VAS均明顯低于傳統方法組,與龍再現等[12]研究一致,傳統的檢查及治療方法創傷和風險均較大、出血多、容易污染周圍正常組織,微創活檢及病灶清除具有微創、安全、費用低等優勢,也容易被患者接受,是一種合適的椎體及間盤病變組織學及細菌學診治技術,椎間孔鏡直視下的活檢具有較高的陽性率。
胸、腰椎椎體病變主要有兩種穿刺路徑,經椎弓根入路及后外側椎旁入路,經椎弓根入路相對安全,適用于椎體前中部病變,但椎體邊緣及椎旁的病變穿刺針無法達到,經椎旁入路經橫突外側(胸椎經肋椎關節)穿入椎體或間盤,適用病變位于椎體邊緣、椎間盤及椎旁組織的患者。兩種穿刺入路各有利弊,筆者嘗試將兩種穿刺方法聯合應用,既能達到椎旁及椎間盤,又能達到椎體,實現全面的活檢及病灶清理,彌補單一穿刺入路的不足[13-14]。
隨著微創技術的發展,椎間孔鏡診治脊柱感染取得滿意的療效,它彌補了穿刺活檢的不足,直視下觀察病灶、取出更多患病組織、培養陽性率高,同時可有效進行椎間盤的清理及膿液的引流,術后留置引流管,用于灌洗及引流,達到治療的目的,既發揮了內窺鏡下可視清除病灶安全、精準的優點、避免對脊柱穩定性的破壞,又通過置管灌注藥物而提高脊椎感染區藥物濃度,并將膿液、壞死組織及時引流排出,促進了脊柱感染的控制和治愈[15-16]。一期完成對疾病的診治,患者容易接受。椎間孔鏡對椎間盤及椎旁組織的清理效果較好,但對椎體病變療效不佳,椎體感染也是脊柱感染的一部分,筆者聯合經椎弓根椎體穿刺技術,病椎活檢及注藥化療,彌補椎間孔鏡的不足。口服或靜脈給藥時,灶內的藥物濃度達不到理想的殺菌或者抑菌濃度。藥物灌注已經廣泛應用于脊柱感染中。常規劑量下病灶內藥物濃度耐藥,不代表高濃度依然耐藥,因此提高病灶內藥物濃度到一定程度后,就可以殺死病灶內的病原菌。經椎弓根向椎體內灌注藥物,可有效提高病灶局部藥物濃度,達到殺滅病原菌的目的[17]。胸椎從橫突的上方進入椎間隙和椎旁膿腫;腰椎從Kambin三角進入椎間隙,椎體的穿刺經過椎弓根。手術需要C型臂引導。從擴張管內放出膿液,清除病灶內的肉芽、死骨、壞死組織,最大限度達到硬膜囊減壓。術后需放置引流管通暢引流[18]。在本次研究中,術后1年發現微創診療組的椎體高度丟失率、后凸畸形Cobb角及椎間隙狹窄均明顯低于傳統方法組,充分說明了前者治療的優勢,另外患者的總體滿意度也提高至95.12%,驗證了這一微創方法的絕對優勢,對于治療膿腫、肉芽、死骨等較輕的脊柱感染患者效果較好。但其也有一定局限性,對于嚴重脊柱畸形、脊柱不穩及神經受壓的患者,微創治療無法達到治愈疾病的目的,有時甚至適得其反,手術需慎重,嚴格把握適應證[19]。
微創方法并發癥及預后優于傳統方法,具有手術時間短、術中出血少、改善疼痛及下地快速的優勢,且能有效避免術后椎體塌陷、椎間隙狹窄及后凸畸形等后遺癥。但微創方法仍然存在風險,穿刺損傷神經根、硬膜引發癱瘓,損傷大血管引發失血、血腫,損傷胸膜及腹膜致氣胸、腸道感染,感染病灶遷延不愈引發皮膚竇道等,引流不通暢引發血腫、積膿。術后若細菌培養無法查出致病菌,找不到敏感的抗菌藥物,可能導致治療的失敗。正確選擇穿刺點、穿刺入路及對椎弓根解剖結構的熟練掌握可以減少穿刺損傷,術后通暢引流避免積血及積膿,盡量分離出病原菌、找到敏感抗菌藥物,為下一步的治療打下基礎。
[1]孫海濤,關家文,馬宗雷,等.CT引導經皮脊柱內窺鏡病灶清除加置管治療胸腰椎脊柱感染[J].中國骨與關節損傷雜志,2015,30(3):266-268.
[2]劉志昂,張陸,高松明,等.經皮椎弓根內固定結合病灶內藥物化療治療脊柱感染性疾病[J].中國醫藥指南,2014,12(7):204-205.
[3]Watt JP,Davis JH.Percutaneous core needle biopsies:The yield in spinal tuberculosis[J].S Afr Med Jl,2014,104(1):29-32.
[4]占道祿,林明俠,沈寧江,等.脊柱結核微創治療研究的現狀與進展[J].海南醫學,2014,25(2):230-232.
[5]華奇峰,鄭建軍,胡碧波,等.CT引導下經皮穿刺活檢技術在脊柱感染病變診斷中的應用研究[J].中華醫院感染學雜志,2016,26(12):2797-2799.
[6]Erdogan EB,Asa S,Yilmaz Aksoy S,et al.Primary spinal leptomeningeal gliomatosis in a 3-year-old boy revealed with MRI and FDG PET/CT mimicking tuberculosis meningitis[J].Rev Esp Med Nucl Imagen Mol,2014,33(2):127-128.
[7]張岱陽,羅政.微創術與病灶清除術在脊柱結核治療中的療效比較[J].實用臨床醫藥雜志,2016,20(3):114-115.
[8]何劍南,姚猛.布氏桿菌性脊柱炎的診斷及治療進展[J].頸腰痛雜志,2016,37(2):147-149.
[9]Park MS,Moon SH,Kim TH,et al.Asymptomatic stenosis in the cervical and thoracic spines of patients with symptomatic lumbar stenosis[J].Global Spine J,2015,5(5):366-371.
[10]高剛,常峰.椎間孔鏡技術聯合胸椎后壁切除治療胸腰椎管狹窄癥[J].中國藥物與臨床,2016,16(3):405-406.
[11]Yapici F,Atici Y,Balioglu MB,et al.A comparison of two techniques:Open and percutaneous biopsies of thoracolumbar vertebral body lesions[J].J Craniovertebr Junction Spine,2015,6(1):36-39.
[12]龍再現,代葉紅.微創手術與傳統開放手術治療脊柱結核的療效比較[J].世界最新醫學信息文摘,2016,16(2):95-96.
[13]李曉冬,王素偉,孫路平.C型臂下聯合應用骨活檢針和活檢鉗經椎弓根穿刺椎體活檢在脊柱病變診斷中的價值[J].新鄉醫學院學報,2016,33(5):394-396.
[14]Ahn SS,Kim SH,Kim DW,et al.Comparison of outcomes of percutaneous endoscopic lumbar discectomy and open lumbar microdiscectomy for young adults:a retrospective matched cohort study[J].World Neurosurg,2016,86(6):250-258.
[15]孟祥暉,蔡善保,張繼學.經皮穿刺活檢胸腰椎病變臨床研究[J].中國矯形外科雜志,2016,24(11):1039-1041.
[16]徐敏,熊緒,張鈺,等.非特異性脊柱感染誤診為脊柱結核八例分析[J].臨床誤診誤治,2016,29(4):46-48.
[17]伍世亮.經皮椎間孔鏡技術在腰椎病變中的應用與進展[J].世界最新醫學信息文摘:連續型電子期刊,2015,15(67):28.
[18]陳金傳,陳鳴,呂游,等.局部病灶清理+灌洗治療脊柱結核的療效觀察[J].中國衛生標準管理,2016,7(5):35-37.
[19]徐良志,謝恩,郝定均,等.椎間隙改良穿刺抽吸活檢對腰椎化膿性椎間盤炎的診斷價值[J].中國脊柱脊髓雜志,2014,24(8):734-737.
10.3969/j.issn.1671-8348.2017.36.036
山東省濟寧市科研項目(濟科字[2016]56號-1)。
徐仲陽(1984-),主治醫師,碩士,主要從事脊柱外科工作。△
,E-mail:xuzhongyangabc@163.com。
R687.3
B
1671-8348(2017)36-5152-04
2017-08-12
2017-09-12)

