經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù)聯(lián)合腹腔鏡膽囊切除術(shù)治療急性危重膽囊炎的短期療效及對(duì)患者免疫功能的影響
李永貴
(海西州人民醫(yī)院普外科,青海 海西 817099)
經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù)聯(lián)合腹腔鏡膽囊切除術(shù)治療急性危重膽囊炎的短期療效及對(duì)患者免疫功能的影響
李永貴
(海西州人民醫(yī)院普外科,青海 海西 817099)
目的探討經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù)(PTGBD)聯(lián)合腹腔鏡膽囊切除術(shù)(LC)治療急性危重膽囊炎的短期療效及對(duì)患者免疫功能的影響。方法回顧性分析2014年8月至2016年8月該院接收的95例急性危重膽囊炎患者的臨床資料,其中接受LC治療的對(duì)照組患者52例,接受PTGBD聯(lián)合LC的觀察組43例,比較兩組短期療效指標(biāo)、免疫功能指標(biāo)和免疫球蛋白指標(biāo)。結(jié)果觀察組術(shù)中出血量、術(shù)后腹腔引流時(shí)間、術(shù)后經(jīng)口進(jìn)食時(shí)間顯著優(yōu)于對(duì)照組(均P<0.05);術(shù)后1、8 d兩組CD3+、CD4+、CD4+/CD8+活性無統(tǒng)計(jì)學(xué)差異(P>0.05);術(shù)后1、8 d兩組免疫球蛋白水平比較無統(tǒng)計(jì)學(xué)意義(P>0.05)。結(jié)論P(yáng)TGBD聯(lián)合LC治療急性危重膽囊炎短期療效好,對(duì)患者免疫功能影響較小。
經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù);腹腔鏡膽囊切除術(shù);免疫功能
急性膽囊炎(AC)主要以急性結(jié)石性膽囊炎為主,多發(fā)于老年群體,主要治療手段為早期手術(shù)和腹腔鏡膽囊切除術(shù)(LC)〔1〕。對(duì)急性危重膽囊炎患者實(shí)施膽囊炎切除術(shù)死亡率高,如何降低死亡率、提升療效是目前研究的重點(diǎn)〔2〕。LC是治療非急性膽囊炎的基本手術(shù)〔3〕,但對(duì)于急性危重膽囊炎患者療效存在爭(zhēng)議。經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù)(PTGBD)自1990年起已在我國(guó)逐漸應(yīng)用于臨床〔4〕,輔助LC治療急性危重膽囊炎患者并獲得一定療效。但PTGBD聯(lián)合LC治療的療效是否優(yōu)于LC目前沒有統(tǒng)一認(rèn)識(shí)〔5〕。本文旨在探討PTGBD聯(lián)合LC對(duì)急性危重膽囊炎患者短期療效和免疫功能的影響。
1 資料與方法
1.1一般資料 回顧性分析2014年8月至2016年8月青海西州人民醫(yī)院接收的95例急性危重膽囊炎患者的臨床資料,依據(jù)治療方式的不同分為對(duì)照組52例和觀察組43例。對(duì)照組男27例,女25例;平均年齡(71.2±4.3)歲;合并有心血管疾病20例,糖尿病14例。觀察組男22例,女21例;平均年齡(71.7±4.1)歲;合并心血管疾病16例,糖尿病12例。兩組一般資料比較無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)。納入標(biāo)準(zhǔn):(1)白細(xì)胞計(jì)數(shù)>10×109/L;(2)影像學(xué)提示膽囊明顯增大,膽囊壁增厚達(dá)3 mm以上;(3)體溫超過38℃;(4)墨菲征陽性且伴隨右上腹疼痛。排除標(biāo)準(zhǔn):(1)合并膽總管結(jié)石患者;(2)不符合膽囊炎明顯增大標(biāo)準(zhǔn);(3)有免疫疾病或精神疾病。
1.2方法 對(duì)照組采用LC治療,患者予以全身麻醉,起效后在常規(guī)穿刺點(diǎn)放置套管,進(jìn)腹后觀察,將膽囊管、膽囊動(dòng)脈與膽囊壁粘連組織分離,然后切除膽囊,切除時(shí)采用順逆結(jié)合的方法,手術(shù)后將腹腔引流管按常規(guī)放置。觀察組采用PTGBD聯(lián)合LC治療。患者采取平臥位,利用超聲檢查確定膽囊床與肝臟接觸位置作為穿刺點(diǎn),經(jīng)皮經(jīng)過肝進(jìn)入膽囊,拔出針芯并將抽取的膽汁送細(xì)菌培養(yǎng)。在外支撐針芯向前推送7 cm左右位置后拔出針芯,卡扣鎖緊,在皮膚上固定引流管,聯(lián)通三通閥,并連接無菌袋,在引流不暢時(shí)允許采用甲硝唑溶液沖洗。引流后24~72 h內(nèi)進(jìn)行LC,LC與對(duì)照組方法相同。
1.3觀察指標(biāo)
1.3.1短期療效指標(biāo) 觀察兩組LC手術(shù)時(shí)間,術(shù)中出血量,術(shù)后腹腔引流時(shí)間,術(shù)后經(jīng)口進(jìn)食時(shí)間(肛門排氣時(shí)間),術(shù)后住院天數(shù)等指標(biāo)。
1.3.2細(xì)胞免疫功能 采集患者術(shù)前1 d和術(shù)后1、8 d空腹靜脈血,采外周血分離單個(gè)核細(xì)胞利用間接免疫熒光法檢測(cè)全血T細(xì)胞亞群。
1.3.3免疫球蛋白(Ig)水平 采用免疫速率散射比濁法檢測(cè)血清IgA、IgG、IgM水平。
1.4統(tǒng)計(jì)學(xué)方法 采用SPSS19.0軟件進(jìn)行t檢驗(yàn)。
2 結(jié) 果
2.1兩組短期療效比較 兩組手術(shù)時(shí)間、術(shù)后住院天數(shù)無統(tǒng)計(jì)學(xué)意義(P>0.05);觀察組術(shù)中出血量、術(shù)后腹腔引流時(shí)間、術(shù)后經(jīng)口進(jìn)食時(shí)間顯著優(yōu)于對(duì)照組(均P<0.05)。見表1。
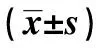
表1 兩組短期療效比較
2.2兩組免疫功能比較 術(shù)后第1天,兩組外周血CD3+、CD4+、CD4+/CD8+活性均顯著低于手術(shù)前(P<0.05)。術(shù)后第8天兩組CD3+、CD4+、CD4+/CD8+活性均恢復(fù)至(或接近)手術(shù)前水平,兩組比較無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。
2.3兩組Ig水平比較 手術(shù)前,兩組Ig水平無統(tǒng)計(jì)學(xué)差異(P>0.05)。術(shù)后1 d,兩組均顯著低于手術(shù)前(P<0.05),但兩組間無統(tǒng)計(jì)學(xué)差異(P>0.05)。術(shù)后8 d兩組恢復(fù)至術(shù)前水平,且兩組間無統(tǒng)計(jì)學(xué)差異(P>0.05)。見表3。
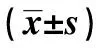
表2 兩組細(xì)胞免疫功能指標(biāo)比較
與術(shù)前比較:1)P<0.05,下表同
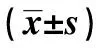
表3 兩組Ig水平比較
3 討 論
近年AC患者明顯增加,同時(shí)部分患者合并有高齡、糖尿病等危險(xiǎn)因素,在顯著增加手術(shù)難度的同時(shí)提高了并發(fā)癥發(fā)病率〔6〕。急性危重膽囊炎患者采用保守治療效果欠佳,手術(shù)干預(yù)是目前普遍認(rèn)可的方式。費(fèi)洪江等〔7〕認(rèn)為在AC發(fā)病48 h內(nèi)進(jìn)行LC治療安全性高,效果好。目前研究表明常規(guī)性開腹切除術(shù)治療對(duì)膽囊炎患者效果顯著〔8〕。但由于老年患者身體功能和器官功能呈下降狀態(tài),免疫功能較弱,采用開腹手術(shù)會(huì)造成較大損傷。LC治療良性膽囊炎較傳統(tǒng)手術(shù)有突出優(yōu)勢(shì),但對(duì)于急性重癥膽囊炎的治療還有待進(jìn)一步開發(fā)。
上世紀(jì)80年代開始,PTGBD已在歐美發(fā)達(dá)國(guó)家使用〔9〕,其聯(lián)合LC治療急性危重膽囊炎患者效果顯著。在我國(guó)也逐漸開始普及〔10〕。使用PTGBD引流后,患者腹痛及感染會(huì)有一定改善〔11〕,待腹痛得到控制后再行LC,本文選擇的時(shí)間間隔為24~72 h。若時(shí)間過長(zhǎng),患者膽囊穿刺后長(zhǎng)時(shí)間帶管容易產(chǎn)生膽囊萎縮,局部網(wǎng)膜包裹等問題,增加LC手術(shù)難度。
本研究結(jié)果表明,兩組手術(shù)時(shí)間和術(shù)后住院時(shí)間無顯著差異,觀察組術(shù)中出血量、術(shù)后腹腔引流時(shí)間、術(shù)后經(jīng)口進(jìn)食時(shí)間等指標(biāo)顯著優(yōu)于對(duì)照組。考慮原因可能是對(duì)照組膽囊充血水腫較為嚴(yán)重;術(shù)中出血量多,觀察組經(jīng)PTGBD引流后炎癥消退,手術(shù)難度降低,出血量減少。腹腔引流時(shí)間和術(shù)后經(jīng)口進(jìn)食時(shí)間是術(shù)后恢復(fù)的重要標(biāo)志。腹腔引流時(shí)間短說明炎癥消退快,滲出少;經(jīng)口進(jìn)食時(shí)間早說明機(jī)體功能恢復(fù)迅速。短期療效說明PTGBD聯(lián)合LC療效顯著〔12〕。
在機(jī)體正常狀態(tài)下,Ig在血清中濃度相對(duì)不變,當(dāng)機(jī)體受到創(chuàng)傷時(shí),血清Ig濃度相對(duì)降低,同時(shí)外科手術(shù)易引起Ig消耗過度,造成免疫功能紊亂〔13,14〕。CD3+、CD4+、CD4+/CD8+指標(biāo)能夠反映患者機(jī)體免疫狀態(tài)變化,本研究結(jié)果說明兩種手術(shù)方式均影響患者免疫功能,且PTGBD聯(lián)合LC沒有加重對(duì)免疫功能的影響,與單獨(dú)使用LC相似〔15〕。本研究結(jié)果表明,PTGBD聯(lián)合LC對(duì)急性危重膽囊炎患者短期療效好,優(yōu)于單獨(dú)LC術(shù),且對(duì)免疫功能影響較小。
1董承遠(yuǎn),黃 梅,陳秀敏.急性膽囊炎患者感染的危險(xiǎn)因素分析〔J〕.中華醫(yī)院感染學(xué)雜志,2014;24(18):4561-2.
2王海峰,敖百順,胡國(guó)超.老年急性膽囊炎79例最佳手術(shù)時(shí)間研究〔J〕.實(shí)用醫(yī)學(xué)雜志,2014;30(14):2223-5.
3Zafar SN,Obirieze A,Adesibikan B,etal.Optimal time for early laparoscopic cholecystectomy for acute cholecystitis〔J〕.JAMA Surg,2014;150(2):134-7.
4賈寶興,譚璐東,紀(jì) 柏,等.經(jīng)皮經(jīng)肝膽囊穿刺引流聯(lián)合腹腔鏡膽囊切除治療急性危重膽囊炎〔J〕.中華肝膽外科雜志,2014;20(11):802-4.
5于 浩,劉 武,姜洪磊,等.超聲引導(dǎo)下經(jīng)皮經(jīng)肝膽囊穿刺引流聯(lián)合腹腔鏡膽囊切除術(shù)治療急性膽囊炎117例臨床報(bào)道〔J〕.中國(guó)普外基礎(chǔ)與臨床雜志,2014;21(8):951-3.
6謝德貴.腹腔鏡膽囊切除術(shù)治療急性膽囊炎的臨床觀察〔J〕.重慶醫(yī)學(xué),2014;43(13):1637-8.
7費(fèi)洪江,蘇子劍,潘群雄,等.經(jīng)皮經(jīng)肝膽囊穿刺引流術(shù)加擇期腹腔鏡膽囊切除術(shù)治療急性重癥膽囊炎386例分析〔J〕.肝膽胰外科雜志,2014;26(6):486-8.
8Gugenheim J,Casaccia M Jr,Mazza D,etal.Laparoscopic cholecystectomy in cirrhotic patient〔J〕.HPB Surg,2014;10(2):79-82.
9皮 勇,王 玲,李曉剛.腹腔鏡與開腹膽囊切除術(shù)治療急性膽囊炎的臨床效果觀察〔J〕.中華普外科手術(shù)學(xué)雜志電子版,2015;9(5):39-41.
10魏 彬,蔡青山,王志峰,等.腹腔鏡下膽囊切除術(shù)治療急性膽囊炎的最佳時(shí)機(jī)及影響中轉(zhuǎn)開腹的因素分析〔J〕.肝膽外科雜志,2015;23(4):273-6.
11李志州,唐 亮,應(yīng)月強(qiáng).經(jīng)皮經(jīng)肝V段膽囊穿刺外引流在特殊人群急性膽囊炎中的應(yīng)用〔J〕.肝膽外科雜志,2016;24(1):39-41.
12Takayama T,Yamamura S,Obana T,etal.Successful laparoscopic cholecystectomy for acute cholecystitis with kyphoscoliosis by the devised placement of trocar ports:a case report〔J〕.Int J Surg Case Rep,2016;28:88-92.
13Kermodo AG,Laing BA,Carroll WM,etal.Immunoglobulin therapy〔J〕.Neurology,1993;43(12):2727-8.
14于雄偉,薄祿龍,鄧小明.T細(xì)胞免疫球蛋白及黏蛋白域蛋白4在免疫反應(yīng)與疾病中的作用〔J〕.國(guó)際麻醉學(xué)與復(fù)蘇雜志,2014;35(1):79-82.
15Wang P,Tian X,Zhao Q.Comparison of impacts between laparoscopic and open surgery on metabolism and humoral immune function in acute cholecystectomy〔J〕.Chin J General Surg,2014;23(8):1101-5.
R575.6+1
A
1005-9202(2017)23-5898-03;
10.3969/j.issn.1005-9202.2017.23.069
李永貴(1979-),男,主治醫(yī)師,主要從事肝膽胰外科研究。
〔2017-06-10修回〕
(編輯 滕欣航)

