超聲引導下腹橫肌平面阻滯技術對腹部手術后鎮痛的效果
于冰冰 付紅光 李文波 李彬 董鐵立 楊現會
鄭州大學第二附屬醫院麻醉科 鄭州 450014
超聲引導下腹橫肌平面阻滯技術對腹部手術后鎮痛的效果
于冰冰 付紅光 李文波 李彬 董鐵立 楊現會△
鄭州大學第二附屬醫院麻醉科 鄭州 450014
目的觀察超聲引導下腹橫肌平面阻滯技術對腹部手術后鎮痛的效果。方法選擇64例開腹手術患者,按照隨機數字表法分為觀察組和對照組,各32例。觀察組采用腹橫肌平面阻滯(TAPB)+自控靜脈鎮痛(PCIA)鎮痛,對照組行單純PCIA鎮痛。記錄2組患者術后清醒拔管即刻(T0)、2 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)各時間點的Prince-Henry評分及Ramsay鎮靜評分。記錄穿刺相關并發癥及術后各時段鎮痛裝置按壓次數。記錄患者滿意度及不良反應。結果觀察組T0、T1、T2時點Prince-Henry評分明顯小于對照組(P<0.05)。2組患者不同時間點的Ramsay鎮靜評分差異均無統計學意義(P>0.05)。觀察組未發生穿刺相關并發癥,術后6 h內鎮痛泵按壓次數明顯少于對照組(P<0.05),嘔吐發生率明顯低于對照組(P<0.05),鎮痛滿意度高于對照組(P<0.05),差異均有統計學意義。結論超聲引導下腹橫肌平面阻滯技術可降低腹部手術后6 h內Prince-Henry評分,減少術后鎮痛藥物的用量及并發癥,術后鎮痛滿意度高。
術后鎮痛;腹橫肌平面阻滯技術;腹部手術;超聲可視
腹部手術的術后疼痛主要來自前腹壁。阿片類藥物常應用于患者的自控靜脈鎮痛(patient-controlled intravenous analgesia,PCIA)中,但因諸多副作用(如惡心嘔吐、過度鎮靜、抑制呼吸和胃腸道功能)而受到限制。因此,減少阿片類鎮痛藥的應用及用量成為術后快速康復的重要措施之一[1]。區域神經阻滯(外周神經阻滯、椎管內阻滯)常常替代或輔助術后鎮痛,然而長時間硬膜外鎮痛可引起一系列不良反應,如血管擴張、內臟灌注不足、低血壓、運動神經阻滯致活動受限。近年來,腹橫肌平面阻滯(transversus abdominis plane block,TAPB)在腹部手術后鎮痛的應用受到關注。本研究觀察超聲引導下TAPB應用于該類手術后鎮痛的臨床效果。現報告如下。
1 資料與方法
1.1一般資料選擇我院2015-11—2016-12間收治的64例開腹手術患者。納入標準:(1)診斷明確。(2)有手術指征。(3)醫院倫理委員會同意后,患者及其家屬簽署知情同意書。(4)ASAⅠ~Ⅱ級。(5)患者無阿片類藥物過敏及依賴史。(6)無外周神經病變者。排除標準:(1)局麻藥物過敏者。(2)精神及智力障礙者。(3)嚴重心、腦、肺等臟器疾病者。(4)凝血異常者。隨機分為2組,每組32例。觀察組:男14例,女18例;年齡19~65歲,平均28.3歲。體質量48~87 kg,平均64.3 kg。全子宮切除8例,卵巢癌根治術7例,結腸癌根治術9 例,前列腺切除手術8例。對照組:男12例,女20例;年齡19~62歲,平均29.5歲。體質量45~86 kg,平均62.7 kg。全子宮切除9例,卵巢癌根治術8例,結腸癌根治術8例,前列腺切除手術7例。2組患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法
1.2.1 麻醉方法 術前30 min肌注阿托品0.5 mg,依次應用咪達唑侖、舒芬太尼、順苯磺酸阿曲庫銨和丙泊酚靜脈注射麻醉誘導。氣管插管,接麻醉機,維持PETCO2于35~40 mmHg。間斷靜脈推注順苯磺酸阿曲庫銨,靜脈泵注丙泊酚、瑞芬太尼麻醉維持。腦電雙頻指數(BIS)維持在40~60。
1.2.2 鎮痛方法 2組均于手術結束時啟用鎮痛泵,配方:舒芬太尼+0.9%氯化鈉注射液稀釋至100 mL,以舒芬太尼0.05 μg/(kg·h)的速度持續泵注,Bolus 2 mL,鎖定時間20 min。觀察組轉送麻醉復蘇室后,即在超聲引導下行雙側TAPB:采用腋中線入路,長軸平面內超聲引導下將穿刺針刺入一側腹橫肌和腹內斜肌之間的腹橫筋膜上,注入0.4%羅哌卡因20 mL,超聲影像示腹橫筋膜平面無回聲梭形信號為阻滯成功。同樣方法進行對側TABP阻滯。所有TAPB超聲影像分析和操作均由同一資深麻醉科醫生進行。
1.3觀察指標(1)比較2組患者術后清醒拔管即刻(T0)、2 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)各時間點的鎮痛效果和分數。采用Prince-Henry評分法,分為5個等級:咳嗽時無疼痛為0分;咳嗽時有疼痛為1分;平靜呼吸無疼痛,只在深呼吸時疼痛記為2分;平靜狀態,正常呼吸時即有輕微疼痛但可忍受為3分;靜息狀態,正常呼吸時即疼痛劇烈且難以忍受為4分。鎮靜評分采用Ramsay評分:煩躁不安為1分;安靜且合作為2分;嗜睡但能喚醒,并聽從醫生指令,配合體檢為3分;持續睡眠狀態,可喚醒為4分;對呼喊反應遲鈍為5分;深睡狀態呼之不醒記為6分。(2)觀察記錄2組患者24 h自控鎮痛(PCA)按壓次數。(3)觀察并記錄2組患者惡心、嘔吐等不良反應的發生率及術后鎮痛的滿意度。滿意度分為滿意、一般、不滿意。滿意度=(滿意+一般)/總例數×100%。
1.4統計學方法采用SPSS19.0統計學軟件進行數據統計分析。計量資料采用t檢驗;計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1不同時點的Prince-Henry評分、Ramsay鎮靜評分情況觀察組在T0、T1、T2時點的Prince-Henry評分明顯低于對照組,差異有統計學意義(P<0.05),見表1。2組患者不同時點的Ramsay鎮靜評分差異均無統計學意義(P>0.05),見表2。
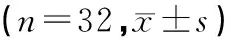
表1 2組患者術后各時點Prince-Henry評分
注:與觀察組比較,*P<0.05
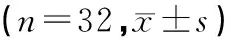
表2 2組患者術后各時點Ramsay評分
2.2術后鎮痛泵的按壓次數及術后嘔吐的發生率情況觀察組患者術后6 h內鎮痛泵的按壓次數明顯少于對照組,術后嘔吐發生率明顯低于對照組,術后鎮痛的滿意度高于對照組,差異均有統計學意義(P<0.05),見表3、表4。

表3 2組患者術后鎮痛泵的按壓次數
注:與觀察組比較,*P<0.05

表4 2組患者術后不良反應及滿意度[n(%)]
注:與觀察組比較,*P<0.05,#P<0.05
3 討論
腹橫肌平面注射局麻藥能阻滯前腹壁的神經,產生良好的腹壁鎮痛效果。2008年Hebbard P[3]首次報道了超聲引導下行TAPB,比“盲探法”提高了穿刺成功率,降低了穿刺風險。超聲引導下TAPB發展到目前有三種阻滯方法:腋中線法、肋緣下法和后路法。腋中線入路則是TAPB的經典入路[4]。本研究中觀察組患者采用腋中線入路進行穿刺過程順利,未發生出血、腹腔內注射及局麻藥中毒等并發癥。
觀察組行超聲引導下腹橫肌平面阻滯后,6 h內鎮痛泵按壓次數明顯少于對照組,Prince-Henry評分也明顯低于對照組。說明TAPB能減少手術造成的皮膚、肌肉及壁層腹膜的傷害性刺激的傳入沖動,而PCIA的阿片類藥物對手術引起的盆腔內組織臟器損傷所造成的鈍痛起到了一定的鎮痛作用。觀察組將2種鎮痛方法聯合應用,使痛覺中樞神經敏化的形成受到阻斷,減少了術后阿片類鎮痛藥物的用量,嘔吐發生率降低,患者術后鎮痛的效果及滿意度較好。考慮到本研究中腹橫肌平面阻滯只注射了0.4%羅哌卡因,而羅哌卡因只有鎮痛作用而無鎮靜作用,故2組患者于術后不同時間點Ramsay評分無顯著差異。研究表明單次TAPB在行阻滯4 h后鎮痛效果開始減退,24 h后阻滯效果完全消失[5],故2組患者的鎮痛效果隨著時間的延長而逐漸相近。但長時間輸注局麻藥的安全用量、濃度以及速度還需要進一步研究。
[1] Kehlet H, Wilmore D W. Evidence-Based Surgical Care and the Evolution of Fast-Track Surgery[J]. Annals of Surgery, 2008,248(248):189-198.
[2] Moore KL,Dalley AF,Agur a MR. Moore Clinically oriented anatomy[ M].7th ed.Philadelphia: Lippincott Williams & Wilkins,2014:193-194.
[3] Hebbard P. Subcostal transversus abdominis plane block under ultrasound guidance.[J]. Anesthesia & Analgesia, 2008,106(2):674-675.
[4] 劉敬臣,秦朝生.腹橫肌平面阻滯在腹部手術術后鎮痛中的應用研究[J].微創醫學,2016,11(1):1-5.
[5] Mcdonnell J G, O′Donnell B D, Farrell T, et al. Transversus Abdominis Plane Block: A Cadaveric and Radiological Evaluation[J]. Regional Anesthesia & Pain Medicine, 2007,32(5):399.
Effectofultrasound-guidedtransversusabdominisplaneblockonefficacyofpostoperativeanalgesiainpatientsundergoingabdominaloperation
YuBingbing,FuHongguang,LiWenbo,LiBin,DongTieli,YangXianhui△.
Departmentofanesthesiology,thesecondaffiliatedhospitalofzhengzhouuniversity,Zhengzhou, 450014,China
ObjectiveTo investigate the effect of ultrasound-guided transversus abdominis plane block on efficacy of postoperative analgesia in patients undergoing abdominal operation.MethodsTotally 64 patients undergoing abdominal operation were randomly divided into observation group and control group. After sugery, transversus abdominis plane block (TAPB) and patient-controlled intravenous analgesia (PCIA) were performed in observation group, control group only
PCIA. The score of Prince-Henry 、Ramsay sedation score were evaluated at awake extubation (T0), 2h (T1), 6h(T2), 12h(T3), 24h(T4)after operation. the complication of transversus abdominis plane puncture, the number of press analgesia device each time were recorded. The patient satisfaction and the adverse reactions were also recorded.ResultsThe Prince-Henry score of T0, T1and T2in the observation group was significantly lower than that in the control group (P<0.05). There was no significant difference between the two groups in the Ramsay sedation score at different time points. The observation group had no complications related to puncture; observation group 6h postoperative analgesia pressing times were significantly less than that of the control group (P<0.05); the incidence of vomiting was significantly lower than that of the control group (P<0.05); postoperative analgesia satisfaction is higher than that of the control group (P<0.05).ConclusionUltrasound-guided transversus abdominis plane block technique can reduce the Prince-Henry score within Postoperative 6h, reduce the amount of pain medication and side effects of postoperative analgesia, and improve the postoperative satisfaction.
Postoperative analgesia;Transversus abdominis plane block; Abdominal operation; Brachial plexus block; Ultrasound visualization
河南省教育廳科技攻關項目,項目編號:152102310042
△通訊作者:楊現會,Email:1058575639@qq.com
R614.2
B
1077-8991(2017)06-0009-03
(收稿 2017-04-22)

