不同時機連續性腎臟替代治療對膿毒癥患者的影響
李少華 鄭 晨 尹大樂 王劍鋒 秦學祥
云南博亞醫院,云南昆明 650028
不同時機連續性腎臟替代治療對膿毒癥患者的影響
李少華 鄭 晨 尹大樂 王劍鋒 秦學祥
云南博亞醫院,云南昆明 650028
目的觀察不同時機連續性腎臟替代治療(CRRT)對膿毒癥患者的影響。方法選取本院2013年11月~2016年11月收治的膿毒癥患者84例作為研究對象,將其隨機分為早期組與對照組兩組。兩組患者基礎治療方法一致。早期組于發病2d內行連續性腎臟替代治療,對照組于患者發病2d后給予連續性腎臟替代治療。結果治療后,早期組患者IL-10(74.98±6.39)ng/L、HLA-DR(67.81±4.59)%、尿量恢復時間(3.23±0.45)d、肌酐恢復時間(5.15±1.20)d、機械通氣時間(8.45±1.66)d、住 ICU 時間(10.82±2.17)d、7d尿量恢復率42.86%、7d肌酐恢復率47.62%、3m內死亡率35.71%、并發癥發生率4.76%,與對照組比較差異有統計學意義(P<0.05)。結論膿毒癥患者應于發病2d內積極入院接受連續性腎臟替代治療,以降低死亡率,確保各項指標能夠快速恢復。
連續性腎臟替代治療;膿毒癥;機械通氣;腸外營養支持
膿毒癥指由感染引起的全身炎癥綜合征,患者臨床癥狀以發熱、血糖升高、尿量減少等為主,如未及時治療,易引發臟器損傷,危及患者的生命。膿毒癥常規治療方法以胃腸減壓、機械通氣及營養支持等為主。有研究指出,給予連續性腎臟替代治療,效果更佳。但根據治療時機的不同,臨床療效同樣存在一定的差異。本研究選取本院2013年11月~2016年11月收治的膿毒癥患者,隨機選取84例作為研究對象,觀察了不同時機連續性腎臟替代治療對患者的影響。
1 資料與方法
1.1 一般資料
于本院2013年11月~2016年11月收治的膿毒癥患者中,隨機選取84例作為研究對象。每組42例,將其隨機分為早期組與對照組兩組。早期組男21例,女21例,年齡25~64歲,平均(43.26±2.59)歲;病程 1~ 5d,平均(3.26±1.58)d。對照組男22例,女20例,年齡28~60歲,平均(43.32±2.60)歲;病程1.5~4d,平均(3.30±1.41)d。兩組患者性別、年齡、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
表2 兩組患者恢復時間比較( ± s)
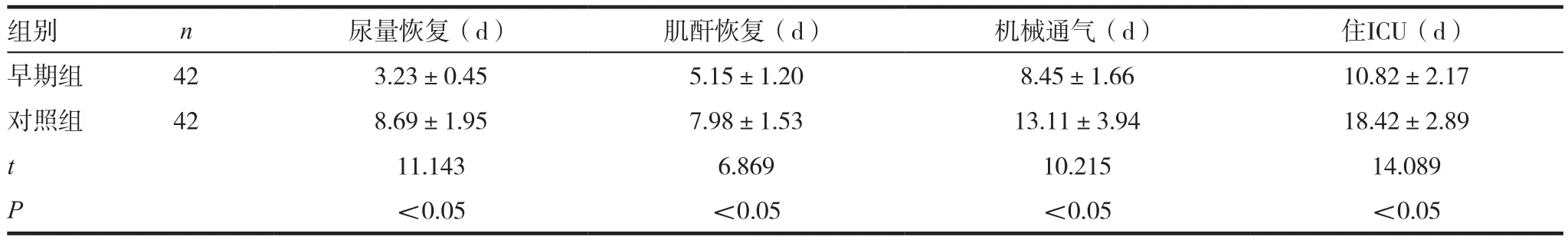
表2 兩組患者恢復時間比較( ± s)
組別 n 尿量恢復(d) 肌酐恢復(d) 機械通氣(d) 住ICU(d)早期組 42 3.23±0.45 5.15±1.20 8.45±1.66 10.82±2.17對照組 42 8.69±1.95 7.98±1.53 13.11±3.94 18.42±2.89 t 11.143 6.869 10.215 14.089 P<0.05 <0.05 <0.05 <0.05
1.2 納入標準
(1)患者均符合膿毒癥的診斷標準。(2)患者無其他系統重大疾病。(3)知情同意。(4)隨機分組均已經倫理委員會討論通過。
1.3 方法
1.3.1 基礎治療 兩組患者基礎治療方法一致,包括抗感染、胃腸減壓、營養支持等。呼吸衰竭者給予機械通氣治療。合并腹腔感染者,給予腸外及腸內營養支持。
1.3.2 連續性腎臟替代治療方法 早期組于發病2d內行連續性腎臟替代治療:(1)于右側頸內靜脈建立血管通路。(2)準備血濾器,實施高容量血濾處理。(3)血流量控制在150~200mL/min,超濾率3000~4000mL。(4)血濾器每日更換1次,置換液視患者病情而調整。視患者出血及凝血情況,調整低分子肝素鈉劑量。對照組于患者發病2d后給予連續性腎臟替代治療,治療方法與早期組一致。
1.4 觀察指標
(1)觀察兩組患者治療前后各指標的變化情況,包括IL-10、HLA-DR共2項指標。(2)觀察兩組患者的恢復時間,包括尿量恢復時間、肌酐恢復時間、機械通氣時間及ICU住院時間共4項指標。(3)觀察兩組患者的治療效果,包括尿量恢復率(7d)、肌酐恢復率(7d)、死亡率(隨訪觀察患者 3m內死亡率)共3項指標。(4)觀察兩組患者并發癥的發生情況,包括休克、急性肺損傷、代謝性酸中毒及彌漫性血管內凝血(DIC)4項指標。
1.5 指標檢測方法
組織患者于治療前1d清晨及治療后抽取肘靜脈血2mL,離心取血清。將標本置入-80℃環境下保存。采用雙抗體夾心酶聯免疫吸附法檢測IL-10指標。采用一管送流式細胞檢測HLA-DR水平。
1.6 統計學處理
采用統計學軟件SPSS20.0版對數據進行統計分析,計量資料采用()表示,采用t檢驗,計數資料采用百分數(%)表示,采用χ2檢驗。檢驗水準為α=0.05,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后各指標的變化情況比較
兩組患者治療前后各指標的變化情況比較,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者治療前后各指標的變化情況比較( ± s)
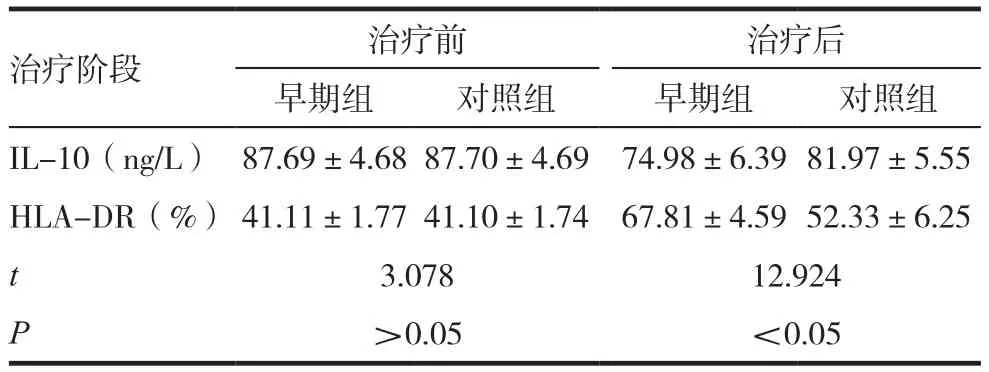
表1 兩組患者治療前后各指標的變化情況比較( ± s)
治療階段 治療前 治療后早期組 對照組 早期組 對照組IL-10(ng/L) 87.69±4.68 87.70±4.69 74.98±6.39 81.97±5.55 HLA-DR(%) 41.11±1.77 41.10±1.74 67.81±4.59 52.33±6.25 t 3.078 12.924 P>0.05 <0.05
2.2 兩組患者恢復時間比較
治療后,兩組患者恢復時間比較,差異有統計學意義(P<0.05)。見表2。
2.3 兩組患者治療效果比較
兩組患者治療效果比較,差異有統計學意義(P<0.05)。見表3。
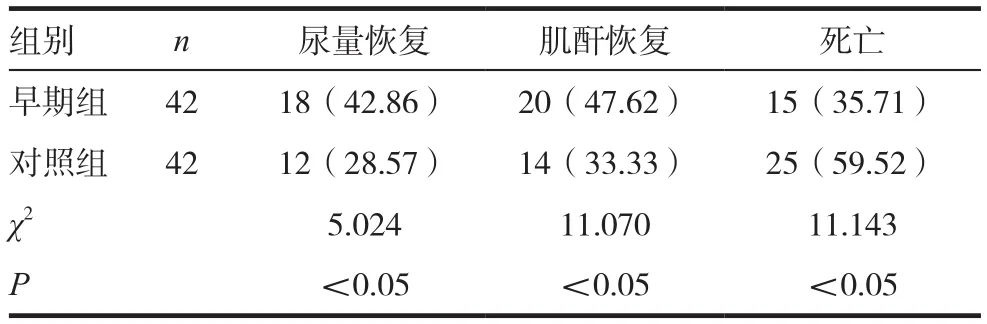
表3 兩組患者治療效果比較[n(%)]
2.4 兩組患者并發癥的發生情況比較
早期組患者并發癥發生率4.76%;對照組患者并發癥發生率23.81%。兩組數據差異有統計學意義(P<0.05)。見表4。
3 討論
膿毒癥多由感染所引發,病因以肺炎、膽管炎及泌尿系統感染等為主。有研究指出[1],合并嚴重多發傷,或術后患者,膿毒癥發病率更高。膿毒癥的發病機制如下:(1)炎癥介質:膿毒癥患者常伴隨機體單核巨噬細胞激活現象,與健康人群相比,機體炎性指標顯著升高。IL-10及HLA-DR等因子指標的變化,是膿毒癥的主要特點。(2)免疫功能紊亂:膿毒癥患者常伴隨免疫功能紊亂,多以T細胞功能失調及免疫麻痹為主要表現。(3)凝血功能紊亂:內毒素與TNF-α可誘發巨噬細胞釋放組織因子,激活外源性凝血途徑,引發彌漫性血管內凝血。膿毒癥患者實驗室檢查可見外周白細胞總數增高現象。隨病程的延長,患者DIC等并發癥的發生率逐漸提升,血小板計數隨之減少。血液及骨髓培養,為膿毒癥的主要診斷途徑。患者入院時,如病情允許,應立即抽取靜脈血,通過病原學檢查明確病原菌,以提高抗感染藥物應用的有效率。抗感染、胃腸減壓、營養支持等,為疾病的基礎治療手段,對患者疾病的康復,具有積極意義。但單獨采用上述方法治療,效果欠佳。

表4 兩組患者并發癥的發生情況比較[n(%)]
連續性腎臟替代治療[2](CRRT)又稱連續性血液凈化,包括連續性動靜脈血液濾過及連續性動靜脈血液透析等模式。連續性腎臟替代治療的原理以腎小球的濾過原理為主,將其應用到膿毒癥的治療中,可通過對流及彌散等途徑,清除溶質,達到維持內環境穩定的目的。濾過器為連續性腎臟替代治療中的常用儀器,具有通透性強的優勢。血漿流經濾過器后,溶質可經對流被清除。部分直徑較濾過膜孔小的物質,可通過膜孔,再次循環至體內。連續性腎臟替代治療方法用于治療膿毒癥,優勢如下:(1)患者需24h/d連續接受治療,溶質清除率高,治療效果好。(2)血漿經對流及吸附機制的作用,其中的炎性指標可被有效調整,對患者機體抵抗能力的提升,及感染的控制,具有積極意義。(3)視患者病情,給予其腸內或腸外營養支持,能夠有效滿足機體對營養的需求,提高治療的安全性。
有學者指出[3],根據連續性腎臟替代治療時機的不同功能,治療效果同樣不同。本組84例患者中,42例患者治療時機為發病后2d,視為早期。其余42例治療時機均為發病2d后,視為晚期。本文研究發現,早期治療后,患者IL-10(74.98±6.39)ng/L、HLA-DR(67.81±4.59)%。晚期治療后,IL-10(81.97±5.55)ng/L、HLA-DR(52.33±6.25)%。IL-10為炎性因子的一種,感染患者,常伴隨IL-10指標數值增加的癥狀。該指標數值降低,表明感染已得到了良好的控制,提示治療取得了良好的效果。HLA-DR為白細胞DR抗原,主要用于外周血B淋巴系統及單核細胞計數。該指標數值的提升,代表患者免疫力顯著增強,表明治療效果較好。對比可見,與晚期治療相比,于發病后2d內接受早期連續性腎臟替代治療,對患者各項指標的恢復,具有積極意義。膿毒癥患者臨床癥狀多表現為感染、代謝變化、組織灌注變化及器官功能障礙等[4]。感染以發熱為主要表現。代謝變化多表現為血糖增高。尿量減少及肌酐升高,分別為膿毒癥在患者組織灌注及器官功能方面的表現。通過對兩組患者治療時間的對比發現:發病后2d內接受治療,患者尿量恢復時間(3.23±0.45)d、肌酐恢復時間(5.15±1.20)d、機 械 通 氣 時 間(8.45±1.66)d、住 ICU 時 間(10.82±2.17)d。發病2d后接受治療,患者尿量恢復時間(8.69±1.95)d、肌酐恢復時間(7.98±1.53)d、機 械 通 氣 時 間(13.11±3.94)d、住 ICU 時 間(18.42±2.89)d。尿量及肌酐的恢復時間短,代表治療方法起效更快。部分合并呼吸衰竭的患者,需給予機械通氣輔助呼吸。機械通氣時間短、住ICU時間短,代表患者呼吸等各項功能恢復所需的時間短,治療效果較好。臨床研究表明[5],嚴重膿毒癥患者90d死亡率高達64.2%。本組接受早期連續性腎臟替代治療的患者,7d尿量恢復率42.86%、7d肌酐恢復率47.62%、3m內死亡率35.71%。接受晚期連續性腎臟替代治療的患者,7d尿量恢復率28.57%、7d肌酐恢復率33.33%、3m內死亡率59.52%。兩者對比可以發現,接受早期治療的患者,尿量及肌酐恢復率更高、死亡率更低,優勢顯著(P<0.05)。
休克、急性肺損傷、代謝性酸中毒及DIC為膿毒癥常見的并發癥。急性肺損傷多由早期通氣-灌注失調,至PaO2下降、血管通透性提高所導致。于發病后2d內盡快接受治療,能夠為治療爭取時間,對急性肺損傷并發癥發生率的降低,具有積極意義[6]。膿毒癥患者DIC多見于手指部位,由血源性細菌感染皮下軟組織所導致。患者臨床癥狀以紫癜等為主,嚴重可誘發中毒性休克,甚至危及患者生命。代謝性酸中毒,由細胞外液H+增加,或HCO3丟失所導致,在膿毒癥患者治療期間,該并發癥同樣較為常見。膿毒性休克又稱感染性休克,嚴重可誘發多器官衰竭,是導致膿毒癥患者死亡的主要原因。應視患者的血壓、心率、尿量及血紅蛋白等指標的恢復情況,判定治療效果。當收縮壓>90mm Hg、心率減緩、尿量> 0.5mL/(kg·h)、血紅蛋白≥7g/L時,代表休克得到了良好的控制。
本文研究提示,接受早期治療的患者,并發癥發生率4.76%。接受晚期治療的患者,并發癥發生率23.81%。兩組對比提示,早期治療者,并發癥的發生率更低。表明,發病后早期接受連續性腎臟替代治療,可有效降低上述并發癥的發生率,對患者死亡率的降低,具有重要價值。
為提高治療的安全性,臨床可采用以下方法對并發癥加以預防:(1)處理感染:患者入院后,積極尋找原發病灶,通過引流等方法,將病灶清除,以達到控制感染的目的。(2)合理選擇抗菌藥物:視藥敏試驗結果,確定病原菌種類,合理選擇抗生素抗菌。視患者炎癥情況、合并癥及感染情況等選取抗生素,降低用藥的不良反應。革蘭陽性菌感染者,可視患者的病情,選擇頭孢唑林或去甲萬古霉素等治療。革蘭陰性菌感染者,可給予頭孢曲松、環丙沙星及頭孢他啶等治療,以提高治療的針對性及有效率。(3)治療期間,需定時幫助患者翻身,以避免引發肺炎及壓瘡,降低下肢深靜脈血栓的發生率。煩躁不安者,可視其病情,給予鎮痛類藥物治療。(4)應將化膿病灶的處理作為治療的主要途徑,尋找原發病灶,給予對癥治療,以提高治療有效率。如有必要,可在短期內給予患者大量腎上腺皮質激素緩解毒性癥狀。需視患者的病情聯合用藥,以免加重不良反應。
綜上所述,膿毒癥患者應于發病2d內積極入院接受連續性腎臟替代治療,以降低死亡率,確保各項指標能夠快速恢復。
[1] 姜春霞.連續性腎臟替代治療對膿毒癥急性腎損傷患者炎性因子和心血管事件的影響[J].河南醫學研究,2017,26(3):478-479.
[2] 彭巖,梁智雄.連續性腎臟替代治療聯合血必凈對膿毒癥合并感染性急性腎損傷患者免疫功能的影響[J].解放軍預防醫學雜志,2016,34(S2):309.
[3] 徐建國,金獻冠,李鈺.尿腎損傷分子1和中性粒細胞明膠酶相關脂質運載蛋白對膿毒癥合并急性腎損傷患者早期連續性腎臟替代治療的預測價值[J].中華危重癥醫學雜志(電子版),2016,9(4):250-255.
[4] 陳玉紅,鄭明.不同連續性腎臟替代治療模式及其劑量對膿毒癥合并急性腎損傷患者溶質清除效果的研究 [J].中國全科醫學,2016,19(18):2145-2150.
[5] 包新月.不同劑量連續性腎臟替代治療對膿毒癥合并急性腎損傷患者免疫功能的影響研究[J].中國中西醫結合腎病雜志,2015,16(12):1093-1095.
[6] 鄧林.連續心排血量容量監測調整連續性腎臟替代治療膿毒癥并急性呼吸窘迫綜合征患者超濾率的作用觀察 [J].內科急危重癥雜志,2015,21(5):344-347.
[7] 霍銳,戴敏,樊藝,等 .miRNA-29a和 miRNA-10a-5p 對膿毒癥所致急性腎損傷患者28d死亡率的預測價值[J].南方醫科大學學報,2017,37(5):646-651.
[8] 董天皞.膿毒癥特異性治療藥物的研究進展[J].現代藥物與臨床,2017,32(03):540-547.
[9] 齊洪娜,張建軍.心型脂肪酸結合蛋白和N-末端腦鈉肽前體在膿毒癥心肌損傷中的臨床研究[J].中國全科醫學,2017,20(9):1042-1048.
[10] 李衛陽,程濤.血乳酸、降鈣素原以及N末端腦鈉肽前體聯合檢測對膿毒癥及感染性休克預后評估的臨床價值[J].中華醫院感染學雜志,2017,27(3):543-545,553.
[11] 譚德敏,譚孟源.膿毒癥患者血清降鈣素原的表達及其對預后的影響研究[J].中國全科醫學,2017,20(5):520-525.
[12] 董科奇,鄧杰,潘景業.急性胃腸損傷分級聯合序貫器官衰竭評估對嚴重膿毒癥預后評估的價值[J].中國全科醫學,2017,20(5):526-532.
[13] 劉姿,張文平,荊珊珊.人膿毒癥相關miRNAs最新研究進展[J].中華醫院感染學雜志,2017,27(1):228-230.
[14] 奚希相,李文放.膿毒癥急性腎損傷早期預警指標的研究進展 [J].中國醫藥導報,2017,14(1):44-47.
[15] 高敏,孫宇.ICU創傷后感染患者并發膿毒癥的危險因素分析[J].第三軍醫大學學報,2017,39(4):367-372.
[16] 王平,吳惠玲.水通道蛋白亞型3在膿毒癥肺血管通透性中的作用及SS-31對其的影響[J].第三軍醫大學學報,2017,39(2):111-115.
Effect of continuous renal replacement therapy at different time on sepsis patients
LI Shaohua ZHEGN Chen YIN Dale WANG Jianfeng QIN Xuexiang
Yunnan Boya Hospital,Kunming 650028,China
ObjectiveTo observe the effect of continuous renal replacement therapy (CRRT) on sepsis patients.Methods84 patients with sepsis admitted in our hospital from November 2013 to November 2016 were selected as the sample,and they were randomly divided into 2 groups:the early group and the control group.Two groups of patients with basic treatment method is consistent.The early group was
continuous renal replacement therapy at the onset of 2D,and the control group was received continuous renal replacement therapy after the onset of 2D.ResultsAfter treatment,compared with the control group,IL-10 (74.98+6.39)ng/L,HLA-DR (67.81+4.59)%,the recovery time of urine volume (3.23+0.45)d,creatinine recovery time (5.15+1.20)d,mechanical ventilation time (8.45+1.66)d,ICU(10.82+2.17)d,7d the urine recovery rate(42.86%) 7d creatinine recovery rate(47.62%),3M mortality(35.71%),the incidence of complications(4.76%) of patients with early group has significant advantage(P<0.05).ConclusionPatients with sepsis should be admitted to the hospital within 2D of the disease and receive continuous renal replacement therapy to reduce mortality and ensure rapid recovery of the indicators.
Renal replacement therapy;Sepsis;Mechanical ventilation;Parenteral nutrition support
R459.7
A
2095-0616(2017)23-240-04
2017-09-21)

