導樂陪伴分娩配合鎮痛儀對初產婦心理狀態及產后乳液分泌的影響
李琴琴
(河北北方學院附屬第一醫院產科,河北 張家口 075000)
導樂陪伴分娩配合鎮痛儀對初產婦心理狀態及產后乳液分泌的影響
李琴琴
(河北北方學院附屬第一醫院產科,河北 張家口 075000)
目的探討導樂陪伴分娩配合鎮痛儀干預對初產婦心理狀態及產后乳液分泌的影響。方法選擇2016年1月至2016年12月在河北北方學院附屬第一醫院待產分娩初產婦130例,按隨機數表法分為對照組與觀察組各65例,兩組均實施導樂陪伴分娩,觀察組還采取鎮痛儀進行分娩干預。觀察兩組產婦分娩疼痛程度、分娩方式以及產后心理狀況、乳液分泌情況。結果觀察組產婦自然分娩率為93.8%,明顯高于對照組的83.1%,差異有統計學意義(P<0.05);觀察組產婦第一產程、第二產程以及總產程時間分別為(395.34±120.53)min、(43.61±12.90)min、(482.77±133.65)min,較對照組的(531.71±141.25)min、(95.17±30.81)min、(731.54±241.30)min顯著縮短,觀察組與對照組產婦分娩疼痛VAS評分分別為(2.58±1.23)分、(5.03±1.12)分,觀察組顯著低于對照組,對照組產婦分娩后SCL-90量表評分中的抑郁癥狀分、焦慮癥分及恐懼分較分娩前顯著升高,且明顯高于同期觀察組,差異均有顯著統計學意義(P<0.01)。結論對初產婦在實施導樂陪伴分娩基礎上使用鎮痛儀,可減輕分娩疼痛,促進產婦自然分娩,有效改善產婦產后抑郁與焦慮情緒,縮短泌乳時間,且不影響乳液分泌量。
初產婦;導樂陪伴分娩;鎮痛儀;心理狀態;乳液分泌
目前,導樂陪伴分娩已經成為全球共同倡導的一種人性化分娩方式,其是在產婦整個分娩過程中,由一位和藹可親且精通分娩知識、有分娩經驗的女性一對一地陪伴在身旁,給予產婦情感、生理以及心理方面的支持,促進產婦順利進行分娩[1]。有統計數據顯示,實施導樂陪伴分娩的產婦,她們的總產程用時較未導樂陪伴分娩產婦要縮短2~3 h[2]。此外,導樂陪伴分娩還可以降低產鉗助產率以及剖宮產率,減少產后出血量等。近年來,導樂陪伴分娩逐漸在我國臨床開展運用,但分娩疼痛始終是導致我國臨床剖宮產率居高不下的主要原因。本研究對65例初產婦在導樂陪伴分娩過程中使用鎮痛儀,探討這種聯合干預方案對初產婦心理狀態及產后乳液分泌的影響。
1 資料與方法
1.1 一般資料 選擇2016年1月至2016年12月在河北北方學院附屬第一醫院待產分娩產婦130例為研究對象。納入標準:①具有自然分娩的臨床指征,產婦有自然分娩的愿望;②初產婦,年齡20~35周,頭位,單胎,孕周≥37周;③宮頸評分>8分;④無妊娠期合并癥以及并發癥。產婦及家屬自愿簽署知情同意書。排除標準:①具有剖宮產指征者;②合并重要臟器組織疾病以及精神疾病者;③合并妊娠期并發癥、心肺功能不全以及裝有心臟起搏器者;④頭盆不稱者;⑤皮膚過敏或者對刺激重度過敏者;⑥有溝通障礙或不配合者。本研究得到我院倫理委員會的批準。入組的130例產婦按隨機數表法分為對照組與觀察組各65例。
1.2 方法
1.2.1 導樂陪伴分娩 對照組與觀察組均實施導樂陪伴分娩。產婦在臨產前,分配一名導樂陪伴助產士進行全過程的陪伴。當產婦進入產房以后,導樂助產士親切、和藹地同產婦溝通,理解產婦的緊張、害怕情緒,并給予撫慰,傳授分娩知識與經驗,幫助其建立信心;出現宮縮時,指導產婦采取呼吸法來減輕疼痛,同時適度按摩產婦的腰部,改善平滑肌功能;在宮縮出現減輕以后,為產婦補充能量與水,提高體力;當宮口全開后,指導產婦深吸氣并哈出氣體,正確控制腹部壓力,提高子宮的收縮力,促進胎兒的娩出;當新生兒出生后,第一時間讓產婦接觸,觸動親子關系;讓新生兒吸吮產婦乳頭,促進母乳分泌;指導產婦正確母乳喂養。
1.2.2 鎮痛儀使用 觀察組在上述導樂陪伴分娩基礎之上,在第一、第二產程中采用分娩鎮痛儀(武漢潤澤鴻業醫療科技有限公司生產,型號為RZ-Ⅰ)進行干預。使用方法:產婦在臨產以后,由導樂陪伴助產士向家屬及產婦介紹使用分娩鎮痛儀的目的、原理、注意事項等;當產婦宮口開至3 cm時或者產婦疼痛難以忍受時,指導產婦取坐位,局部皮膚消毒,取臀裂頂點為水平線,以脊柱作為縱向軸,左右各旁開大約一橫指,貼第一組的傳導貼,垂直上移一指,旁開大約二橫指,貼上第二組的傳導貼。打開儀器電源,啟動鎮痛,助產士要密切注意產婦的宮縮、疼痛等情況,根據產婦個體耐受力的不同來調節鎮痛強度,鎮痛儀使用到產婦宮口全開為止。
1.3 觀察指標
1.3.1 心理狀況 兩組產婦在入院待產時以及產后第5天分別采用癥狀自評量表(SCL-90)進行心理評估[3]。該量表共有90個條目,包括9項因子,分別為軀體化(12項)、強迫癥狀(10項)、人際關系(9項)、抑郁癥狀(13項)、焦慮癥狀(10項)、敵對(6項)、恐懼(7項)、偏執(6項)、精神病性(10項)。每個條目以1~5分來評分,“1分”為無癥狀,“5分”為癥狀嚴重。各因子總分越高,表示該因子癥狀越嚴重。
1.3.2 分娩疼痛 對兩組產婦在分娩時采用視覺模擬評分法(VAS)[4]進行疼痛評分,“0端”表示無疼痛,“10端”表示劇烈的無法忍受的疼痛。評分越高,表示產婦分娩疼痛越強烈。
1.3.3 泌乳情況 記錄兩組產婦的泌乳時間、48 h泌乳量情況。乳液分泌充足的標準:乳液分泌量在30 mL以上,能夠滿足嬰兒所需。
1.4 統計學方法 應用統計學軟件SPSS17.0進行數據處理,計量資料以均數±標準差(±s)表示,兩組間比較用t檢驗;計數資料以百分比表示,組間用χ2檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組產婦一般資料的比較 對照組年齡21~35歲,平均(26.5±4.3)歲;孕周37~41周,平均(39.4±1.6)周。觀察組年齡22~34歲,平均(25.3±3.7)歲;孕周37~41周,平均(39.1±1.8)周。兩組產婦在年齡、孕周方面比較,差異無統計學意義(P>0.05),具有可比性,見表1。
表1 兩組產婦一般資料的比較(±s)
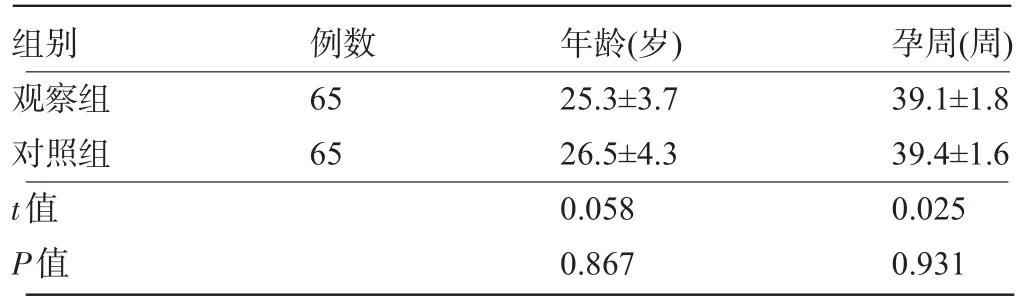
表1 兩組產婦一般資料的比較(±s)
組別觀察組對照組t值P值例數65 65年齡(歲)25.3±3.7 26.5±4.3 0.058 0.867孕周(周)39.1±1.8 39.4±1.6 0.025 0.931
2.2 兩組產婦的分娩方式比較 觀察組產婦自然分娩率明顯高于對照組,差異有統計學意義(P<0.05),見表2。
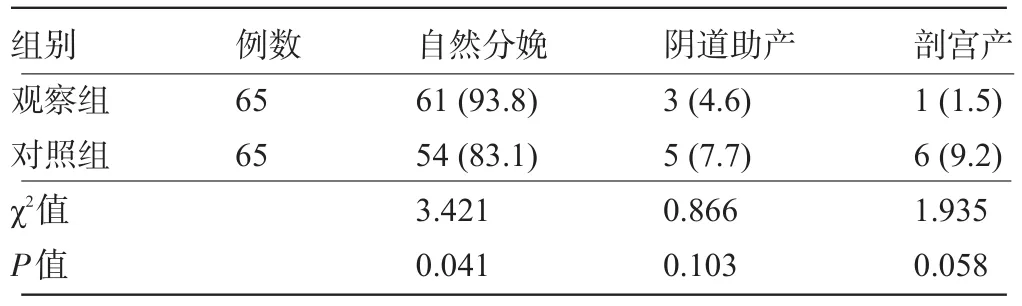
表2 兩組產婦的分娩方式比較[例(%)]
2.3 兩組產婦產程以及分娩疼痛程度比較 觀察組產婦第一產程、第二產程以及總產程均較對照組明顯縮短,差異有顯著統計學意義(P<0.01);觀察組產婦分娩疼痛VAS評分低于對照組,差異有顯著統計學意義(P<0.01),見表3。
表3 兩組自然分娩及陰道助產產婦產程以及分娩疼痛程度比較(±s)

表3 兩組自然分娩及陰道助產產婦產程以及分娩疼痛程度比較(±s)
組別觀察組對照組t值P值例數64 59第一產程(min)395.34±120.53 531.71±141.25 10.952 0.000第二產程(min)43.61±12.90 95.17±30.81 15.650 0.000第三產程(min)7.95±2.12 8.01±2.64 0.013 0.965總產程(min)482.77±133.65 731.54±241.30 11.233 0.000 VAS評分(分)2.58±1.23 5.03±1.12 21.526 0.000
2.4 兩組產婦分娩前后心理狀況變化比較 觀察組產婦分娩后SCL-90量表9項因子分與分娩前比較,差異無統計學意義(P>0.05),對照組產婦分娩后SCL-90量表評分中的抑郁癥狀分、焦慮癥分及恐懼分較分娩前差異有顯著統計學意義(P<0.01),且明顯高于同期觀察組,差異有顯著統計學意義(P<0.01),見表4。
表4 兩組自然分娩及陰道助產產婦分娩前后SCL-90評分比較(分,±s)

表4 兩組自然分娩及陰道助產產婦分娩前后SCL-90評分比較(分,±s)
注:與分娩后對照組比較,t=9.250、10.144、14.368,aP<0.01。
組別觀察組精神病性1.02±0.25 1.01±0.22 0.017>0.05 1.01±0.24 1.06±0.25 0.726>0.05例數64對照組59時間分娩前分娩后t值P值分娩前分娩后t值P值軀體化1.17±0.23 1.16±0.25 0.016>0.05 1.17±0.26 1.19±0.31 0.352>0.05強迫癥狀1.12±0.11 1.13±0.27 0.015>0.05 1.13±0.15 1.20±0.38 0.605>0.05人際關系1.16±0.25 1.20±0.24 0.125>0.05 1.15±0.24 1.21±0.33 0.723>0.05抑郁癥狀1.16±0.21 1.14±0.26a 0.103>0.05 1.14±0.20 1.66±0.43 9.867 0.000焦慮癥狀1.18±0.31 1.14±0.39a 0.127>0.05 1.20±0.36 1.63±0.47 9.963 0.000敵對1.02±0.23 1.03±0.25 0.015>0.05 1.02±0.25 1.10±0.32 0.933>0.05恐懼1.09±0.28 1.04±0.18a 0.867>0.05 1.10±0.30 1.56±0.26 13.021 0.000偏執1.03±0.24 1.04±0.21 0.016>0.05 1.02±0.29 1.03±0.23 0.018>0.05
2.5 兩組產婦產后泌乳時間、48 h泌乳充足率比較 觀察組產婦產后泌乳時間較對照組縮短,差異有顯著統計學意義(P<0.01),兩組48 h泌乳充足比率比較差異無統計學意義(P>0.05),見表5。
表5 兩組自然分娩及陰道助產產婦產后泌乳時間、48 h泌乳充足率比較(±s)
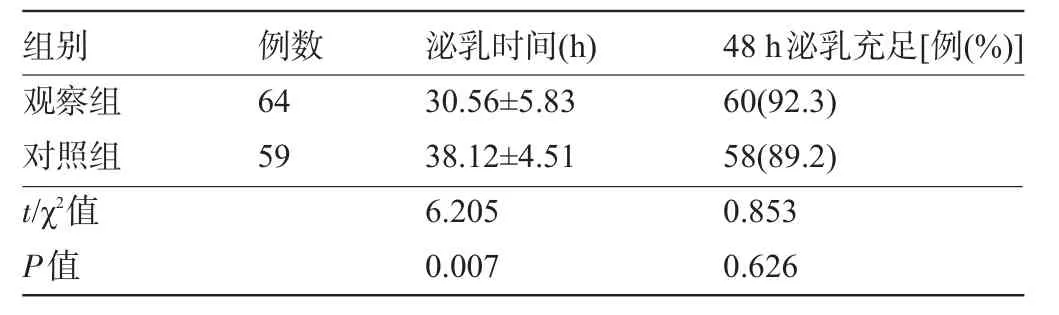
表5 兩組自然分娩及陰道助產產婦產后泌乳時間、48 h泌乳充足率比較(±s)
?
3 討 論
現階段,我國的臨床剖宮分娩率一直居高不下,這已然成為一個“社會公共衛生”難題。導致國內臨床剖宮率高的因素多而復雜,其中的一個主要因素是來自于產婦對疼痛的恐懼感,這種恐懼感可大大降低產婦自然分娩信心與依從性,還會增加情緒上的焦慮與抑郁,從而導致自然分娩失敗[5-6]。因而,減輕產婦分娩時的疼痛感是提高自然分娩成功率的關鍵所在。多年來,硬膜外麻醉鎮痛是國內分娩時鎮痛的主要方式,其臨床效果顯著,但是對母體與胎兒均存有潛在的危害,同時國內麻醉醫師的缺乏也使這項技術無法大范圍地開展。有調查顯示,我國90%以上的產婦都希望分娩時給予鎮痛,然而在分娩時臨床鎮痛率卻在1%以下,遠遠不能滿足產婦的需求[7]。自導樂陪伴分娩提出后,我國產科界也逐漸開展導樂陪伴分娩服務,這種模式可以滿足產婦在分娩時的心理、情感以及身體上的需求,但單純的實施導樂陪伴分娩,僅可以緩解10%的分娩疼痛[8],產婦仍然會出現劇烈的甚至是無法忍受的疼痛。
隨著科學技術的不斷進步,分娩鎮痛儀逐漸發展起來,其是利用低頻刺激人體外周神經以及肌肉組織,促進體內分泌更多的鎮痛物質——阿片肽,以阻礙來自于產婦子宮體以及子宮底中樞神經疼痛的信息傳遞路徑,使疼痛的信息以水平方式擴散,從而讓強烈的痛感迅速降低,達到鎮痛的目的[9]。分娩鎮痛儀可以根據產婦疼痛情況可以調節治療的強度與治療的時間。同時,產婦在使用鎮痛儀的過程中,活動不受限制,不會影響意識,不會抑制機體的運動神經,從而也就不會影響子宮平滑肌、肛提肌以及腹肌的正常功能[10-11],也不會對產婦機體其他功能產生影響,安全無副作用。臨床證實,分娩鎮痛儀的使用可以大大緩解分娩疼痛,逐漸成為產科非藥性物鎮痛的重要手段。
本組研究對初產婦在實施導樂陪伴分娩基礎上,在第一產程與第二產程中使用分娩鎮痛儀,研究結果顯示,觀察組最終自然分娩率較對照組有明顯提高(P<0.05),且觀察組產婦第一、第二以及總產程用時較對照組均有顯著縮短(P<0.01),觀察組產后抑郁、焦慮以及恐懼癥狀分均顯著低于對照組(P<0.01),同時,觀察組產后泌乳時間較對照組明顯提前(P<0.01),兩組48 h乳液分泌充足率比較差異無統計學意義(P>0.05)。結果提示我們,導樂陪伴分娩與鎮痛儀的使用,一方面可以滿足產婦分娩時的情感需求,另一方面可以大大緩解分娩的疼痛,兩者相輔相成,讓產婦有信心、有體力應對分娩,從而促進產婦自然分娩,降低產后抑郁、焦慮情緒的發生,加快泌乳時間。
總之,對初產婦在實施導樂陪伴分娩基礎上使用鎮痛儀,可減輕分娩疼痛,促進產婦自然分娩,有效改善產婦產后抑郁與焦慮情緒,加快泌乳時間,且不影響乳液分泌量,這種綜合干預方案值得臨床借鑒。
[1]謝幸,茍文麗.婦產科學[M].北京:人民衛生出版社,2013:184-186.
[2]楊玉梅.導樂陪伴分娩的研究進展[J].中華現代護理雜志,2013,48(32):4062-4064.
[3]汪向東,王希林,馬弘,等.心理衛生評定量表手冊(增訂版)[M].北京:中國心理衛生雜志社,1999:235-237.
[4]劉延青,崔健君.實用疼痛學[M].北京:人民衛生出版社,2013:45-49.
[5]王新蘭.2009~2011年初產婦社會因素剖宮產原因及影響因素[J].中國婦幼保健,2015,30(4):549-551.
[6]張為遠.促進陰道分娩降低剖宮產率產科面臨的嚴峻挑戰[J].中華婦產科雜志,2014,49(10):725-727.
[7]孫曉秦,王偉,陳和瓊,等.非藥物全產鎮痛與椎管內麻醉鎮痛分娩效果分析[J].中國婦幼健康研究,2015,26(3):525-527.
[8]葉慧君,江延姣,阮芝芳.分娩疼痛程度及其相關因素與分娩結局[J].中華婦產科雜志,2011,46(10):753-757.
[9]鄭玉敏,董勝雯,蘭淑海.導樂儀聯合導樂陪伴對初產婦分娩的影響[J].國際婦產科學雜志,2015,42(5):540-542.
[10]魏東紅,朱信強,王巖巖.導樂儀鎮痛與導樂陪伴在分娩產程中的鎮痛效果及其對母嬰的影響[J].醫學臨床研究,2015,32(9):1792-1794.
[11]鄧瓊,黃利,陳耀雄.樂蓓爾分娩鎮痛儀臨床效果觀察[J].中國婦幼健康研究,2016,27(1):111-113.
R714.3
B
1003—6350(2017)20—3403—03
10.3969/j.issn.1003-6350.2017.20.045
河北省衛計委指令性課題(編號:ZL20140212)
李琴琴。E-mail:990959755@qq.com
2017-02-17)

