女性青春期后痤瘡臨床分型與風險因素相關性研究
賴慧穎 陸凌怡 侯霄梟 胡婷婷 鞠強
200127上海交通大學醫學院附屬仁濟醫院皮膚科
女性青春期后痤瘡臨床分型與風險因素相關性研究
賴慧穎 陸凌怡 侯霄梟 胡婷婷 鞠強
200127上海交通大學醫學院附屬仁濟醫院皮膚科
目的探討女性青春期后痤瘡不同臨床分型與相關風險因素之間的關聯。方法對2016年1-10月期間在我院皮膚科門診就診的25歲以上女性青春期后痤瘡患者,通過問卷的方式調查相關風險因素,由皮膚科醫生進行患者皮損評估、臨床分型分級。采用SPSS21.0軟件進行統計學處理。組間均數比較采用t檢驗,計數資料比較采用卡方檢驗。結果312例女性青春期后痤瘡患者參與調查,其中輕中度痤瘡268例(85.9%),重度44例(14.1%);持續型241例(77.2%),遲發型71例(22.8%);粉刺型102例(32.7%),丘疹型210例(67.3%)。相關風險因素調查發現,121例有季節加重因素,其中夏季加重者最多,有59例占18.9%;飲食加重因素中,辛辣刺激食物131例(42%),甜食93例(29.8%),油炸食物85例(27.2%);196例(62.8%)有經前期加重現象;心理因素加重者161例(51.6%);外源性化學物質接觸加重者136例(43.6%)。丘疹型患者飲食、月經前加重及便秘因素較粉刺型具有更高風險(χ2值分別為4.523、4.068、3.910,均P<0.05);而粉刺型較丘疹型以及遲發型較持續型患者與外源性化學物質接觸如化妝品的使用、暴露于污染的空氣中、職業相關有害物質接觸等更加相關(χ2值分別為6.579、9.057,均P<0.05)。此外,與遲發型相比,經前加重現象在持續型中更為顯著(χ2=4.512,P<0.05)。結論女性青春期后痤瘡發病風險因素復雜,月經前加重現象在丘疹型和持續型青春期后痤瘡中較為明顯,飲食、便秘在丘疹型中具有更高風險,但粉刺型及遲發型還應考慮外源性化學物質接觸情況。在臨床診療女性青春期后痤瘡中應考慮其分型。
尋常痤瘡;女性;青春期后痤瘡;臨床分型;風險因素
青春期后痤瘡指發病年齡在25歲以上的痤瘡,又稱為成人痤瘡[1],國內報道其占痤瘡患者的31%[2]。與發生于青春期的尋常痤瘡相比,青春期后痤瘡好發于女性,病因及臨床表現更加復雜多樣,對常規治療抵抗。目前認為青春期后痤瘡發病因素可能與遺傳、內分泌失調、精神狀況、內在疾病及藥物、化妝品、環境污染等多種內外因素有關。臨床上根據其發病時間分為持續型和遲發型,前者是指從青春期開始發病,持續至25歲以后,后者指25歲以后才開始出現[3]。根據皮損表現又可分為粉刺型和丘疹型[4]。本文采用問卷形式結合醫生對疾病的臨床評估,研究女性青春期后痤瘡臨床分型與相關風險因素的關聯。
對象與方法
一、對象
選自2016年1-10月到我科就診的25歲以上女性青春期后痤瘡患者,不限痤瘡等級。排除條件:長期或近期服用避孕藥及各種激素者等;近1個月內內服或外用藥物治療痤瘡者;妊娠或哺乳期婦女。
二、方法
1.調查問卷:所有病例進行統一的系統問卷調查和皮膚專科檢查,由3名醫師完成,記錄患者一般信息、痤瘡初發時間、持續及加重時間、個人職業史、家族史,記錄患者認為可能加重痤瘡的風險因素(可多選)包括吸煙、使用化妝品、季節、環境污染(霧霾、粉塵、尾氣、甲醛)、飲食習慣(辛辣刺激食物、甜食、油炸食品、牛奶、海鮮、巧克力、酒)、月經、便秘、睡眠不足、心理精神因素(抑郁、焦慮、生氣、壓力),并記錄患者伴發的疾病及其他皮膚病情況。
2.痤瘡分級:采用Pillsbury國際改良法對皮損進行分級[5]。
3.痤瘡分型:根據皮損特點,采用Capitanio等[4]分類法分為丘疹型:以炎癥性丘疹、膿皰及結節或囊腫為主;粉刺型:以面部粉刺為主要表現,可伴有囊腫或少量炎癥性丘疹。根據發病時間,采用Goulden等[3]分類法分為持續型:青春期開始發病,持續到25歲以后;遲發型:25歲以后發病。
4.統計學處理:采用SPSS21.0軟件,計量資料以±s表示,組間均數比較采用t檢驗,計數資料采用卡方檢驗,以P<0.05為差異有統計學意義。
結 果
一、一般資料
收集門診312例女性青春期后痤瘡患者問卷,年齡25~48(27.720±3.632)歲,其中25~29歲249例(79.8%),30~39歲56例(17.9%),≥40歲7例(2.3%)。丘疹型210例(67.3%)與粉刺型102例(32.7%)的年齡分別為(27.838±3.6592)歲和(27.471±3.584)歲,兩組年齡比較,差異無統計學意義(t=0.838,P=0.249);持續型241例(77.2%)和遲發型71例(22.8%)年齡分別為(26.970±2.966)歲和(30.270±4.462)歲,兩組比較,差異有統計學意義(t=7.269,P<0.001)。痤瘡分級:Ⅰ級102例(32.7%),Ⅱ級73例(23.4%),Ⅲ級93例(29.8%),Ⅳ級44例(14.1%)。各年齡組痤瘡嚴重程度構成見表1。
二、發病風險因素分析及不同分型之間風險因素的比較
1.風險因素分析:見表2。312例患者中,認為加重痤瘡的風險因素中,季節因素121例占38.8%,飲食因素206例占66%。痤瘡嚴重程度受月經影響198例占63.5%。熬夜174例占55.8%,便秘80例占25.6%,心理因素161例占51.6%。此外,患者認為痤瘡加重與外源性化學物質接觸有關者者136例占43.6%。
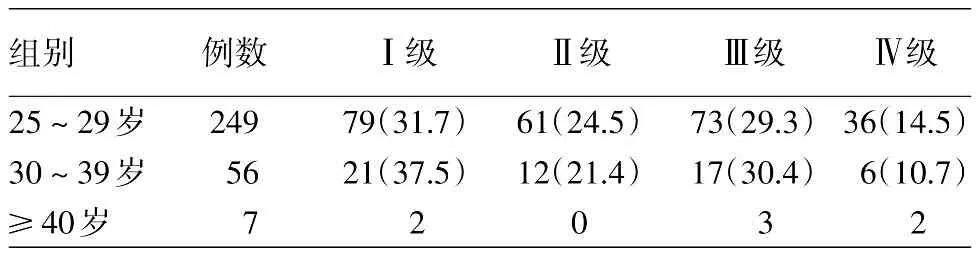
表1 不同年齡組痤瘡312例嚴重程度分級[例(%)]
2.臨床分型與風險因素關聯性分析:丘疹型與粉刺型青春期后痤瘡相比,飲食(χ2=4.523,P=0.033)、經前期加重(χ2=4.068,P=0.044)、便秘(χ2=3.910,P=0.048)因素對丘疹型痤瘡的影響高于粉刺型(均P<0.05);而外源物質接觸對粉刺型痤瘡的影響則高于丘疹型(χ2=6.579,P<0.05),在心理因素(χ2=0.770,P=0.380)、熬夜(χ2=0.264,P=0.607)方面對兩者間的影響無明顯差異(均P>0.05)(表2)。
持續型與遲發型青春期后痤瘡比較,兩者在飲食(χ2=0.287,P=0.592)、心理因素(χ2=0.135,P=0.713)、熬夜(χ2=0.956,P=0.328)、便秘(χ2=0.060,P=0.806)方面差異無統計學意義(均P>0.05),但與外源物質接觸對遲發型的影響高于持續型(χ2=9.057,P< 0.05),使用化妝品加重痤瘡的占32.1%,高于空氣污染、吸煙、接觸化學物質,此外,月經前加重現象在持續型中更為顯著(χ2=4.512,P< 0.05)(表2)。
三、痤瘡家族史及疾病伴發情況
312例患者中,67例(22.3%)的1級親屬具有較嚴重的痤瘡史,39例(13%)伴有脂溢性皮炎,21例(7%)伴有玫瑰痤瘡,8例(2.7%)伴有多囊卵巢綜合征,7例(2.3%)伴有甲狀腺疾病,5例(1.7%)伴有子宮肌瘤,2例(0.7%)診斷為反常性痤瘡,1例(0.3%)伴有垂體微腺瘤。
討 論
本研究顯示,女性青春期后痤瘡以輕中度痤瘡為主要表現,與國外報道相似[6]。隨著年齡增長,痤瘡的嚴重程度有所減輕,25~29歲組以Ⅰ~Ⅲ級痤瘡為主占85.9%,30~39歲組則Ⅰ、Ⅱ級占58.9%。持續型青春期后痤瘡占77.2%,略低于國外報道的80%[7]。此外發現,25~29歲年齡組患者在本調查占79.8%,且嚴重程度較30歲以后重,可能與這一年齡段雄激素及其他激素仍處于較高水平、皮脂腺分泌旺盛有關,大部分是青春期痤瘡的延續表現。
季節與痤瘡加重及緩解是否相關仍存在爭議。最近有報道[8],冬季加重的比例最多,達40.5%,夏季最少為34.1%,并認為夏季和秋季痤瘡緩解是因為紫外線照射誘導免疫抑制,減少朗格漢斯細胞活性以達到減少炎癥的作用[9]。我們的研究結果與之相反,夏季痤瘡加重者最多占18.9%,而冬季加重者最少為8.0%。這可能與不同國家在不同季節的生活方式以及地域條件包括溫差、濕度等因素的差別或者研究對象及痤瘡的不同類型有關。本研究沒有發現總體季節及四個分季節在不同臨床類型上存在統計學差異,但不排除不同類型青春期后痤瘡在不同的條件下存在差異性,這需要今后大樣本的臨床調查。
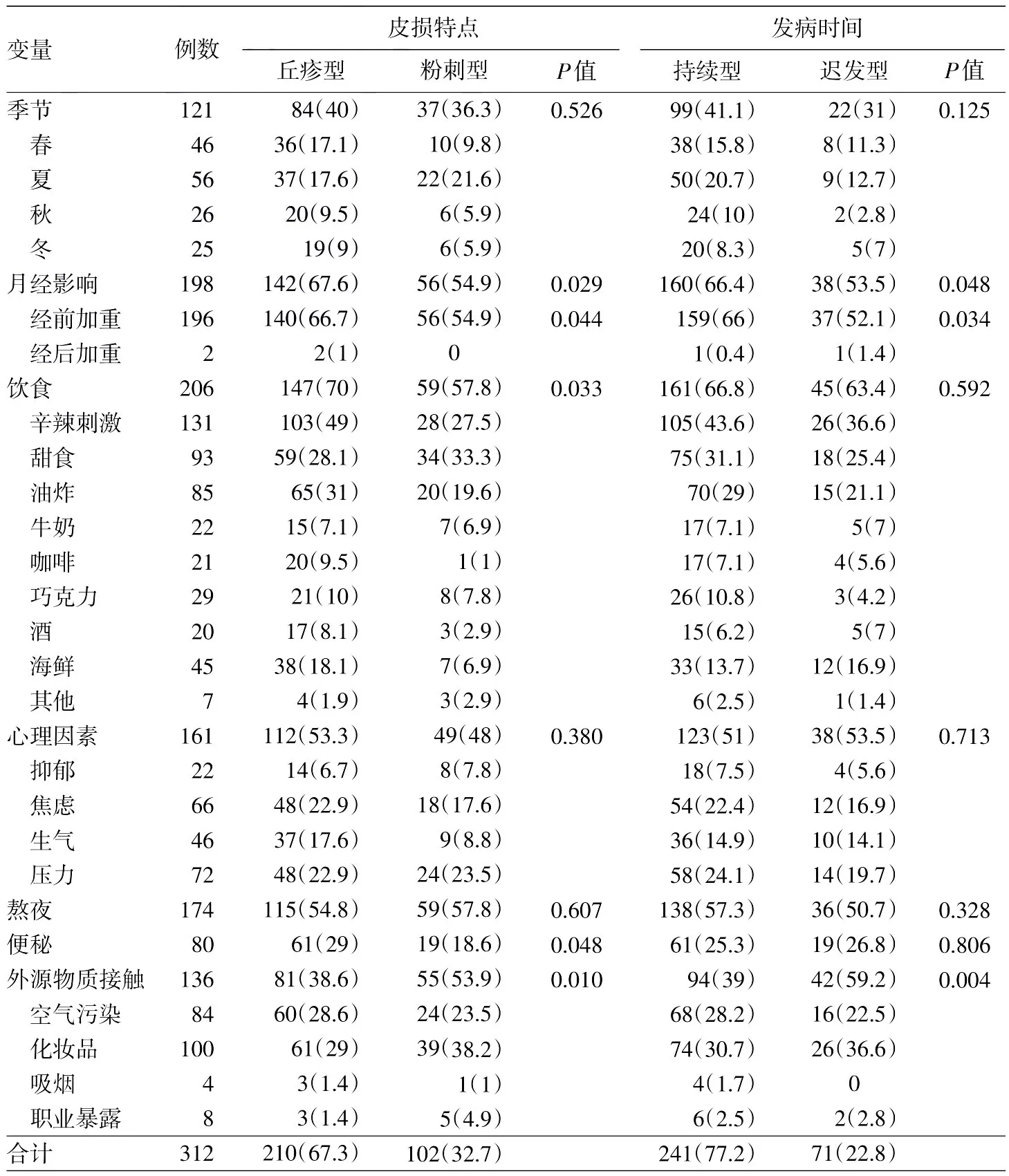
表2 312例痤瘡臨床分型與相關風險因素關聯性分析[例(%)]
飲食與痤瘡的關系密切,高糖、含ω6脂肪酸比例高的高脂飲食以及脫脂牛奶的攝入會加重痤瘡病情。機制上可能與胰島素樣生長因子1(IGF-1)升高或通過其他途徑間接刺激雄激素分泌有關[10]。曹萍[11]研究69例女性青春期痤瘡患者,其中65.2%訴辛辣飲食會使痤瘡加重。本調查中66%患者訴飲食會加重痤瘡,前3位分別是辛辣刺激(42%)、甜食(29.8%)、油炸食品(27.2%),而牛奶僅占7.1%。這樣的差異,可能與我國年輕人中口味偏辣以及牛奶消費量低于西方國家的飲食習慣有關,但辛辣刺激物食物是否誘發和加重痤瘡尚存在爭議性。由于樣本量的限制,我們沒有對具體飲食種類與臨床分型之間進行統計學分析。
皮膚疾病被認為是內在系統疾病的外在表現,青春期后痤瘡亦是如此,內源性因素包括內分泌因素、熬夜、性激素改變、便秘、心理精神因素等[12-13]。國外研究發現,丘疹型青春期后痤瘡常與月經及高雄激素水平有關[14],國內研究也顯示[11,15],較高比例的女性青春期后痤瘡患者具有月經前痤瘡加重現象,我們的結果與這些報道相似。另外,某些內分泌疾病以及代謝相關綜合征可直接或間接引起雄激素水平升高而誘發痤瘡[16-17]。本研究發現,5.1%的患者合并內分泌系統疾病,包括多囊卵巢綜合征、甲狀腺疾病等。相較于粉刺型,丘疹型在月經前加重現象及受熬夜、便秘、飲食的影響更為顯著,或許間接證實了丘疹型可能與內在風險因素更加密切。51.6%的患者訴伴有壓力、焦慮、抑郁等精神因素影響時可引發痤瘡或使痤瘡加重,與先前國內相關研究[11]相比明顯上升,可能與新時代快速的生活節奏,使成年人面對家庭、工作等的壓力不斷上升有關。也有研究認為,下丘腦-CRH(促腎上腺皮質激素釋放激素)-皮膚軸可能是精神因素加重痤瘡的機制[18]。
外源性因素(包括吸煙、使用化妝品、暴露于空氣污染、職業相關有害物質等)在痤瘡中的作用長期受到忽視。國外則有研究顯示,女性粉刺型痤瘡的發生主要與吸煙相關[4],國內有小樣本研究認為外界因素與青春期后痤瘡無關[15],但這可能與國內研究沒有對皮損進行臨床分型有關。我們的結果發現,與丘疹型及持續型相比,粉刺型和遲發型痤瘡與外源性因素接觸史具有更大的相關性,尤其是外用化妝品占主要地位,其次為空氣污染,吸煙因素排序靠后的原因可能是因為中國女性吸煙率較西方國家低。此外,空氣污染在我國城市中較為嚴重,大氣污染物PM2.5中的主要成分二噁英及多環芳香烴類化合物等可以誘導痤瘡[19-20],但空氣污染與痤瘡相關性仍需要更多的臨床研究加以證實。
總之,女性青春期后痤瘡發病因素復雜。本研究發現,不同臨床類型的青春期后痤瘡與多種內外風險因素之間存在著明顯的差異性,臨床上對患者進行必要的臨床分型,仔細詢問病史,完善必要的檢查等對女性青春期后痤瘡的正確防治極為重要。對分型與相關風險因素更加詳細地分析,如飲食種類、化學物質種類及四季之間的關系,未來需要更大樣本的臨床調查加以證實。
[1]Collier CN,Harper JC,Cafardi JA,et al.The prevalence of acne in adults 20 years and older[J].J Am Acad Dermatol,2008,58(1):56-59.DOI:10.1016/j.jaad.2007.06.045.
[2]Shen Y,Wang T,Zhou C,et al.Prevalence of acne vulgaris in Chinese adolescents and adults:a community-based study of 17,345 subjects in six cities[J].Acta Derm Venereol,2012,92(1):40-44.DOI:10.2340/00015555-1164.
[3]Goulden V,Clark SM,Cunliffe WJ.Post-adolescent acne:a review of clinical features[J].Br J Dermatol,1997,136(1):66-70.
[4]Capitanio B,Sinagra JL,Bordignon V,et al.Underestimated clinical features of postadolescent acne[J].J Am Acad Dermatol,2010,63(5):782-788.DOI:10.1016/j.jaad.2009.11.021.
[5]Witkowski JA,Parish LC.The assessment of acne:an evaluation of grading and lesion counting in the measurement of acne[J].Clin Dermatol,2004,22(5):394-397.DOI:10.1016/j.clindermatol.2004.03.008.
[6]Choi CW,Lee DH,Kim HS,et al.The clinical features of late onset acne compared with early onset acne in women[J].J Eur Acad Dermatol Venereol,2011,25(4):454-461.DOI:10.1111/j.1468-3083.2010.03813.x.
[7]Holzmann R,Shakery K.Postadolescent acne in females[J].Skin Pharmacol Physiol,2014,27 Suppl 1:3-8.DOI:10.1159/000354887.
[8]Pascoe VL,Kimball AB.Seasonal variation of acne and psoriasis:a 3-year study using the physician global assessment severity scale[J].J Am Acad Dermatol,2015,73(3):523-525.DOI:10.1016/j.jaad.2015.06.001.
[9]Webster GF.Light and laser therapy for acne:sham or science?facts and controversies[J].Clin Dermatol,2010,28(1):31-33.DOI:10.1016/j.clindermatol.2009.04.002.
[10]Melnik BC.Linking diet to acne metabolomics,inflammation,and comedogenesis:an update[J].Clin Cosmet Investig Dermatol,2015,8:371-388.DOI:10.2147/CCID.S69135.
[11]曹萍.69例女性青春期后痤瘡臨床分析[J].中國麻風皮膚病雜 志,2005,21(2):160-161.DOI:10.3969/j.issn.1009-1157.2005.02.063.
[12]胡婷婷,余茜,鞠強.青春期后痤瘡研究進展[J].中國麻風皮膚病雜志,2013,29(11):718-720.
[13]Jansen T,Jan?en OE,Plewig G.Acne tarda.Acne in adults[J].Hautarzt,2013,64(4):241-251.DOI:10.1007/s00105-012-2458-0.
[14]Williams C,Layton AM.Persistent acne in women:implications for the patient and for therapy[J].Am J Clin Dermatol,2006,7(5):281-290.
[15]王愛民.98例青春期后痤瘡臨床分析[J].臨床皮膚科雜志,2001,30(6):366-367.DOI:10.3969/j.issn.1000-4963.2001.06.011.
[16]Lolis MS,Bowe WP,Shalita AR.Acne and systemic disease[J].Med Clin North Am,2009,93(6):1161-1181.DOI:10.1016/j.mcna.2009.08.008.
[17]Karrer-Voegeli S,Rey F,Reymond MJ,et al.Androgen dependence of hirsutism,acne,and alopecia in women:retrospective analysis of 228 patients investigated for hyperandrogenism[J].Medicine(Baltimore),2009,88(1):32-45.DOI:10.1097/md.0b013e3181946a2c.
[18]Ganceviciene R,Graziene V,Fimmel S,et al.Involvement of the corticotropin-releasing hormone system in the pathogenesis of acne vulgaris[J].Br J Dermatol,2009,160(2):345-352.DOI:10.1111/j.1365-2133.2008.08959.x.
[19]Ju Q,Fimmel S,Hinz N,et al.2,3,7,8-Tetrachlorodibenzo-pdioxin alters sebaceous gland cell differentiation in vitro[J].Exp Dermatol,2011,20(4):320-325.DOI:10.1111/j.1600-0625.2010.01204.x.
[20]Hu T,Pan Z,Yu Q,et al.Benzo(a)pyrene induces interleukin(Il)-6 production and reduces lipid synthesis in human SZ95 sebocytes via the aryl hydrocarbon receptor signaling pathway[J].Enviro Toxicol Pharmacol,2016,43:54-60.DOI:10.1016/j.etap.2016.02.011.
Relationship between clinical types and related risk factors in female patients with post-adolescent acne
Lai Huiying,Lu Lingyi,Hou Xiaoxiao,Hu Tingting,Ju Qiang
Department of Dermatology,Renji Hospital,Shanghai Jiao Tong University School of Medicine,Shanghai 200127,China
Ju Qiang,Email:qiangju401@sina.com
ObjectiveTo investigate the relationship between clinical types and related risk factors in female patients with post-adolescent acne.MethodsFemale outpatients with post-adolescent acne aged more than 25 years were enrolled from Department of Dermatology of Renji Hospital between January and October 2016.A questionnaire survey was conducted to investigate related risk factors for postadolescent acne in the females.Skin lesions and clinical types were evaluated by dermatologists.Statistical analysis was carried out byttest for comparison of means between two groups and by chi-square test for comparison of ratios.ResultsA total of 312 female patients with post-adolescent acne completed the survey,including 268(85.9%)with mild to moderate acne and 44(14.1%)with severe acne,241(77.2%)with persistent acne and 71(22.8%)with late-onset acne,or 102(32.7%)with comedonal post-adolescent acne(CPAA)and 210(67.3%)with papular post-adolescent acne(PPAA).Survey on related risk factors showed that 121 patients reported seasonal factors and 59(18.9%)patients became worse in summer,and spicy,sweet and fried foods can aggravate the condition in 131(42%),93(29.8%)and 85(27.2%)patients respectively.Other risk factors such as premenstrual period(62.8%,196/312),psychological factors(51.6%,161/312)and exogenous chemical exposures(43.6%,136/312)were complained of by the patients.Furthermore,premenstrual period,diet and constipation were found to be more associated with PPAA compared with CPAA(χ2=4.523,4.068,3.910,respectively,allP< 0.05).Exogenous chemical exposures,such as the use of cosmetics,exposure to polluted air environment and occupational hazards,were more associated with CPAA compared with PPAA,as well as with late-onset acne compared with persistent acne(χ2=6.579,9.057,bothP< 0.05).In addition,premenstrual exacerbation occurred more frequently in patients with persistent acne compared with those with late-onset acne(χ2=4.512,P< 0.05).ConclusionsThe risk factors for the occurrence of female post-adolescent acne are very complex.Premenstrual exacerbation plays a major role in the aggravation of papular and persistent post-adolescent acne,diet and constipation are more associated with PPAA,and exogenous chemical exposures are still be considered in the aggravation of comedonal and late-onset post-adolescent acne.Thus,clinical types should be considered in the diagnosis and treatment of post-adolescent acne in females.
Acne vulgaris;Female;Post-adolescent acne;Clinical classification;Risk factors
鞠強,Email:qiangju401@sina.com
10.3760/cma.j.issn.0412-4030.2017.03.004
國家自然科學基金(81472894);上海市衛計委重點課題(20134037)
Fund programs:National Natural Science Foundation of China(81472894);Key Project of Shanghai Municipal Health and Family Planning Commission(20134037)
2016-12-22)
(本文編輯:顏艷)

