惡性膠質瘤術后放化療效果及影響因素分析
郭小奇 單 娟
鄭州大學附屬腫瘤醫院,河南 鄭州 450000
·論著臨床診治·
惡性膠質瘤術后放化療效果及影響因素分析
郭小奇 單 娟△
鄭州大學附屬腫瘤醫院,河南 鄭州 450000
目的分析惡性膠質瘤術后放、化療的效果與影響因素。方法以我院收治的60例惡性膠質瘤患者為研究對象,所有患者接受手術治療,并于術后進行放、化療,分析影響放療與化療效果的各項因素。結果7例完全緩解,36例部分緩解,總緩解率為71.67%(43/60);隨訪發現復發23例(38.33%),死亡27例(45.00%),存活33例(55.00%)。結論惡性膠質瘤手術療效受術前癲癇發作、腫瘤病理分級、腫瘤全切因素影響,于術后采用放療結合替莫唑胺進行化療,效果良好,值得臨床推廣。
惡性膠質瘤;放療;化療
惡性膠質瘤以腦惡性膠質瘤最為常見,目前,臨床對其發病機制尚未完全明確。研究表明[1],惡性膠質瘤危險因素主要有:(1)受長期高劑量電離輻射影響;(2)因罕見綜合征誘發基因突變。現階段,針對惡性膠質瘤患者,臨床主要給予手術治療,并于術后進行放療、化療,延長其生存時間,提升生存質量。研究表明[2],惡性膠質瘤原位復發風險較高,通過對放療方案進行優化,可降低復發風險。惡性膠質瘤的化療一般選用聯用方案,但治療前臨床醫師需了解化療藥物不良反應,促使化療抗性得到控制。近年來,醫學界對惡性膠質瘤的研究已取得較大進步,但預后改善效果仍不理想,生存率較低。研究表明[3],惡性膠質瘤成人患者1 a生存率僅為30%。本文主要探討惡性膠質瘤術后放、化療療效與影響因素,現報告如下。
1 資料與方法
1.1一般資料選取2012-02—2015-02于我院就診的60例患者為研究對象,女25例,男35例,年齡13~79(43.38±15.64)歲;切除程度:部分切除28例,全切32例;手術至放療間隔時間:≤4周29例,>4周31例;病理分級:Ⅳ級24例,Ⅲ級36例;腫瘤體積:<50 cm331例,≥50 cm329例;腫瘤位置:小腦幕下10例,幕上50例;術前發生癲癇13例,未發生47例。所有患者均經病理檢查確診,病歷資料齊全。
1.2入選與排除標準入選標準:經病理學檢查確診;未合并其他腫瘤;對放療、化療無特殊禁忌證;入院前近3個月內未給予免疫治療;精神正常,能配合治療;自愿加入研究。排除標準:肝功能、腎功能嚴重損害;合并其他腫瘤;有明顯放、化療禁忌證;存在溝通障礙,不能參與研究;不愿加入研究。
1.3治療方法患者均行手術治療,并于術后給予放療、化療。放療:于術后1個月進行體位固定,CT掃描,獲取影像學圖像,靶區勾畫,處方劑量為56~60 Gy,治療5~6周。化療:根據患者身體狀態、具體病情給藥,替莫唑胺(國藥準字H20110153 北京雙鷺藥業股份有限公司)150~200 mg/(m2·d),于空腹狀態下服藥,持續用藥5 d,4周為1個療程。
1.4觀察指標(1)治療效果:患者定期(每隔3個月)入院復查,經MRI明確病灶變化情況,根據WHO實體瘤近期療效[4]評定臨床療效:完全緩解:病灶消失時間≥4周;部分緩解:病灶縮小>50%;穩定:病灶縮小<50%,不存在新病灶,持續時間超過4周;進展:病灶增加>25%,或有新病灶出現。(2)影響因素:包括切除程度、病理分級、腫瘤體積、腫瘤位置、術前有無癲癇。
1.5統計學方法采用SPSS 20.0統計學軟件處理數據,非獨立變量包括1 a生存率、存活時間、復發情況,采用多因素Logistic回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1治療效果60例患者中,完全緩解7例(11.67%),部分緩解36例(60.00%),穩定11例(18.33%),進展6例(10.00%),總緩解率為71.67%。隨訪2 a,復發23例,復發率38.33%,復發中位時間(5.63±1.15)月。最終死亡27例(45.00%),存活33例(55.00%)。
2.2生存時間的影響因素患者生存時間影響因素包括切除程度、術前癲癇發生情況、病理分級,其中全切、術前無癲癇、Ⅲ級患者的生存時間較長,與部分切、術前有癲癇發作、Ⅳ級患者比較差異有統計學意義(P<0.05)。性別、病變位置、手術與放療間隔時間對生存時間無明顯影響。見表1。
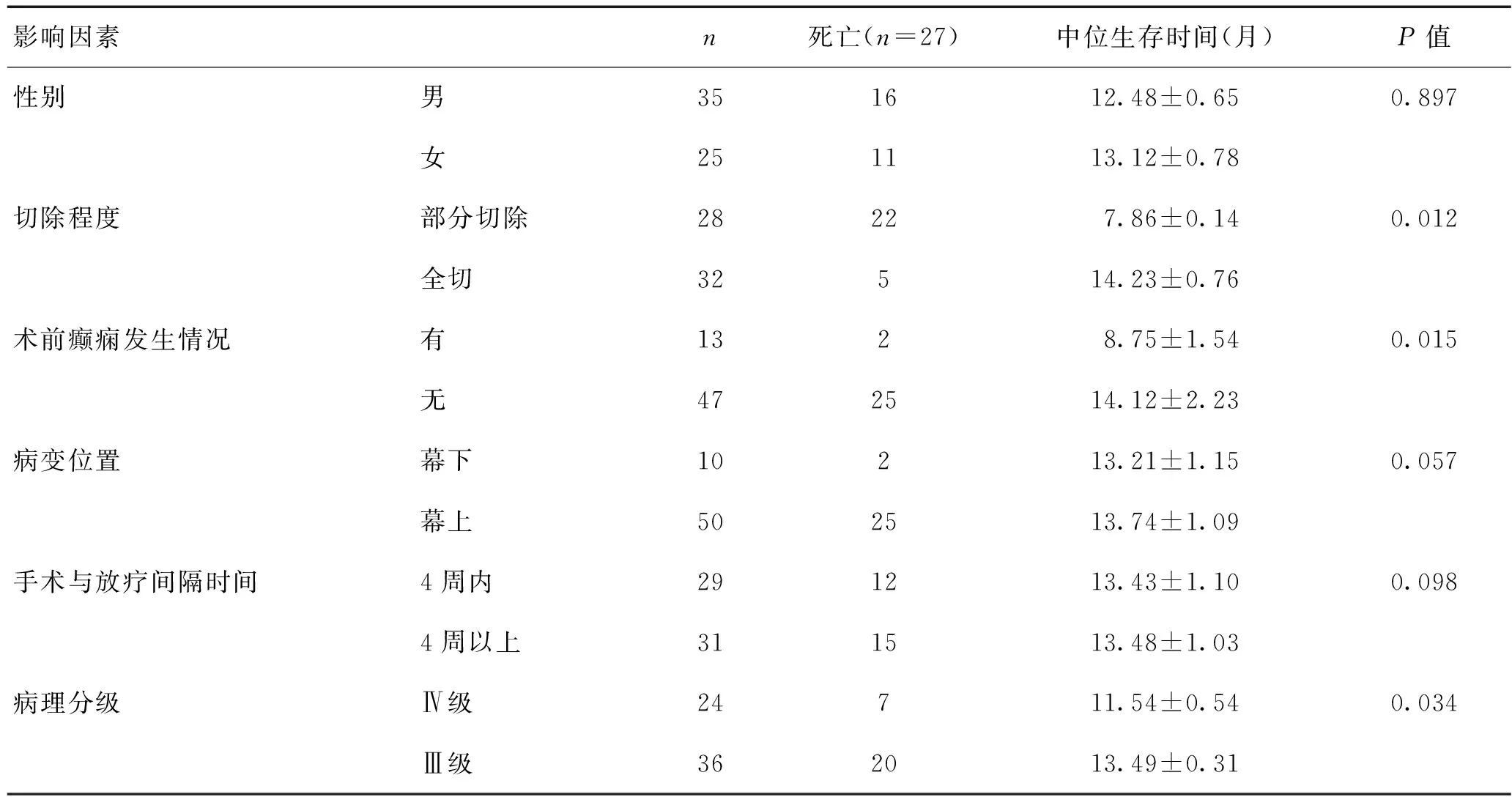
表1 患者生存時間影響因素分析
2.3復發時間的影響因素患者復發時間受切除程度、術前有無癲癇發作等因素影響,其中術前有癲癇發作、部分切除患者的中位復發時間短于術前無癲癇發作、全切患者,差異有統計學意義(P<0.05)。見表2。
2.4 1 a生存率的影響因素60例患者中,1 a生存率為55.00%(33/60),病死率為45.00%(27/60)。死亡原因:心臟疾病2例,腦血管病3例,臟器功能衰竭16例,肺部感染6例。全切患者的生存率高于部分切除患者,差異有統計學意義(P<0.05)。見表3。
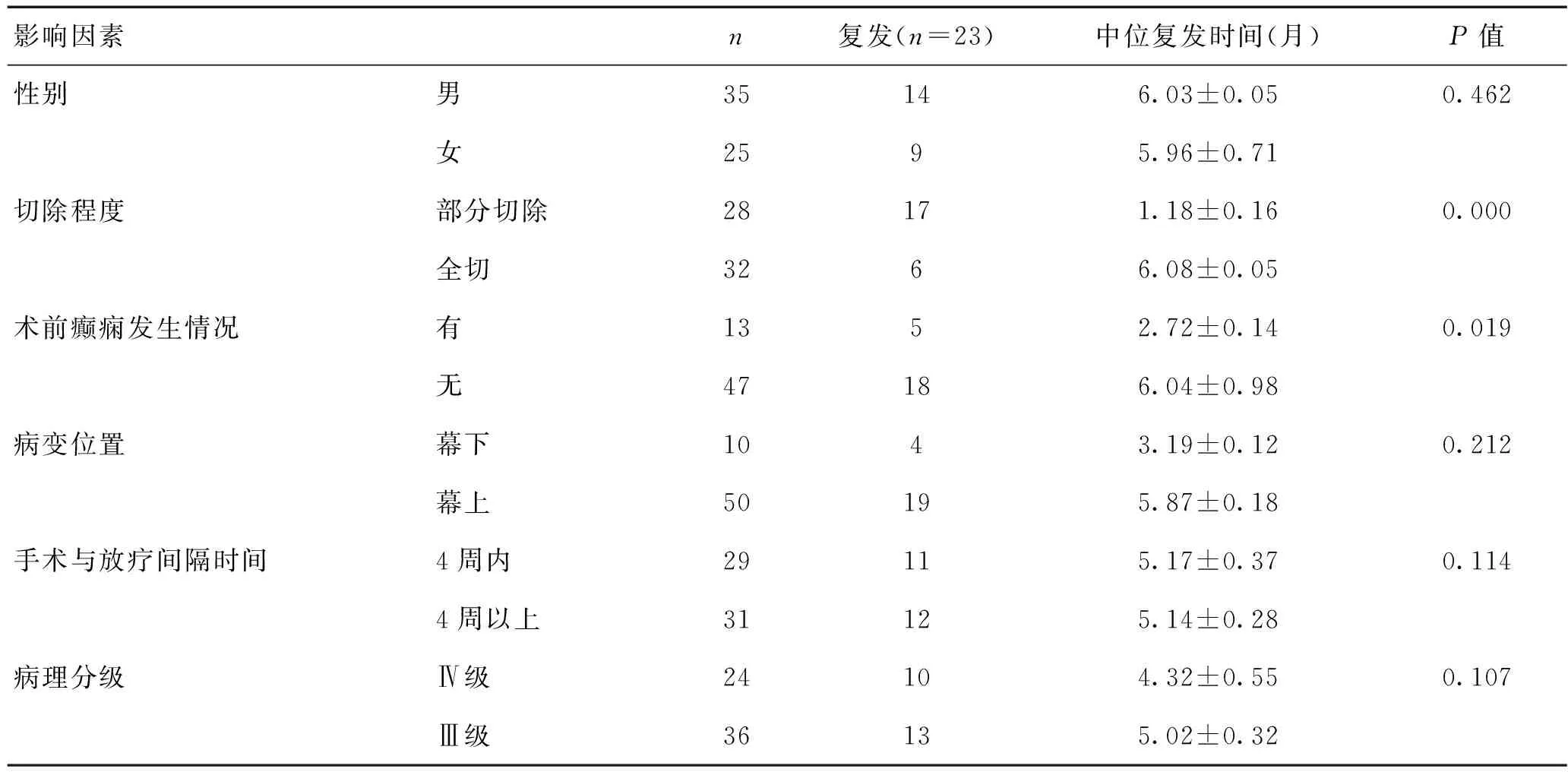
表2 患者復發時間影響因素分析
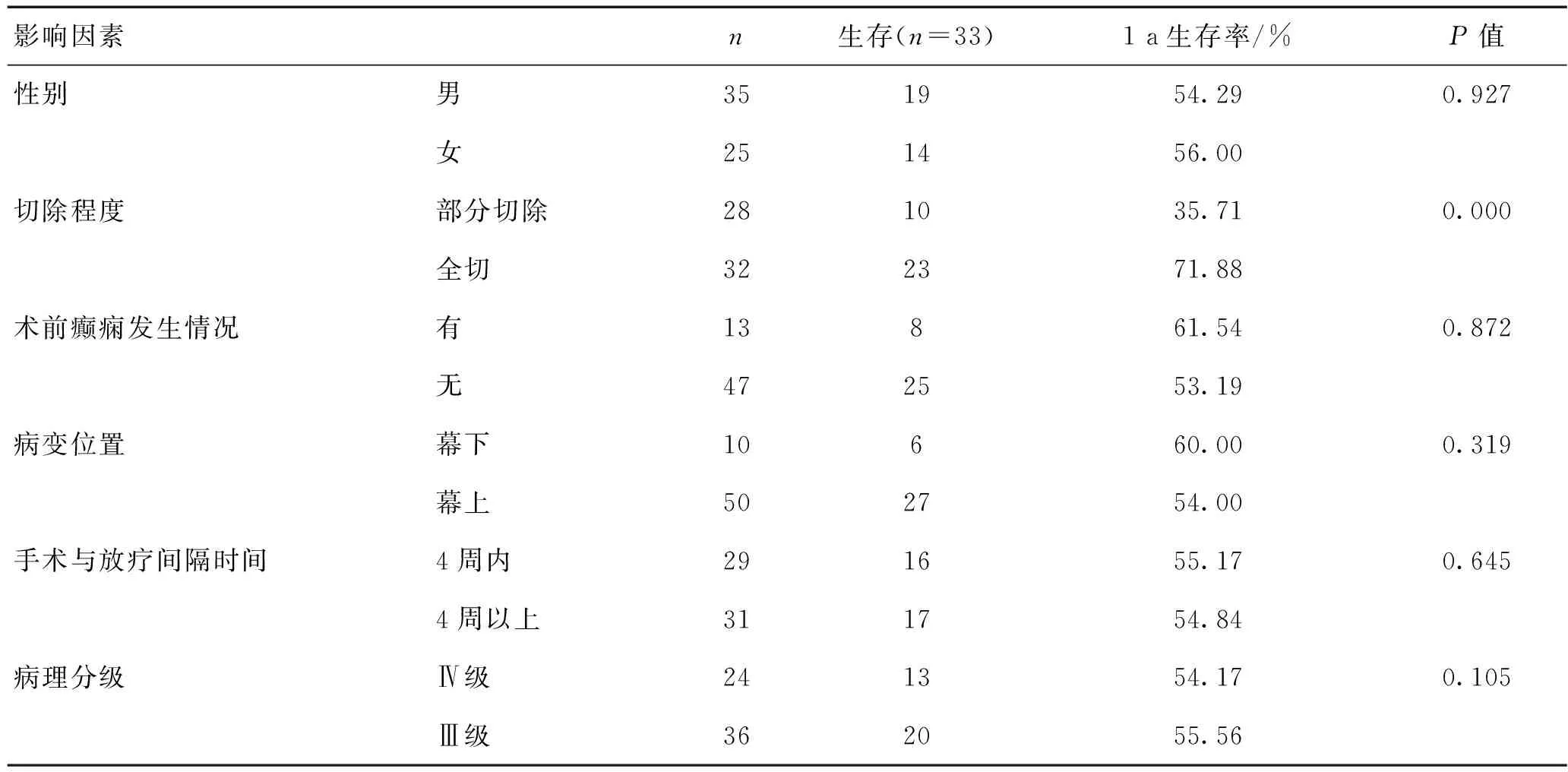
表3 患者1 a內生存率影響因素分析
2.5多因素分析放化療療效影響因素主要為術前癲癇發作、腫瘤全切及病理分級。見表4。
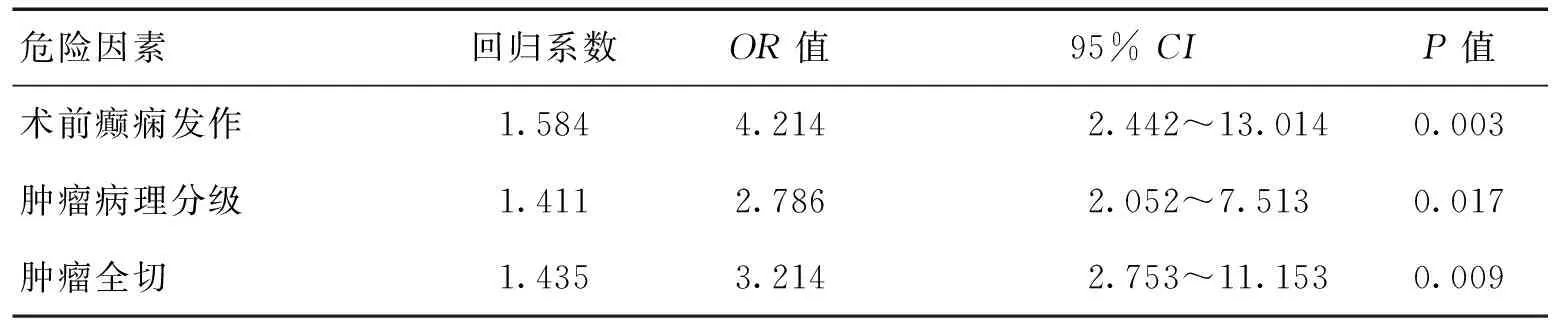
表4 影響放化療療效的Logistic分析
3 討論
目前,臨床針對惡性膠質瘤患者主要給予綜合治療,即手術+放療+化療,盡早確診病情,及時采取治療措施,有利于改善患者預后,降低病死率,延長生存時間[5-6]。研究表明[7],惡性膠質瘤發生癲癇的風險較高,且部分患者首發癥狀為癲癇,其發作與病理性質、腫瘤位置等相關。本研究結果顯示,與術前癲癇發作患者比較,無癲癇發作患者生存時間更長,表明術前癲癇發作會影響惡性膠質瘤患者的預后,可導致預后不良。
在惡性膠質瘤手術治療中,臨床主張將病灶最大范圍切除,但要確保其神經功能不受損害,若無法最大范圍切除,則需部分切除[8-9]。術后病灶殘余越多,放療、化療效果越差,患者身體負荷量明顯加重,從而影響預后[10-11]。本研究表明,腫瘤切除程度會影響患者生存時間、1 a生存率及復發時間,全切患者的生存時間明顯延長,中位復發時間也延長,1 a生存率高于部分切除患者。
研究表明[12-13],腫瘤組織學分級與其預后存在相關性,通過評估病理分級,有利于預測預后,分級越高,預后效果越不理想。Ⅳ級患者的病情危重,進展迅速,本文結果表明,Ⅳ級患者的生存時間明顯小于Ⅲ級患者,與上述研究結論一致。惡性膠質瘤術后放療、化療效果易受多種因素影響,主要包括切除程度、術前癲癇發作、腫瘤病理分級,通過采用放療+替莫唑胺化療,患者病情緩解率高達71.67%,效果良好。
綜上所述,了解惡性膠質瘤患者術前有無癲癇發作,并評估病理分級,選取合適的手術方式,術后采用放療聯合替莫唑胺化療,可獲取良好效果,延長患者生存時間。
[1] 楊潔,袁江偉,郭威,等.MGMT 蛋白表達對腦惡性膠質瘤切除術后化療方案的影響[J].廣東醫學,2015,36(11):1 722-1 725.
[2] 繆陽駿,艾文兵.酪氨酸激酶抑制劑治療惡性神經膠質瘤化療耐藥機制的研究進展[J].廣東醫學,2016,37(7):1 084-1 086.
[3] 袁江偉,楊潔,宋玉芝,等.MGMT 不同表達水平的惡性膠質瘤患者術后采用不同化療方案的療效分析[J].重慶醫學,2016,45(30):4 252-4 254.
[4] 田德洲,董永軍,唐韜,等.術后輔助化療治療惡性膠質瘤的效果分析[J].實用癌癥雜志,2015,30(11):1 735-1 737.
[5] Choudhury SR,Cui Y,Milton JR,et al.Selective increase in subtelomeric DNA methylation:an epigenetic biomar-ker for malignant glioma[J].Clin Epigenetics,2015,7:107.
[6] 劉桂超,胡學鋒,黃國森,等.突變型P53表達對惡性腦膠質瘤替莫唑胺同期放化療療效的影響[J].實用癌癥雜志,2016,31(2):187-190.
[7] 張文學,孫健,曹永珍,等.采用不同邊界適形調強放療結合替莫唑胺化療治療惡性膠質瘤的近期療效觀察[J].中華醫學雜志,2015,95(31):2 522-2 525.
[8] 蔡曉君,韓麗娟,韋平.姜黃素抑制MGMT基因表達增強惡性膠質瘤對替莫唑胺化療的敏感性[J].國際腫瘤學雜志,2016,43(8):565-569.
[9] 何冰娟,任曉鳳.計劃實施確認處置程序護理對惡性腦膠質瘤患者術后放化療不良反應發生率和生活質量的影響[J].中國腫瘤臨床與康復,2015,22(6):756-759.
[10] 李鵬,李文良,佘春華,等.新輔助化療治療惡性膠質瘤的初步探討[J].中華神經外科雜志,2015,31(2):181-183.
[11] 任義平,林海.低劑量分次放療聯合化療治療復發或進展惡性膠質瘤的療效[J].醫學臨床研究,2015,32(7):1 339-1 341.
[12] 范陽華,呂世剛,吳雷,等.放療聯合替莫唑胺治療惡性腦膠質瘤療效及安全性的系統評價[J].重慶醫科大學學報,2015,40(5):728-735.
[13] 李全國,胡永強.替莫唑胺聯合放療用于惡性腦膠質瘤患者的臨床觀察[J].中國藥房,2015,26(26):3 690-3 692.
(收稿2017-03-14)
責任編輯:張喜民
Efficacyandinfluencingfactorsofpostoperativeradiotherapyandchemotherapyformalignantglioma
GuoXiaoqi,ShanJuan
TheAffiliatedTumorHospitalofZhengzhouUniversity,Zhengzhou450000,China
ObjectiveTo analyze the effect and influencing factors of postoperative radiotherapy and chemotherapy in malignant glioma.MethodsSixty patients with malignant glioma in our hospital were enrolled as the research subjects.All patients underwent surgical treatment following by radiotherapy and chemotherapy,and the influencing factors of radiotherapy and chemotherapy effects were analyzed.ResultsSeven cases were completely relieved,the total remission rate was 71.67% (43/60).Follow-up found the glioma relapsed in 23 cases (38.33%).27 cases died(45.00%) and 33 cases survived (55.00%).ConclusionThe effect of malignant glioma surgery is influnced by preoperative seizures,tumor pathological grade and tumor total cut rate.Radiotherapy combined with temozolomide for chemotherapy has a good effect and is worthy of clinical promotion.
Malignant glioma;Radiotherapy;Chemotherapy
10.3969/j.issn.1673-5110.2017.16.009
R749.3
A
1673-5110(2017)16-0030-04

