暴發性心肌炎預后相關因素分析
劉芳
(廣漢市人民醫院心血管內科,四川廣漢 618300)
暴發性心肌炎預后相關因素分析
劉芳
(廣漢市人民醫院心血管內科,四川廣漢 618300)
目的:分析影響暴發性心肌炎(Fulminant myocarditis,FM)預后相關因素,為患者預后的評估提供參考。方法:回顧分析我院2012年1月至2016年8月收治的FM患者資料,按照是否再入院分為預后不良組和預后良好組,計算FM患者再住院率,并比較兩組患者臨床特征,將存在統計學差異的因素納入Logistic多因素回歸分析,總結影響FM患者預后的相關因素。結果:105例患者中,3例失訪,獲得隨訪的102例患者中31例隨訪期間復發住院,再住院率為30.39%。肌酸激酶同工酶升高、左室短軸縮短率升高及氣管插管、心源性休克是影響FM患者再住院率的獨立危險因素(P<0.05)。結論:FM患者再住院率較高,且治愈患者有著較高的再住院率,其再住院率與患者肌酸激酶同工酶、左室短軸縮短率、治療方式及并發癥具有密切關聯。
暴發性心肌炎;預后;影響因素
暴發性心肌炎(Fulminant myocarditis,FM)又稱急性重癥病毒性心肌炎,為臨床危急重癥,且常合并惡性心律失常、猝死等并發癥,經對癥治療后,患者預后轉歸往往存在較大差異[1]。FM具有起病急驟、進展迅速等特點,近年來臨床愈發注重FM的早期診治,但關于疾病轉歸與危險因素控制的研究較為缺乏[2]。為明確影響FM預后的相關因素,本研究對105例患者進行了回顧性分析,旨在為不良預后的逆轉提供參考,現作報道如下。
1 資料與方法
1.1 一般資料
回顧2012年1月至2016年8月符合FM臨床診斷標準[3],發病后于我院接受住院治療且隨訪時間≥1年的105例FM患者資料。患者均排除合并風濕性心肌炎、冠心病、原發性心肌病等其他導致心肌損害疾病者。105例患者中,男63例,女42例,年齡15~33歲,首發癥狀:消化系統(嘔吐、腹痛)60例,神經系統(頭暈、抽搐)40例,呼吸系統(呼吸困難)4例,循環系統(胸痛、心悸)1例;88例患者存在前驅感染(呼吸道/消化道感染、發熱、乏力)癥狀,93例合并低血壓,62例合并心源性休克,59例患者治療期間接受氣管插管。
1.2 分析方法
按照患者預后轉歸,將因心悸、胸悶等癥狀再發所致再住院患者納入預后不良組,將未再住院患者納入預后良好組,計算FM患者再住院率,并比較預后良好組、預后不良組患者首次入院臨床特征,將存在統計學差異的因素納入Logistic多因素回歸分析,總結影響FM患者預后的相關因素。其中,臨床特征指標包括年齡、性別、前驅癥狀、輔助檢查、并發癥、治療方案等。數據輸入SPSS18.0軟件進行分析,以P<0.05為差異有統計學意義。
2 結果
105例患者中失訪3例,其余患者隨訪時間0.5~3年,平均(1.35±0.54)年。102例患者中,31例隨訪期間再住院,再住院率為30.3939%。患者以急性心肌炎癥狀為主要表現,入院治療7~11 d后康復出院。
兩組患者肌酸激酶同工酶、腦鈉肽、乳酸脫氫酶、左室短軸縮短率比較,差異有統計學意義(P<0.05),見表1;預后不良組患者氣管插管率、心源性休克率高于預后良好組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者一般臨床資料(計量資料)比較

表1 兩組患者一般臨床資料(計量資料)比較
臨床資料預后良好組(n=71)預后不良組(n=31)P值年齡(歲)22.39±5.6123.02±5.56>0.05發病至入院時間(d)1.89±0.372.25±0.41>0.05肌酸激酶(U/L)395.26±58.57416.98±60.32>0.05肌酸激酶同工酶(ng/mL)34.15±10.3670.28±14.03<0.05肌鈣蛋白(μg/L)14.37±1.2614.55±1.38>0.05腦鈉肽(pg/mL)1926.48±431.573036.24±1023.96<0.05谷草轉氨酶(U/L)109.35±18.29117.40±17.54>0.05乳酸脫氫酶(U/L)426.28±114.37765.59±223.87<0.05 α-羥丁酸脫氫酶(U/L)349.48±59.64426.28±58.51>0.05左室射血分數(%)60.39±15.1252.08±13.96>0.05左室短軸縮短率(%)31.29±6.5822.64±3.35<0.05心胸比0.58±0.060.59±0.05>0.05

表2 兩組患者一般臨床資料(計數資料)比較(n/%)
上述有差異指標進行多因素分析,結果為肌酸激酶同工酶升高、左室短軸縮短率升高及氣管插管、心源性休克是影響FM患者再住院率的獨立危險因素(P<0.05),見表3。
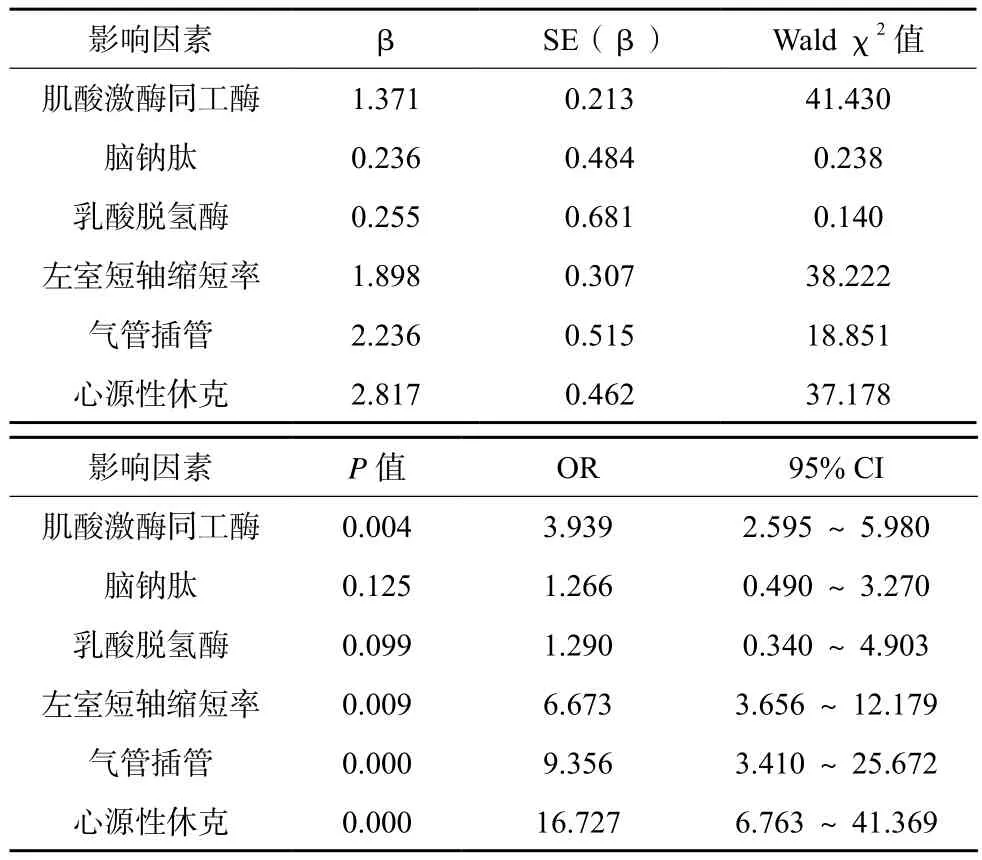
表3 影響FM患者預后的多因素回歸分析結果
3 討論
FM是心肌炎的危重類型,多數患者發病前有呼吸道、消化道前驅感染史,首發癥狀以呼吸系統、消化系統癥狀為主,但特異性不明顯,故既往FM漏診、誤診率偏高[4-5]。近年來, FM的早期診斷率與積極搶救率已得到明顯提高,然而,仍有部分患者預后結局不夠理想,再住院風險偏高[6-7]。本組FM患者再住院率高達30.39%,與Amraotkar等[8]報道接近。通過多因素回歸分析,可以發現,入院時心肌酶譜水平、超聲心動圖變化及治療方式、并發癥等與患者預后密切相關,其具體原因可能為:1)肌酸激酶同工酶是反映心肌損害的常用標志物,也是臨床廣泛應用的FM診斷指標之一[9-10]。患者血清肌酸激酶同工酶升高表明心室容積擴張明顯、壓力負荷急劇上升,心肌損傷較為嚴重且心力衰竭發生風險上升,而心力衰竭被認為是FM患者主要死因之一[11]。在本次研究中,患者肌酸激酶同工酶每上升1 ng/mL,其預后不良風險即上升3.939倍;2)左室短軸縮短率可反映心臟泵功能,其檢測值上升表明心肌細胞或心肌組織壞死加劇,心功能不全愈發嚴重[12-13]。FM患者左室短軸縮短率上升的原因可能與發病初期心肌細胞內病毒大量復制所致細胞因子激活有關,細胞因子激活引發的自身免疫活化不僅可加劇心肌細胞凋亡、損傷,還可持續誘導左室擴張、重構及收縮功能障礙,最終導致患者預后不良[14-15]。故本研究結果顯示,患者左室短軸縮短率每升高0.1%,其再住院風險即上升6.673倍;3)氣管插管也是造成FM患者再住院率上升的重要原因,考慮與該類患者病情更為嚴重且機械通氣可能在一定程度上加劇前驅感染有關[16],但也有學者發現,盡早采用體外膜肺氧合等器械輔助治療改善患者心肺功能,對于慢性期FM患者預后質量的提高具有積極意義,受限于此次研究樣本量較小的弊端,尚無法明確氣管插管對患者預后的具體影響;4)合并心源性休克的FM患者,往往已出現藥物治療效果欠佳、心功能嚴重低下、血流動力學持續紊亂等表現,此時患者心搏量難以維持且周圍組織血液灌注嚴重不足,易出現心臟驟停、嚴重呼吸衰竭,病情發展更快、搶救更困難,而且即便康復后仍具有極高的再住院率[17-18]。該類患者是今后研究的重點之一。
綜上所述,FM患者預后質量存在較大差別且與基線肌酸激酶同工酶、左室短軸縮短率、實施氣管插管及合并心源性休克有關,根據患者臨床表現、輔助檢查結果,早期評估預后質量并實施積極搶救的對癥治療,有望延緩病情進展,降低FM患者再住院率。
[1] CANTER C E, SIMPSON K E. Diagnosis and treatment of myocarditis in children in the current era[J]. Circulation, 2014, 129(1): 115-128.
[2] 李娟, 田杰. 暴發性心肌炎的臨床診治及預后[J]. 中華實用兒科臨床雜志, 2014, 29(1): 41-44.
[3] NAKAMURA T, ISHIDA K, TANIGUCHI Y, et al. Prognostic Factor in Patients with Fulminant Myocarditis Supported by Percutaneous Extracorporeal Life Support[J]. J Card Fail, 2014, 20(10): S176-S177.
[4] NAKAMURA T, ISHIDA K, TANIGUCHI Y, et al. Prognosis of patients with fulminant myocarditis managed by peripheral venoarterial extracorporeal membranous oxygenation support: a retrospective single-center study[J]. J Intensive Care Med, 2015, 3(1): 5.
[5] 裴亮, 楊妮, 楊雨航, 等. 兒童暴發性心肌炎的臨床特點及預后的影響因素[J]. 中國當代兒科雜志, 2015, 17(11): 1232-1236.
[6] 吳琳琳. 兒童暴發性心肌炎58例臨床分析與隨訪[D]. 山東大學, 2014.
[7] SCHMIDT M, BURRELL A, ROBERTS L, et al. Predicting survival after ECMO for refractory cardiogenic shock: the survival after veno-arterial-ECMO (SAVE)-score[J]. Eur Heart J, 2015, 36(33): 2246-2256.
[8] AMRAOTKAR A R, PACHIKA A, GRUBB K J, et al. Rapid Extracorporeal Membrane Oxygenation Overcomes Fulminant Myocarditis Induced by 5-Fluorouracil[J]. Tex Heart Inst J, 2016, 43(2): 178-182.
[9] MAISCH B, RUPPERT V, PANKUWEIT S. Management of fulminant myocarditis: a diagnosis in search of its etiology but with therapeutic options[J]. Curr Heart Fail Rep, 2014, 11(2): 166-177.
[10] 郭曉辰, 張軍平, 朱亞萍, 等. 病毒性心肌炎患者臨床轉歸及預后因素的隨訪研究[J]. 中華中醫藥雜志, 2014, 29(5): 1626-1629.
[11] DIDDLE J W, ALMODOVAR M C, RAJAGOPAL S K, et al. Extracorporeal membrane oxygenation for the support of adults with acute myocarditis[J]. Crit Care Med, 2015, 43(5): 1016-1025.
[12] INABA O, SATOH Y, ISOBE M, et al. Predictive Factors and Immune-related Therapies for Fulminant Myocarditis. Data from Tokyo CCU Network Registry[J]. J Card Fail, 2015, 21(10): S154.
[13] LORUSSO R, CENTOFANTI P, GELSOMINO S, et al. Venoarterial extracorporeal membrane oxygenation for acute fulminant myocarditis in adult patients: a 5-year multiinstitutional experience[J]. Ann Thorac Surg, 2016, 101(3): 919-926.
[14] 馬敏. 連續性靜脈—靜脈血液濾過在暴發性心肌炎治療中的應用[D]. 蘇州:蘇州大學, 2010.
[15] YU D Q, WANG Y, MA G Z, et al. Intravenous immunoglobulin in the therapy of adult acute fulminant myocarditis: A retrospective study[J]. Exp Ther Med, 2014, 7(1): 97-102.
[16] 夏源園. 兒童暴發性心肌炎的早期診斷及治療進展[J]. 臨床兒科雜志, 2016, 34(11): 866.
[17] CHENG R, HACHAMOVITCH R, KITTLESON M, et al. Clinical outcomes in fulminant myocarditis requiring extracorporeal membrane oxygenation: a weighted metaanalysis of 170 patients[J]. J Card Fail, 2014, 20(6): 400-406.
[18] MITO T, TAKEMOTO M, KAWANO Y, et al. A case of fulminant myocarditis treated with very long-term support by cardiopulmonary support system[J]. J Cardiol Cases, 2016, 14(5): 141-144.
Prognosis correlative factor analysis on fulminant myocarditis
LIU Fang.
(Department of CardiovascularDiseases ,Guanghan People’s Hospital, Guanghan 618300 china)
Objective: The objective of this study was to analyze the correlative factor of fulminant myocarditis and provide reference for the assessment of patients. Methods: Data of patients with FM collected in our hospital from Jan 2012 to Aug 2016 were analyzed retrospectively. They were divided into good prognosis and poor prognosis group based on whether hospitalized or not. Re-hospitalized rate was calculated and their clinical characters were compared and the factors with statistical difference were incorporated in Logistic multi-factors analysis and the factors affecting the prognosis were summarized. Results: A total of 105 cases were selected, of whom 3 cases were lost to follow-up. 102cases were followed up, of whom 31cases were re-hospitalized during the follow-up period with the rate of 30.39%. Increasing of CK-MB and left ventricular shortening fraction, tracheal intubation and cardiac shock were the risky factors inf l uencing the re-hospitalized rate of FM patients(P<0.05). Conclusions: The rehospitalization rate of FM patients is comparatively high and so is the cured patient. There is a close correlation between rehospitalizing rate and CK-MB, left ventricular shortening fraction and treatment methods and implications.
fulminant myocarditis; prognosis; affecting factors
R542.2+1
A
2095-5200(2017)04-055-03
10.11876/mimt201704023
劉芳,本科,主治醫師,研究方向:心血管內科疾病臨床,Email:26231384@qq.com。

