腹腔鏡膽總管切開取石一期縫合安全性臨床分析
吳 雷,彭林輝,王戈平,宋文淵,趙紅巖
(1.海南省農墾總醫院肝膽胰外科,海口 570311;2.廣東省中山大學孫逸仙紀念醫院肝膽外科,廣州 510210;3.中國人民解放軍駐烏魯木齊鐵路局軍代處,烏魯木齊 830001)
腹腔鏡膽總管切開取石一期縫合安全性臨床分析
吳 雷1,2,彭林輝2△,王戈平3,宋文淵1,趙紅巖1
(1.海南省農墾總醫院肝膽胰外科,海口 570311;2.廣東省中山大學孫逸仙紀念醫院肝膽外科,廣州 510210;3.中國人民解放軍駐烏魯木齊鐵路局軍代處,烏魯木齊 830001)
目的 探討腹腔鏡下膽總管切開取石一期縫合安全性及可行性。方法 回顧性分析2010年3月至2015年10月中山大學孫逸仙紀念醫院腹腔鏡下膽總管切開取石185例患者的臨床資料,根據膽總管切口不同處理方式分為一期縫合組和T管引流組,觀察兩組手術時間、術中出血量、術后住院時間、術后并發癥等指標。結果 兩組手術均獲成功,無中轉開腹。一期縫合組和T管引流組手術時間、術中出血量、術后并發癥比較,差異無統計學意義(P>0.05)。一期縫合組術后住院時間較T管引流組明顯縮短 (P<0.01),兩組術后隨訪未見結石復發及膽道狹窄。結論 嚴格把握手術的適應證,選擇正確縫合材料,具備嫻熟的操作技能,腹腔鏡下膽總管切開取石一期縫合是安全可行性的,能避免放置T管相關并發癥風險,術后住院時間短、生活質量提高。
腹腔鏡;膽總管結石;一期縫合
膽總管結石以手術治療為主,開腹膽總管切開取石T管引流術為傳統術式[1],隨著微創外科迅速發展,腹腔鏡膽總管切開探查取石已成為治療該病的新術式[2],但是否需要T管引流仍然存在爭議[3]。筆者收集進修學習單位中山大學孫逸仙紀念醫院2010年3月至2015年10月腹腔鏡膽總管切開取石一期縫合和T管引流患者185例臨床資料,探討腹腔鏡膽總管切開取石一期縫合其適應證、安全性及可行性。
1 資料與方法
1.1 一般資料 本組185例患者中,一期縫合組117例,男62例,女55例,平均年齡(62.6±14.7)歲;膽囊結石合并膽總管結石49例,單純膽總管結石55例,膽囊切除術后膽總管結石13例;膽總管內單枚結石48例,多枚結石69例;膽總管平均直徑(1.5±0.6)cm。T管引流組68例,男32例,女36例,平均年齡 (57.8±15.3)歲;膽囊結石合并膽總管結石33例,單純膽總管結石26例,膽囊切除術后膽總管結石9例;膽總管內單枚結石27例,多枚結石41例;膽總管平均直徑(1.5±0.2)cm。術前腹部超聲、CT、磁共振膽胰管造影(MRCP)明確診斷。兩組患者年齡、性別等一般資料差異無統計學意義(P>0.05),具有可比性。
1.2 方法 一期縫合組:采用氣管插管全身麻醉,將氣腹針于臍部下緣穿刺進入腹腔,注入CO2,建立氣腹,設置腹腔內壓力為12~13 mm Hg。先在臍部下緣穿刺10 mm套管置入腹腔鏡做觀察孔,頭高腳低左側臥雙腿分叉位,再選右側鎖骨中線肋緣下2 cm處穿刺5 mm套管置入抓鉗,抓膽囊壺腹部推向頭側,顯露膽總管后選劍突下戳孔(擬膽管切開處近一軸線上)穿刺10 mm套管,最后左上腹穿刺5 mm套管,劍突下及左上腹套管為主操作孔,右側鎖骨中線肋緣下套管為輔助操作孔,左側為主刀位置。初次接受手術者,先切除膽囊,然后于十二指腸上緣的少血管區膽總管前壁剪開1.0~1.5 cm,從劍突下的主操作孔置入電子纖維膽道鏡探查膽道、取石,檢查肝內外膽道無結石殘留及膽總管下端開口通暢,Oddi括約肌功能正常后,采用5-0可吸收帶針縫線縫合膽總管切開處,膽總管前壁的漿膜層連續或間斷縫合,檢查腹腔無膽漏。T管引流組:膽總管內放置T管,然后用4-0或5-0可吸收縫線縫合膽總管切口,T管長臂自右上腹穿刺孔引出,引流管注水未見膽汁溢出。兩組腹腔引流管放置于溫氏孔,標本自腹壁小切口取出,縫合關閉切口。
1.3 觀察指標 比較兩組患者手術時間、術中出血量、術后住院時間、術后并發癥發生率。
1.4 術后處理和隨訪 兩組術后常規給予抗生素預防感染,體溫正常,引流液小于20 mL拔除腹腔引流管,T管引流組術后1周試夾T管,無不適癥狀帶T管出院,4周后行T管造影,無禁忌證,拔除T管。患者出院前均行肝膽系B超聲檢查。術后隨訪:術后1年內每半年返院B超檢查,一年后每年于當地醫院或返院行B超檢查。
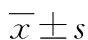
2 結 果
兩組均在腹腔鏡下完成手術,無中轉開腹。一期縫合組與T管引流組比較,手術時間、術中出血量、術后并發癥差異無統計學意義(P>0.05)。一期縫合組術后住院時間明顯短于T管引流組,差異有統計學意義(P<0.01)。一期縫合組膽瘺2例(1.7%),給予充分沖洗引流,經保守治療治愈;T管引流組膽瘺1例(1.4%),自原瘺口插入細小硅膠管引流,2周后夾管無癥狀給予拔除。兩組術后無出血、結石殘留、梗阻性黃疸、切口感染等并發癥,均順利康復出院。術后隨訪168例(90.8%),其中一期縫合組106例,T管引流組62例,隨訪平均(26.8±7.6)個月,17例(9.2%)因聯系方式更換失訪,隨訪過程中未見結石復發、膽道狹窄。見表1。

表1 兩組患者術后臨床資料
3 討 論
術后殘留結石、膽漏、膽道狹窄是腹腔鏡膽總管切開探查取石是否需要T管引流為主要爭議焦點[4],有學者認為T管對膽總管有支撐作用,可引流膽汁,防止膽漏,預防膽管狹窄發生,術后殘留結石可經竇道取石[5]。可臨床實踐發現,留置T管會導致大量膽汁丟失,術后患者生活質量下降,并帶來潛在T管相關并發癥風險[6]。有研究證實T管還可能造成膽總管壁內黏膜層損傷,甚至發生壞死[7];索運生等[8]膽道壓力測定變化研究表明,膽總管一期縫合后膽道壓力并無顯著升高,不會增加術后膽漏率發生率。近些年來有大量文獻報道證明膽總管切開取石膽管一期縫合是安全有效的,并發癥發生率與留置T管無差異[9-10]。
嚴格把握適應證及具備嫻熟的操作技能是減少腹腔鏡膽總管切開取石一期縫合并發癥的關鍵。適應證:(1)膽總管結石診斷明確,排除肝內膽管復雜結石,能經膽道鏡及其器械取凈結石;(2)結石數量不宜過多且容易取出;(3)膽總管內徑在10 mm 以上;(4)術中結石須取盡,徹底沖洗,術中膽道鏡或膽道造影檢查,確保膽道無殘留結石,膽總管下端通暢;(5)患者無膽道狹窄、腫瘤等,Oddi括約肌功能正常,全身狀況營養良好。禁忌證:(1)肝內膽管結石及膽總管殘余結石;(2)膽總管下段嵌頓性結石,反復取石過程中可能引起Oddi括約肌明顯充血、水腫;(3)膽總管過細膽道鏡插入困難;(4)膽總管炎癥嚴重,水腫明顯;(5)膽總管狹窄需T 管支撐。在技術操作響因素中,筆者認為:(1)術者應有很強的影像閱片能力,評估膽管擴張情況,有無狹窄,術前對各級膽管結石分布有充分了解;(2)應有嫻熟的腹腔鏡操作及術中纖維膽道鏡的應用技術,有文獻報道,腹腔鏡下膽總管切開聯合膽道鏡取石術結石清除率達85%~98%[11];(3)劍突下戳孔應置于近膽管前壁上方,如肝下移,戳孔亦相應下移,使膽總管切開部與戳孔同一軸線上,方便膽道鏡操作,避免纖維膽道鏡角度不適取石困難而引起的膽管壁撕裂損傷;(4)避免用超聲刀或電凝鉤切開膽管,易熱傳導損傷引起膽管壁瘢痕攣縮,不利于膽管愈合,選用剪刀能準確、整齊地切開膽管前壁,一般選擇血管分布較少的膽總管窗,能減少出血,如有出血,可采用點式燒灼止血;(5)利用無損傷抓鉗于膽總管后下方探查,觸及結石后緩慢將膽管內結石向切開處推擠取出,如結石較大可用抓鉗將結石夾碎,待體積變小后再取出,吸管將細小碎石引出;(6)置入電子纖維膽道鏡探查膽道,利用網籃、氣囊導管、沖洗等方法取石,如結石較大不易取出,則用液電震波電極震碎后取出,膽管壁內結石屑,絮狀黏附物,沖洗后吸凈以免結石復發;(7)膽道鏡探查無結石殘留,Oddi括約肌收縮良好,膽管下段開口通暢,能順利通過8F輸尿管導管,自輸尿管導管注入生理鹽水或亞甲藍溶液,若無反流證實導管進入十二指腸腔內。應避免使用金屬探條探查膽總管下段,以免損傷Oddi括約肌水腫造成膽道壓力增加引起膽漏;(8)因為膽汁對聚對二氧環己酮(PDS)縫線的降解幾乎沒有影響,因此膽管手術推薦使用PDS縫線[12],而且PDS帶針縫線縫針與縫線直徑一致,縫線光滑,穿過膽管壁時阻力較小,具有無損傷縫合的優點;(9)全層間斷或連續縫合均可,針距應當適中,進針準確,拉線力度均勻,膽總管前壁的腹膜層連續或間斷縫合減少張力;(10)關閉膽總管切口后仔細觀察有無膽汁滲漏。
本組資料中,兩組手術時間、術中出血量及術后并發癥比較無明顯差異(P>0.05),一期縫合組較T管引流組術后住院時間明顯縮短(P<0.01)。兩組術后無殘留結石及膽道狹窄,一期縫合組出現2例膽痿,考慮與縫合技術有關,反復無效進退針、縫合間距過大、打結過松等是主要因素。T管引流組1例出現膽瘺,考慮腹腔鏡手術對周圍組織損傷小,腹腔炎癥反應輕,術后粘連少,竇道形成緩慢有關。目前腹腔鏡膽總管探查T管引流放置時間尚無標準,有專家建議延遲至術后1個月,甚至更長時間[13]。T管引流組采用夾閉帶T管出院,能避免大量膽汁丟失所帶來的水電解質紊亂,但患者生活質量下降,有膽道感染、T管脫落引起膽汁性腹膜炎等并發癥風險。
綜上所述,嚴格把握手術的指征,正確選擇縫合材料,具備嫻熟的腹腔鏡和膽道鏡的操作技能,腹腔鏡膽總管切開探查取石一期縫合是安全可行的,能避免T管相關并發癥風險及大量膽汁丟失,具有住院時間短、康復快、生活質量提高等優點。
[1]陳孝平,汪建平,秦新裕,等.外科學[M].8版.北京:人民衛生出版社,2014:455-457.
[2]徐權斌,葉永強.腹腔鏡聯合膽道鏡治療膽總管結石[J].中華肝膽外科雜志,2011,17(8):635-637.
[3]Yin Z,Xu K,Sun J,et al.Is the end of the T-tube drainage era in laparoscopic choledochotomy for common bile duct stones is coming? A systematic review and meta-analysis[J].Ann Surg,2013,257(1):54-66.
[4]黃河,張紹華.腹腔鏡膽總管切開取石一期縫合術50例臨床分析[J].肝膽外科雜志,2014,22(5):366-368.
[5]蔡立軍,周帥.3種不同方式腹腔鏡膽道探查術治療肝外膽管結石的療效分析[J].重慶醫學,2015,44(2):256-258.
[6]王帥,黃漢飛,段健,等.膽總管一期縫合術與T型管引流術治療膽總管結石的對比研究[J].中華普通外科雜志,2013,28(5):351-353.
[7]馬躍美,史念珂,馬曉娟,等.膽總管探查后內置鼻膽管與T管的比較研究[J].局解手術學雜志,2004,13(4):237-239.
[8]索運生,張明哲,尹思能,等.腹腔鏡膽總管探查、一期縫合和T管引流后膽道壓力變化的比較[J].中國微創外科雜志,2006,6(1):21-23.
[9]張紅衛,羅旋,曹君,等.腹腔鏡膽總管探查取石術后一期縫合不放置引流管的安全性[J].中華消化外科雜志,2014,13(9):691-693.
[10]李建軍.腹腔鏡膽總管探查術后一期縫合與置T管引流的臨床對照研究[J].中華普通外科雜志,2013,28(11):836-838.
[11]Keeling NJ,Menzies D,Motson RW.Laparoscopic exploration of the common bile duct:beyond the learning curve[J].Surg Endosc,1999,13(2):109-112.
[12]林言箴,李從真.外科縫合材料的發展和臨床應用[J].中華護理雜志,2006,41(4):383-384.
[13]汪建初,浦澗,王存川,等.膽總管探查引流術后T管竇道形成的相關因素分析[J].中華消化外科雜志,2015,14(2):141-144.
Clinical analysis on safety of primary suture in laparoscopic choledocholithotomy
WuLei1,2,PengLinhui2△,WangGeping3,SongWenyuan1,ZhaoHongyan1
(1.DepartmentofHepatobiliarySurgery,HainanProvincialAgriculturalReclamationGeneralHospital,Haikou,Hainan570311,China;2.DepartmentofHepatobiliarySurgery,SunYat-senMemorialHospital,SunYat-senUniversity,Guangzhou,Guangdong510210,China;3.DepartmentofMilitaryRepresentativeStationedinUrumqiRailwayBureau,Urumqi,theXingjiangUygurAutonomousRegion830001,China)
Objective To explore the feasibility and safety of primary suture in laparoscopic common bile duct exploration(LCBDE) for treating choledocholithiasis.Methods The clinical data in 185 cases of choledocholithiasis underwent LCBDE in Sun Yat-sen Memorial Hospital from March 2010 to October 2015 were retrospectively analyzed.The patients were divided into 1aparoscopic common bile duct exploration and primary suture(LBEPS) group(117 cases) and T tube drainage group(68 cases) according to different processing modes of common bile duct incision.The operative time,intra-operative blood loss amount and postoperative complications were observed in the two groups.Results All operations were successfully performed in both two groups without converting to laparotomy.The operative time,intra-operative blood loss amounts and postoperative complications had no statistically significant differences between the LBEPS group and T tube drainage group(P>0.05).The postoperative hospital stay of the LBEPS group was significantly shorter than that of the T tube drainage group(P<0.01).There was no bile duct stricture or stone recurrence during the follow up period in the two groups.Conclusion Under strictly grasping the operation indication,selecting correct suture material and possessing practiced operating skills,primary suture of laparoscopic choledocholithiasis is safe and feasible,can avoid the risk of T tube placing related complications,has short postoperative hospitalization duration and increases postoperative living quality.
laparoscopy;choledocholithiasis;primary suture
吳雷(1976-),主治醫師,本科,主要從事肝膽胰外科方面研究。△
,E-mail:penglinhui@sina.com。
??·臨床研究
10.3969/j.issn.1671-8348.2017.20.014
R657.4
A
1671-8348(2017)20-2780-02
2017-01-12
2017-03-16)

