利拉魯肽聯合甘精胰島素對新診斷2型糖尿病的療效觀察
施劭鋒,陳根本,柯 涓,薛耀明
(1.南方醫科大學,廣州 510515;2.南方醫科大學附屬潮州中心醫院內分泌科 521000; 3.廣東省潮州市庵埠華僑醫院內二科 521000;4.南方醫科大學南方醫院內分泌代謝科,廣州 510515)
利拉魯肽聯合甘精胰島素對新診斷2型糖尿病的療效觀察
施劭鋒1,2,陳根本3,柯 涓2,薛耀明4△
(1.南方醫科大學,廣州 510515;2.南方醫科大學附屬潮州中心醫院內分泌科 521000; 3.廣東省潮州市庵埠華僑醫院內二科 521000;4.南方醫科大學南方醫院內分泌代謝科,廣州 510515)
目的 探討利拉魯肽聯合甘精胰島素治療新診斷2型糖尿病患者的療效。方法 選取南方醫科大學附屬潮州中心醫院內分泌科2014年8月至2015年12月新診斷2型糖尿病患者61例,按照隨機數字表法分為兩組。觀察組(29例)給予利拉魯肽聯合甘精胰島素治療,對照組(32例)給予胰島素強化治療,分析比較兩組治療前后的療效。結果 治療12周后,所有患者空腹血糖(FPG)、餐后2 h血糖(PPG)、糖化血紅蛋白(HbA1c)、空腹C肽(FCP)、餐后2 h C肽(PCP)、胰島素抵抗指數(HOMA-IR)、總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白膽固醇(LDL-C)和體質量指標均有所下降,而胰島β細胞功能指數(HOMA-β)、高密度脂蛋白膽固醇(HDL-C)均有所上升,兩種治療方法均安全有效。觀察組起效較快,在治療4周后,上述各項指標較治療前均明顯改善;觀察組在治療4、12周后,上述指標均顯著優于對照組,差異有統計學意義(P<0.05)。結論 利拉魯肽聯合甘精胰島素在降糖、調脂、降體質量和胰島功能恢復方面都顯著優于胰島素強化治療。
糖尿病,2型;利拉魯肽;甘精胰島素;胰島β細胞
2型糖尿病是指胰島β細胞分泌缺陷和胰島素抵抗為主要特征的代謝異常性疾病。近年來的研究顯示,早期實施短期胰島素強化治療,能夠快速清除葡萄糖毒性和部分恢復胰島β細胞功能,但大劑量胰島素的使用可能出現面臨著降糖、減重及其他危險因素控制等多方面挑戰,例如水腫、體質量增加及嚴重低血糖等風險。
胰高血糖素樣肽1(glucagon-like peptide-1,GLP-1)是人體內的一種腸源性激素,也稱腸促胰素,近年來的研究揭示了腸促胰素在血糖控制和保護β細胞功能方面具有明顯的優異性,尤其對餐后血糖有一定的控制作用,為2型糖尿病的治療提供了新的選擇[1]。利拉魯肽為GLP-1類似物,是在胰高血糖素樣肽基礎上通過人工合成技術合成和提取的促胰島素分泌物質,既保留了天然人GLP-1的功效,又具有半衰期長的優點[2-3]。本研究應用利拉魯肽聯合甘精胰島素治療新診斷2型糖尿病患者,具有更為良好的治療效果,現將研究結果報道如下。
1 資料與方法
1.1 一般資料 選取2014年8月至2015年12月南方醫科大學附屬潮州中心醫院內分泌科新診斷2型糖尿病患者61例。納入標準:新診斷的2型糖尿病患者診斷及分型標準按WHO1999標準,糖化血紅蛋白(HbA1c)≥9.0 mmol/L。排除標準:繼發性糖尿病;合并糖尿病急性并發癥;合并肝腎功能不全,甲狀腺疾病、惡性腫瘤、心腦血管疾病、慢性胰腺炎、精神性疾病、感染性疾病;妊娠。按照隨機數字表法將患者分為觀察組和對照組。觀察組29例,其中男17例,女性12例,年齡37~61歲,平均(38.97±6.58)歲,體質量73~112 kg,平均(89.65±12.54)kg,體質量指數(BMI)24~37 kg/m2,平均BMI(29.05±4.87)kg/m2;對照組32例,其中男20例,女12例,年齡37~60歲,平均(38.58±6.01)歲,體質量74~108 kg,平均(88.91±12.01)kg,BMI 24~38 kg/m2,平均BMI(29.12±4.14)kg/m2。兩組患者在性別、年齡、病程、體質量和BMI比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法 所有患者入組后均進行糖尿病教育,對照組給予預混胰島素強化治療,使用門冬胰島素30注射液(商品名:諾和銳30,廠商:丹麥諾和諾德公司,國藥準字號:S20133006),按體質量×0.5為起始劑量,平均分配于早、晚餐前皮下注射,每3天監測1次空腹血糖(FPG)及三餐餐后2 h血糖(PPG),胰島素量每次調整2~4 U。觀察組給予利拉魯肽聯合甘精胰島素治療,利拉魯肽注射液(商品名:諾和力,廠商:丹麥諾和諾德公司,國藥準字:J20110026)每天1次,睡前皮下注射,起始劑量0.6 mg/d,根據FPG水平逐漸調節用量至1.2 mg/d,最大劑量控制于1.8 mg/d;同時給予甘精胰島素注射液[商品名:來得時,廠商:賽諾菲安萬特(北京)制藥有限公司,國藥準字:J20120021]每晚1次,睡前皮下注射,起始量按體質量×0.2,根據246法則予調整劑量,FPG 4.4~7.2 mmol/L,PPG<10 mmol/L,療程12周。
1.3 觀察指標 收集兩組患者治療前、治療后第4周和第12周的FPG、PPG、HbA1c、空腹C肽(FCP)、餐后2 h C 肽(PCP)、胰島素抵抗指數(HOMA-IR)、胰島β細胞功能指數(HOMA-β)、BMI及血脂情況。其中FPG和PPG采用葡萄糖氧化酶法測定,HbA1c采用高壓液相法測定,FCP和PCP采用酶免疫磁分離法測定,HOMA-β和HOMA-IR采用改進HOMA模型評估,血脂水平采用ELISA法測定。
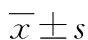
2 結 果
2.1 兩組患者血糖和胰島功能指標比較 兩組患者血糖和胰島功能指標(FPG、PPG、HbA1c、FCP、PCP、HOMA-IR)均有所下降,其中觀察組在治療4周后,上述指標水平明顯低于治療前,而對照組在治療12周后才明顯低于治療前,差異有統計學意義(P<0.05)。觀察組在治療4、12周后,其血糖、胰島功能指標均顯著低于對照組,差異有統計學意義(P<0.05)。兩組患者的HOMA-β有所增高,其中觀察組在治療4周后,其HOMA-β明顯高于治療前,對照組在治療12周后,其HOMA-β才明顯高于治療前,差異有統計學意義(P<0.05)。觀察組在治療4、12周后,其HOMA-β均顯著高于對照組,差異有統計學意義(P<0.05)。見表1。
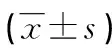
表1 兩組患者血糖和胰島功能指標比較
*:P<0.05,與治療前比較;#:P<0.05,與對照組比較
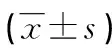
表2 兩組血脂指標變化比較
*:P<0.05,與治療前比較;#:P<0.05,與對照組比較
2.2 兩組血脂指標比較 兩組患者的血脂指標[總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白膽固醇(LDL-C)]在治療隨訪期間均有所下降,其中觀察組在治療4周后,其上述指標明顯低于治療前,差異有統計學意義(P<0.05)。觀察組在治療4、12周后,其上述指標均顯著低于對照組,差異有統計學意義(P<0.05)。兩組患者的高密度脂蛋白膽固醇(HDL-C)有所增高,其中觀察組治療4周后明顯高于治療前,差異有統計學意義(P<0.05)。觀察組在治療4、12周后HDL-C顯著高于對照組,差異有統計學意義(P<0.05)。見表2。
2.3 兩組體質量比較 兩組患者體質量和BMI有所下降,其中觀察組在治療4周后,其水平明顯低于治療前,而對照組在治療12周后,其水平明顯低于治療前,差異有統計學意義(P<0.05);觀察組在治療4周和12周后,其水平低于對照組,差異有統計學意義(P<0.05)。見表3。
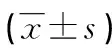
表3 兩組體質量比較
*:P<0.05,與治療前比較;#:P<0.05,與對照組比較
3 討 論
糖尿病是一種臨床常見的多發性代謝性疾病,可伴發多種并發癥,威脅著患者的身心健康,同時也因其普遍的“三多一少”的臨床癥狀嚴重影響患者的生活質量。現已明確,發病率最高的2型糖尿病的發生主要與機體自身的胰島素抵抗和胰島細胞功能障礙導致的胰島素分泌不足密切有關[4]。既往針對2型糖尿病患者的治療多采用口服降糖藥,而對于血糖較高、控制不良或口服糖尿病已耐受的患者,臨床上現主張給予胰島素治療,以直接地進行不足胰島素的補充和供給。近年來提倡的新診斷2型糖尿病患者早期應用胰島素強化降糖治療,療效明確,可有效控制血糖,去除高糖毒性,并在一定程度上有利于胰島細胞功能的恢復,對于減少糖尿病患者的并發癥發生概率和生活質量的提高具有積極意義[5]。盡管胰島素對于控制糖尿病患者的血糖具有積極作用,但大多數糖尿病患者在采取胰島素治療后,多可出現不同程度的體質量增加,在一定程度上增加了患者發生低血糖的概率,甚至可導致患者發生胰島素抵抗,不僅不利于正常范圍血糖的控制,也為后期的治療增加了極大的負擔[6]。
GLP-1 是人體內的一種腸源性激素,也稱腸促胰素,由位于胃腸道黏膜L細胞分泌,與GLP-l受體結合,產生GLP-1受體激動后效應,包括促進胰島β細胞分泌胰島素,抑制胰島α細胞分泌胰高血糖素而降低血糖,抑制胰島β細胞凋亡,促進胰島β細胞增殖,減少食物攝取和減慢胃腸排空,同時還能增強心臟功能。近年來的研究揭示了腸促胰素在血糖控制和保護β細胞功能方面的優異性,為2型糖尿病的治療提供了新的選擇[1]。由于天然人GLP-1易被體內廣泛分布的二肽基肽酶(DPP-IV)降解,其半衰期很短,只有1~2 min,因此限制了天然人GLP-1 的開發和應用,而利拉魯肽作為GLP-1 類似物,在GLP-1 的分子結構上更換了一個氨基酸,并增加了一個16 碳棕櫚酰脂肪酸側鏈,與天然人GLP-1 有97% 的高度同源性。因此利拉魯肽既保留了天然人GLP-1 的功效,又因為有一個脂肪酸側鏈而克服了其易被二肽基肽酶降解的缺點,半衰期長達12~14 h,從而實現作用時間超過24 h,在藥代動力學和藥效學上具有了每日1次給藥的特性,可作為新型控制血糖藥物[7]。甘精胰島素作為一種基礎胰島素,對空腹血糖控制好;利拉魯肽作為人GLP-1類似物,對餐后血糖有一定的控制作用;二者聯合能同時控制好空腹及餐后血糖,減少胰島素用量,避免體質量增加。目前關于利拉魯肽聯合甘精胰島素治療新診斷2型糖尿病患者的療效隨訪評估研究甚少,利拉魯肽具有相較于GLP-1更為高效的葡萄糖依賴性促胰島素分泌作用,可在修復胰島細胞功能、抑制胰高血糖素分泌的同時有效控制患者的體質量,降低患者的HOMA-IR[8-10]。關于利拉魯肽降低胰島素抵抗的作用現已得到普遍認可,利拉魯肽不僅能有效避免胰島素治療帶來的體質量上升,而且對于降低低血糖、高胰島素血癥的風險也具有積極意義,但目前關于利拉魯肽的降糖治療僅僅停留在單純使用上,考慮到利拉魯肽作為人GLP-1類似物,對餐后血糖有一定的控制作用,而甘精胰島素作為一種基礎胰島素,對FPG控制好,二者的作用具有互補性。
本研究發現,與治療前相比較,所有患者在治療12周后,FPG、PPG、HbA1c、FCP、PCP、HOMA-IR、TC、TG、LDL-C、體質量和BMI均有所下降,HOMA-β和HDL-C有所上升,證實兩組治療方法均安全有效。與強化胰島素治療的患者相比,甘精胰島素聯合利拉魯肽治療起效快,在治療4周后,上述指標均有明顯改善,與治療前相比差異有統計學意義(P<0.05);而強化胰島素治療的患者,在治療12周后,上述指標才有明顯改善(P<0.05)。患者經甘精胰島素聯合利拉魯肽治療4周、12周后,其上述指標改善均明顯優于同期經強化胰島素治療的患者(P<0.05)。
甘精胰島素聯合利拉魯肽應用于新診斷2型糖尿病治療的優勢與以下因素有關:(1)利拉魯肽與人天然GLP-1同源性為 97%以上,通過有效激活胰腺GLP-1受體,葡萄糖依賴性刺激胰島β細胞分泌胰島素,抑制胰高血糖素,同時通過延長胃排空時間,抑制食欲中樞,減少能量攝入,降低體質量,顯著改善HbA1c水平,降低低血糖風險[11-12]。(2)甘精胰島素降糖作用持久,在大部分患者體內可持續至24 h以上,無明顯峰值和波動現象,可穩定地為機體提供生理基礎的胰島素量,利拉魯肽可有效改善2型糖尿病患者餐后血糖增高現象,而且在患者胰島β細胞受損的情況下,聯合使用利拉魯肽不僅可供應餐時胰島素,還能完善胰島素的生理需求量[13-14]。因此,利拉魯肽可充分避免因胰島素劑量過度而導致的低血糖、胰島素抵抗、高胰島素血癥和體質量增加等風險。對于新診斷2型糖尿病患者應在基礎胰島素降糖治療同時輔以利拉魯肽,從而有效地控制血糖效果和降低并發癥。
綜上所述,利拉魯肽聯合甘精胰島素在降糖、調脂、降體質量和胰島功能恢復效果方面顯著優于強化胰島素治療,值得臨床推廣應用。
[1]潘長玉.2型糖尿病早期應用利拉魯肽的益處[J].中華內分泌代謝雜志,2012,28(4):1-4.
[2]陳睿,陳莉明,于珮,等.利拉魯肽和門冬胰島素30對超重和肥胖2型糖尿病患者的療效和安全性比較[J].中華糖尿病雜志,2013,5(5):270-274.
[3]牛顏麗,吳國富,袁靖.胰島素治療的肥胖2型糖尿病患者加用利拉魯肽的臨床療效研究[J].中國全科醫學,2014,17(1):56-60.
[4]馬鳳海,李秀鈞.胰島β細胞自身胰島素抵抗和2型糖尿病——胰島素抵抗研究的新領域[J].國外醫學(內分泌學分冊),2004,24(3):154-155.
[5]耿勁松,陳英耀,吳博生.胰島素注射筆相對于傳統注射器治療糖尿病效果的系統評價[J].中國全科醫學,2014,17(2):173-176.
[6]梁翠格,董慶玉,杜文華,等.2型糖尿病持續皮下胰島素輸注治療起始劑量與體質指數相關性研究[J].實用醫學雜志,2014(15):2408-2410.
[7]Yang W,Chen L,Ji Q,et al.Liraglutide provides similar glycaemic control as glimepiride (both in combination with metformin) and reduces body weight and systolic blood pressure in Asian population with type 2 diabetes from China,South Korea and India:a 16-week,randomized,doubl[J].Diabetes Obes Metab,2011,13(1):81-88.
[8]楊文英,劉曉民,馬建華,等.利拉魯肽與格列美脲聯合二甲雙胍對2型糖尿病的療效和安全性比較[J].中華糖尿病雜志,2011,3(6):457-462.
[9]郭曉蕙.利拉魯肽對胰島β細胞保護作用的研究進展[J].中華內分泌代謝雜志,2011,27(10):877-880.
[10]鄒大進.人胰升糖素樣肽1類似物利拉魯肽減輕2型糖尿病患者體重的作用[J].中華內分泌代謝雜志,2011,27(8):703-706.
[11]胡瑛,蘇欣,劉靈佳,等.胰升糖素樣肽1類似物利拉魯肽對正常人和1型糖尿病患者CD4+CD25-T細胞增殖的影響[J].中華內分泌代謝雜志,2013,29(6):474-478.
[12]陸菊明.利拉魯肽提高2型糖尿病患者復合終點達標率[J].中華內分泌代謝雜志,2012,28(7):609-612.
[13]王遠征,曲琨.甘精胰島素聯合諾和靈R強化治療初發2型糖尿病的療效與安全性[J].山東醫藥,2012,52(21):73-74.
[14]劉湘茹,胡德龍,薛珮怡,等.甘精胰島素聯合瑞格列奈與雙相門冬胰島素治療新診斷2型糖尿病的效果比較[J].廣東醫學,2014,34(10):1603-1605.
Efficacy observation of liraglutide combined with glargine insulin in treatment of newly diagnosed type 2 diabetes mellitus
ShiShaofeng1,2,ChenGenben3,KeJuan2,XueYaoming4△
(1.SouthernMedicalUniversity,Guangzhou,Guangdong510515,China;2.DepartmentofEndocrinology,AffiliatedChaozhouCentralHospital,SouthernMedicalUniversity,Chaozhou,Guangdong521000,China; 3.SecondDepartmentofInternalMedicine,AnbuOverseasChineseHospital,Chaozhou,Guangdong521000,China; 4.DepartmentofEndocrinologyandMetabolism,NanfangHospital,SouthernMedicalUniversity,Guangzhou,Guangdong510515,China)
Objective To investigate the effect of liraglutide combined with glargine insulin in treating the patients with newly diagnosed type 2 diabetes mellitus (T2DM).Methods Sixty-one cases of newly diagnosed T2DM in the endocrinology department of Affiliated Chaozhou Central Hospital of Southern Medical University,from August 2014 to December 2015 were selected and divided into two groups according to the random number table.The observation group (29 cases) was treated with liraglutide combined with glargine insulin and the control group (32 cases) was given the intensive insulin therapy.The curative effects before and after treatment were analyzed and compared between the two groups.Results The fast plasma glucose(FPG),postprandial 2 h blood glucose(PPG),glycosylated hemoglobin(HbA1c),fasting C peptide(FCP),postprandial 2 h C peptide(PCP),insulin resistance index(HOMA-IR),blood lipid indicators and body mass index after 12-week treatment were decreased in the treatment and follow up periods,while pancreatic β cell function index (HOMA-β) and HDL-C were increased,indicating that the two kinds of treatment method all were effective.The effect onset in the observation group was faster,the above indexes after 4-week treatment were significantly improved compared with before treatment.The above indexes after 4-,12-week treatment in the observation group were significantly superior to those in the control group,the difference was statistically significant(P<0.05).Conclusion Liraglutide combined with glargine insulin has better effect in the aspects of reducing blood glucose,regulating blood lipid,decreasing the body mass and islet function recovery than the intensive insulin treatment and is worthy of clinical promotion and application.
diabetes mellitus,type 2;Liraglutide,Glargine Insulin,Pancreatic beta cells
施劭鋒(1982-),主治醫師,碩士,主要從事內分泌方面研究。△
,E-mail:yaomingxue@126.com。
??·臨床研究
10.3969/j.issn.1671-8348.2017.20.011
R587.1
A
1671-8348(2017)20-2770-04
2017-02-10
2017-04-18)

