右心耳房性心動過速消融1例
馬芳芳,劉 剛
(河北醫科大學第一醫院 心臟中心,河北 石家莊 050071)
·病例報告·
右心耳房性心動過速消融1例
馬芳芳,劉 剛
(河北醫科大學第一醫院 心臟中心,河北 石家莊 050071)
房性心動過速;導管消融術
局灶性房性心動過速(房速)通常見于右房界嵴、冠狀竇口、三尖瓣環、房間隔以及肺靜脈口、二尖瓣環,但其他部位如右心耳房速較為少見,本文報道心肌致密化不全右心耳房速成功射頻消融1例,術后患者心功能,遠期預后得到有效改善。
1 臨床資料
1.1 病歷摘要 患者女,15歲,半年前開始胸悶不適,1月前癥狀加重,出現夜間憋醒、陣發性呼吸困難,坐起后癥狀有所緩解。既往體健,無家族史。查體時發現心尖部可聞及收縮期3/6級雜音。12導聯心電圖顯示窄QRS波群,心率140次/min,P波形態Ⅰ、aVL正向;Ⅱ、Ⅲ、aVF直立;V1負向(圖1)。胸片報告心胸比率0.62,符合擴張型心肌病;左側胸膜增厚;左側少量胸腔積液(圖2)。經胸超聲提示左心房橫徑(LA)41 mm,左心室舒張末期內徑(LVDd)63 mm,左心室射血分數(LVEF)25%,左心耳可探及6.7 mm×4.1 mm不規則的中低回升團(考慮附壁血栓)。二尖瓣重度返流,肺動脈收縮壓39 mmHg,左心室心尖部心肌呈海綿狀改變,致密化心肌厚度2.7 mm,非致密化心肌厚度10 mm,考慮心肌擴張樣改變伴左心室心尖部心肌致密化不全。進一步檢查心臟核磁,心尖部分致密化不全,左心室外側壁1.4 cm,左心室增大、室壁增厚,符合擴張型心肌病(圖3)。
1.2 診治過程 入院后給予華法林鈉片抗凝,經治療患者心力衰竭癥狀較前好轉,左心耳附壁血栓消失。行電生理檢查及房性心動過速射頻消融術。在Ensite Velosity三維系統下沿股靜脈送入環肺靜脈電極,構出右心房激動圖,發現右心耳內房波最早提前約50 ms(圖 4),遂送入冷鹽水灌注消融導管至右心耳標測最早激動點給予20~30 W 42 ℃試消融,反復嘗試未能成功,我們考慮消融導管頭端貼靠不良所致,換用SWATRZ鞘管送至右心耳處,給予右心耳造影,再次送入消融導管給予30 W 42 ℃,消融240 s,房速終止(圖 5)。隨訪患者,術后2個月左心室射血分數為(LVEF)46%,術后3個月心胸比率恢復正常,患者心功能明顯改善。
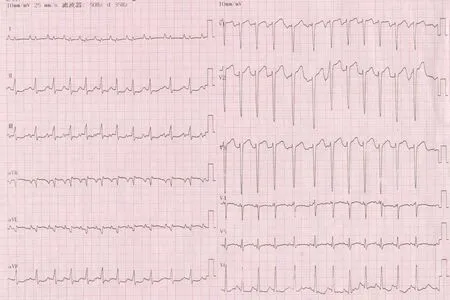
圖1 心電圖檢查 心率達140次/min,P波形態Ⅰ、aVL正向;Ⅱ、Ⅲ、aVF直立;V1負向,考慮患者為心律失常、房性心動過速
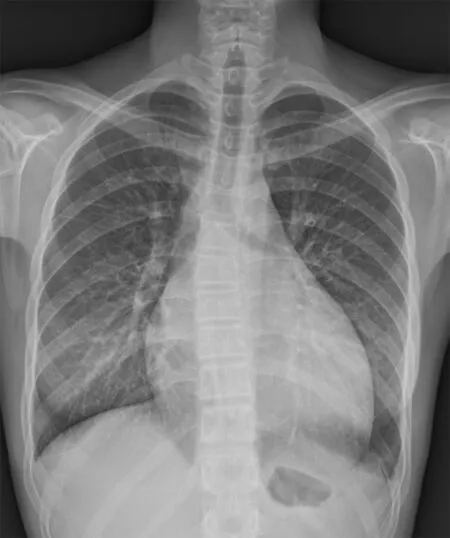
圖2 胸X線片 心胸比率0.62,符合擴張型心肌病;左側胸膜增厚;左側少量胸腔積液
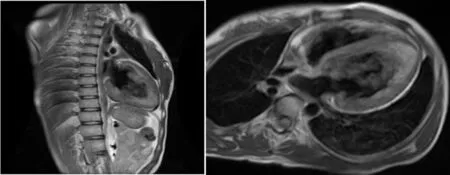
圖3 CT檢查 心臟增大,左心室增大為主,最大橫徑約6.0 cm,室間隔厚約1.2 cm,左心室外側壁約1.4 cm;心尖部致密心肌厚度約0.35 cm,其內測心肌疏松呈蜂窩狀,厚約1.3 cm
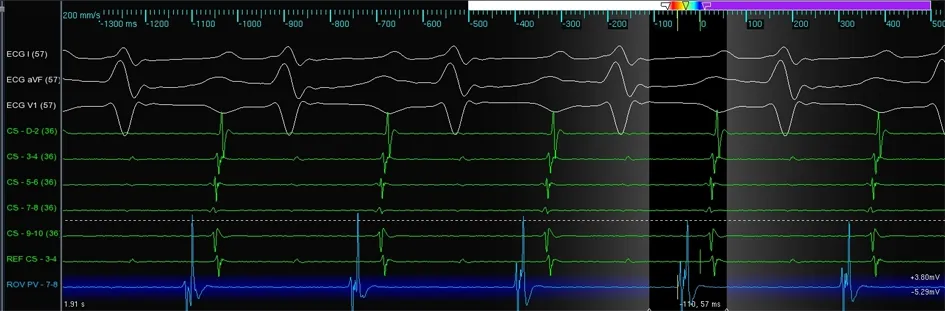
圖4 心房激動圖 經Ensite Velosity三維標測右心耳內房波最提前約50 ms
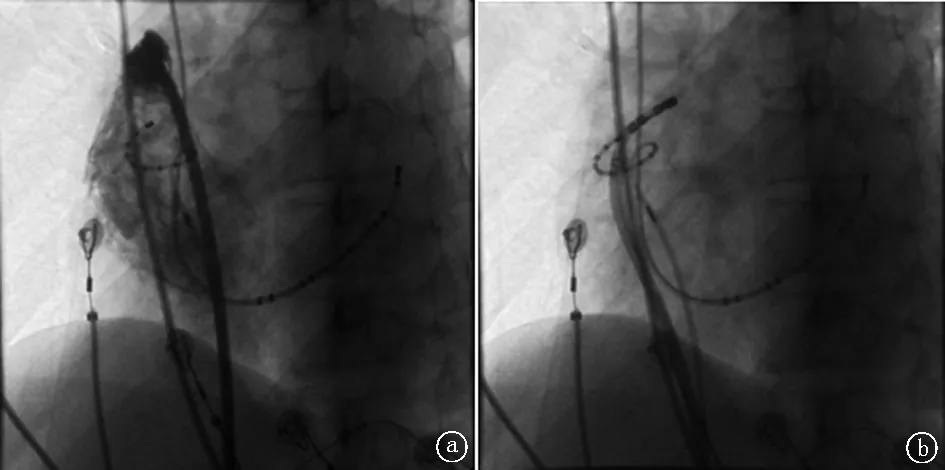
圖5 造影檢查 a.右心耳造影;b.消融靶點圖
3 討 論
據報道大約63%的局灶性房速起源于右心房,37%起源于左心房。右心房以界嵴、三尖瓣環以及冠狀竇口最為常見,起源于右心耳的較為少見。目前文獻中描述其發生率大約為3.8%~8%[1-2]。持續的右心耳房速易誘發致心律失常性心肌病[1]。右心耳房速心電圖特點[3],V1導聯P波呈現負向、頓挫或有切跡,胸前導聯P波逐漸直立,其范圍變化較大。下壁導聯P波通常直立或以直立為主。I導聯P波直立或呈等電位線,AVR導聯負向或呈等電位線,AVL導聯P波形態變化較大。若房速起源于左心耳,其下壁導聯和V1導聯P波直立;I及AVL導聯P波通常為倒置。
心耳往往呈指狀貼覆在心房前壁,其基底部較寬。心耳內通常是梳狀肌,它并不淺薄,但梳狀肌之間的心肌則極為稀薄[4]。因此,在導管消融心耳房速時,應避免導管張力過大穿破心耳導致心臟壓塞緊急危及生命情況的發生。由于心耳內梳狀肌較為豐富,且其易受機械牽拉而位置容易發生改變,目前臨床多采用冷鹽水灌注導管結合三維標測系統進行消融治療。由于心耳空間較狹小且易受導管牽拉而發生位置改變,故而對導管操控能力要求較高。為克服此不利因素,本病例利用SWATRZ鞘管送至右心耳處,給予右心耳造影,利用SWATRZ鞘管支撐送入消融導管固定消融位置,房速成功終止。也有學者報道經心包穿刺在心耳心外膜消融成功病例。少數失敗病人亦可經外科手術切除心耳而治療成功。Chun等[5]報道冷凍球囊技術隔離右心耳,成功終止傳統射頻消融技術未成功的房速。Roshan等[6]也報道冷凍消融技術終止房速的成功病例。
本例患者房速起源于右心耳,且頻率較快,射頻消融風險較高。患者心臟擴大考慮與患者心率較快相關,患者行房速射頻消融術后,轉為竇性心律,心功能得到了明顯的改善,并且心腔較前明顯縮小。明顯改善了患者的預后。
[1] Roberts-Thomson KC, Kistler PM, Haqqani HM, et al. Focal atrial tachycardias arising from the right atrial appendage: electrocardiographic and electrophysiologic characteristics and radiofrequency ablation[J]. J Cardiovasc Electrophysiol, 2007, 18(4):367-372.
[2] Freixa X, Berruezo A, Mont L, et al. Characterization of focal right atrial appendage tachycardia[J]. Europace, 2008,10(1):105-109.
[3] Kistler PM,Roberts-Thomson KC,Haqqani HM,et al. P-wave morphology in focal atrial tachycardia:development of an algorithm to predict the anatomic site of origin[J]. J Am Coll Cardiol, 2006,48(5):1010-1017.
[4] Ueda A, McCarthy KP, Sanchez-Quintana D, et al. Right atrial appendage and vestibule: further anatomical insights with implications for invasive electrophysiology[J]. Europace, 2013,15(5):728-734.
[5] Chun KJ, Ouyang F, Schmidt B, et al. Focal atrial tachycardia originating from the right atrial appendage: first successful cryoballoon isolation[J]. J Cardiovasc Electrophysiol, 2009, 20(3):338-341.
[6] Roshan J, Gizurarson S, Das M, et al. Successful cryoablation of an incessant atrial tachycardia arising from the right atrial appendage[J]. Indian Pacing Electrophysiol J, 2015,15(3):168-171.
河北省科技計劃項目(16277707D);河北省醫學科學研究重點課題計劃(20150190);河北省科技計劃項目(17277754D)
劉剛,Email: cardio2004@163.com
R547.1
A
1004-583X(2017)07-0621-02
10.3969/j.issn.1004-583X.2017.07.018
2017-06-26 編輯:武峪峰

