宮腔鏡手術治療子宮內膜息肉的優勢探討
任淑莉
(新疆烏蘇市人民醫院婦產科,新疆 烏蘇 833000)
子宮內膜息肉主要是子宮內膜局部過度增生導致的,是婦科臨床上的常見病和多發病。子宮內膜息肉在育齡期和絕經后人群中的發生率均較高,可實施常規刮宮術和宮腔鏡手術治療[1]。為此,本研究特采用回顧性分析的方式了解子宮內膜息肉患者中宮腔鏡手術的應用優勢,詳情如下。
1 資料與方法
1.1 臨床資料
對醫院婦產科門診和病房2017年2月-2018年2月收治的30例實施宮腔鏡手術治療和28例實施常規刮宮術治療的子宮內膜息肉患者的臨床資料進行回顧性分析,分別記為宮腔鏡組和常規組。宮腔鏡組年齡22-56歲,平均(45.6±6.8)歲,子宮內膜息肉個數1-4個,平均(2.4±0.5)歲;常規組年齡21-58歲,平均(45.4±6.6)歲,子宮內膜息肉個數1-4個,平均(2.4±0.4)歲。組間臨床資料經對比差異無統計學意義(P>0.05)。
1.2 方法
常規組均實施常規刮宮術,術前常規進行白帶常規、血常規、凝血功能和心電圖等檢查,患者在全身麻醉下實施手術。
宮腔鏡組均實施電子宮腔鏡手術,術前常規檢查方法與常規組完全相同,且患者均實施全身麻醉,采用電子宮腔鏡系統(沈大內鏡)利用環狀電極將病灶切除,功率設定為80~100W,將息肉基底部有效切除,并對其周圍組織進行針對性處理。
1.3 觀察指標
對比手術時間、術中出血量、息肉完全清除率、術后并發癥發生率和復發率,其中并發癥隨訪時間為術后3個月內,復發隨訪時間為術后12個月內。
1.4 統計學方法
將SPSS18.0軟件作為工具進行統計學分析,采用“±s ”表示,采用x2檢驗,計數資料以百分數(%)表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 手術時間、術中出血量、息肉完全清除率對比
宮腔鏡組手術時間短于常規組差異有統計學意義(P<0.05),術中出血量少于后者差異有統計學意義(P<0.05),息肉完全清除率高于后者差異有統計學意義(P<0.05),見表1。
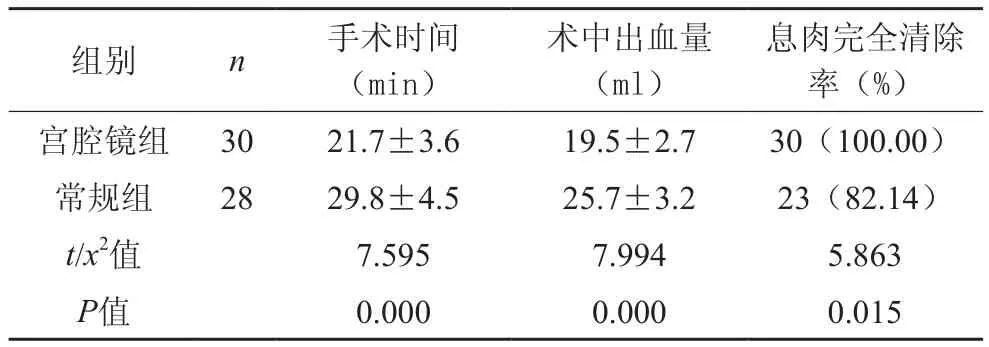
表1 手術時間、術中出血量、息肉完全清除率對比
2.2 術后并發癥發生率和復發率對比
宮腔鏡組術后無并發癥,常規組術后有1例宮腔感染,并發癥發生率分別為0.00%(0/30)、3.57%(1/28),對比差異無統計學意義(x2=1.090,P>0.05);宮腔鏡組和常規組復發率分別為0.00%(0/30)、25.00%(7/28),對比差異有統計學意義(x2=8.529,P<0.05)。
3 討 論
子宮內膜息肉以子宮腔內單個或多個表面光滑的腫物、蒂長短不一為主要表現,常可導致陰道不規則流血、不孕。子宮內膜息肉雖然臨床治療的難度不大,但是術后復發的風險較高,且如何能夠在微創的前提下進行有效地治療也是目前臨床研究的重點內容。
本次研究中,宮腔鏡組手術時間短于常規組,術中出血量少于后者,且息肉完全清除率明顯高于常規組,可知宮腔鏡手術在子宮內膜息肉患者中應用能夠有效縮短手術時間,減少術中出血量,不僅能夠減輕創傷,同時還可提升息肉完全清除率。此外,宮腔鏡組并發癥發生率與常規組相近,而前者復發率明顯低于后者,證實二者的安全性相近,但是宮腔鏡手術能夠有效減少復發情況。電子宮腔鏡切除子宮內膜息肉的過程中采用環狀電極方法,有利于完整切除病灶,并且對周圍的組織進行針對性處理也能夠有效避免復發[2]。由此可知,宮腔鏡手術治療子宮內膜息肉的過程中具有明顯的優勢,并且該術式操作簡單,能夠為手術操作者提供良好的手術野,因此能夠有效避免減輕對周圍組織的創傷,故而更符合患者微創治療的需求,對復發的控制效果也更佳[3]。
綜上所述,在子宮內膜息肉患者中宮腔鏡手術治療的創傷小,息肉完全清除率高,且安全可靠,復發少,優勢明顯,值得借鑒。
[1] 李麗敏,王凱怡.不同宮腔鏡手術方式治療子宮內膜息肉療效比較[J].中國醫師雜志,2016,18(4):618-620.
[2] 喬嶠,李秀芬.宮腔鏡手術聯合孕激素對多發性子宮內膜息肉術后復發的影響[J].中國婦產科臨床雜志,2017,18(3):259-260.
[3] 楊書琴,李娜.宮腔鏡下電切術治療子宮內膜息肉的療效分析[J].中國計劃生育和婦產科,2017,36(10):63-67.

