營養評價與支持在提高胃癌患者手術適應性中的應用效果
溫曉萌 韓小云 蔣紅媛
營養評價與支持在提高胃癌患者手術適應性中的應用效果
溫曉萌 韓小云 蔣紅媛
目的:探討營養評價與支持在提高胃癌患者手術適應性中的應用效果。方法:選取我院普外科2015年1~12月收治的42例胃癌患者為研究對象,采用營養風險篩查2002工具評估營養風險,隨機將其等分為觀察組和對照組,對照組術前遵醫囑給予一般營養支持;觀察組在對照組基礎上給予系統化營養風險評估與營養支持,比較兩組患者手術適應性及預后。結果:觀察組術后排氣時間、排便時間、住院時間短于對照組,術后并發癥的發生率低于對照組,術后7 d的體質量差小于對照組,差異有統計學意義(P<0.05);觀察組術后7 d的人血白蛋白平均干預率均高于對照組,差異有統計學意義(P<0.05)。結論:術前對胃癌患者進行營養評價是十分必要的,對于篩查出有營養風險的患者給予營養支持能夠提高患者手術適應性,減少其并發癥,促進患者康復。
營養評價;胃癌;手術;適應性;營養支持
胃癌是臨床常見疾病,居癌癥死因的第2位。手術是胃癌患者的首選治療手段,其術前一般存在進食不足、癌腫消耗的情況,機體存在組織蛋白質分解亢進、負氮平衡、代謝紊亂,部分術前患者合并有營養不良。據相關研究報道[1],胃癌術前營養不良的比例高達43%,營養不良是胃癌患者術后并發癥的獨立危險因素。因此,在術前對患者進行營養風險評估,結合實際情況制定營養支持方案是十分必要的。營養風險篩查2002(NRS2002)是由歐洲腸外腸內營養學會開發的營養評估工具,對于NRS評分≥3分的患者應給予營養支持[2]。本研究選取我院普外科2015年1~12月收治的42例胃癌患者為研究對象進行分組比較,分析營養評價的應用效果,現報道如下。
1 資料與方法
1.1 一般資料 本組患者42例,均為胃癌手術患者,納入標準:(1)符合胃癌診斷標準。(2)年齡18~65歲。(3)經胃鏡及病理學診斷確診。(4)均知情同意。(5)術前1個月未使用過導瀉藥、微生態活菌劑、抗生素。(6)無凝血功能障礙、貧血及惡液質。(7)均采用胃癌根治術治療。(8)患者溝通自如,能夠正確回答問題。(9)均采用NRS評分進行營養風險評估,且NRS評分≥3分。排除標準:(1)其他重要器官嚴重疾病。(2)神經系統、血液系統、消化系統疾病等。(3)合并有甲亢、糖尿病。(4)合并有闌尾炎、膽囊炎、腸梗阻等可導致患者出現惡心、嘔吐、腹脹等消化道癥狀的疾病。(5)腸道炎癥、穿孔等表現,既往有胃腸手術史。(6)急診手術者。將該組患者采用數字表法隨機分為觀察組和對照組,觀察組中男12例,女性9例;年齡31~72歲;平均(53.8±17.6)歲。病理類型:腺癌18例,鱗癌3例;手術類型:全胃切除2例,胃大部切除19例。對照組中男12例,女9例;年齡29~73歲,平均(56.9±16.3)歲;手術類型:全胃切除4例,胃大部切除17例。病理類型:腺癌16例,鱗癌5例。兩組患者性別、年齡、病情比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 對照組遵醫囑給予一般營養支持。觀察組在此基礎上給予系統化營養風險評估與營養支持,具體措施如下:
1.2.1 營養風險評估 調查前嚴格培訓調查人員,培訓合格后進行相關評估和調查。所有患者均于入院后第2天進行身高和體重測量。營養風險評估采取NRS2002標準問卷調查[3],該調查表共包括3項內容,分別為營養受損狀態、疾病評分以及年齡,疾病評分中,1分為慢性疾病急性發作或有并發癥、髖骨骨折、血液透析、肝硬化、一般惡性腫瘤患者以及糖尿病;2分為腦卒中、重度肺炎、血液惡性腫瘤、腹部大手術;3分為骨髓移植、顱腦損傷。營養狀態分為3個部分:體重指數(BMI)<18.5 kg/m2為3分;因嚴重的水腫、胸腹水不能準確測量BMI者,且無嚴重的肝腎功能異常者采用白蛋白 (ALB)來代替(ALB<30 g/L為營養不良),臥床或昏迷患者以軟尺測量身高;1周內進食量較從前減少,其中1分為減少25%~50%;2分為51%~75%;3分為76%~100%;體重下降:3個月內下降>15%為1分,2個月內為2分,1個月內為1分。年齡>70歲為1分,<70歲為0分。當NRS評分≥3分為存在營養風險,需要制定營養計劃。
1.2.2 營養支持 營養支持的界定:腸內營養定位為口服補充營養或經管飼補充營養,給予能量在62.73 kJ/(d·kg)。腸外營養定義為經靜脈給予葡萄糖、氨基酸以及脂肪乳等2種以上的營養素產品[4]。對存在營養風險的患者術前3 d起給予營養支持,即在日常飲食的基礎上指導患者口服1000 ml腸內營養乳劑(能全力,富含大量膳食纖維),4184 kJ/L,持續7 d。所用患者的手術均由我院普外科具備熟練胃腸外科手術經驗的醫師完成。術前常規腸道準備,術后均給予能全力腸內營養支持,兩種患者營養方案相同。營養支持的時間為5 d以上。同時對術后第1天白蛋白水平<15 g/L的患者輸注人血白蛋白(Alb),Hb<70 g/L者輸注紅細胞。
1.3 觀察指標 (1)記錄患者術后適應性,包括首次肛門排氣時間、排便時間、術后并發癥、住院時間、術后7 d與術前體重差、營養指標情況。其中胃癌術后的并發癥統計包括吻合口瘺、切口感染以及吻合口出血。(2)比較兩組患者營養指標,即Alb值,取患者的外周靜脈血5 ml,放入肝素抗凝管中,2500 r/min離心10 min,放入-40 ℃冰箱保存后統一檢測。采用美國貝克曼庫爾特公司的全自動生化分析儀統一檢測。
1.4 統計學處理 采用SPSS 18.0統計軟件,計數資料采用兩獨立樣本的χ2檢驗,計量資料符合正態分布的采用兩獨立樣本的t檢驗,符合偏態分布的采用秩和檢驗。檢驗水準α=0.05。
2 結 果
2.1 兩組患者術后適應性比較(表1)
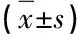
表1 兩組患者術后適應性比較
注:兩組患者術后并發癥中,觀察組切口感染1例,腹脹1例,合計2例;對照組切口感染4例,吻合口出血3例,合計8例。1)為t’值,2)為t值,3)為χ2值,4)為u值
2.2 兩組患者Alb比較(表2)
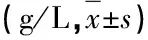
表2 兩組患者Alb比較
注:兩組患者術后Alb比較,組間、不同時間點、組間與不同時間點交互作用均有統計學意義,P<0.05
3 討 論
胃癌在我國各種惡性腫瘤中居首位,死亡率較高,嚴重危害人類的身體健康。胃癌的致病因素較為復雜,與患者的飲食習慣、生活習慣及地域環境等因素有關。近年來,我國胃癌的發病率有逐漸增加的趨勢。對于有條件接受手術治療的患者,盡早手術治療,切除病灶,是延長患者生存期,改善預后的關鍵。但胃癌患者由于長期厭食、進食不足及營養消耗,術前常合并有營養不良。手術創傷及應激又能加重這種營養不良狀態,繼而降低患者對手術及術后相關治療耐受性,同時對臨床結局造成不良影響[4]。有調查研究顯示[5],胃癌患者入院時營養不良的發生率為17.3%,而營養風險的發生率高達50.1%。營養不良對于胃癌手術患者最顯著的影響是可增加術后并發癥的發生率以及延長住院時間[6]。因此,胃癌患者手術前全面、有預見性的營養狀態評估以及營養支持是非常重要的。
NRS2002是用于住院患者營養篩查的常用工具,由歐洲腸外、腸內營養學會于2003年養殖,是迄今為止唯一基于128個隨機對照研究循證基礎的營養篩查工具[7]。NRS2002自2005年引入中國后已在臨床廣泛應用,其簡單易行,在臨床上醫師、營養師及護士都可進行操作。NRS2002評分由疾病嚴重程度、年齡調整評分以及營養狀況評分3個部分組成,當評分≥3分時認為有營養風險。有研究認為NRS評分可作為預測直腸癌術后并發癥的一項獨立危險因素[8]。本研究將NRS2002作為胃癌患者術前的營養評價工具,結果發現,40例胃癌患者的NRS評分均≥3分,合并有一定程度的營養風險。通過隨機分組比較發現,術前進行營養支持的胃癌手術患者術后排氣時間、排便時間、住院時間短,術后7 d的體重減少小,Alb,PA水平高,而且并發癥少,差異有統計學意義(P<0.05)。有研究認為[9],對于無營養風險的患者術前進行營養支持并不能顯著減少術后并發癥的發生,對該部分患者不推薦營養支持。NRS評分無創,且可重復操作,但由于其主觀性太強,在臨床應用中也存在一些問題,對于部分農村患者偏倚性較大[10],在實際操作過程中應該充分考慮。
綜上所述,術前對胃癌患者進行營養評價是十分必要的,對于篩查出有營養風險的患者給予營養支持,能夠提高患者手術適應性,減少并發癥發生,促進其康復。
[1] Kwon SJ.Evaluation of the 7th U1CC TNM staging system of gastric cancer[J].J Gastric Cancer,2011,11(2):78-85.
[2] 蔡有弟,黃師菊,陳妙霞,等.1256例外科住院病人營養風險篩查分析[J].全科護理,2016,14(20):2143-2144.
[3] 郭 劍,張 彧,田志宏,等.應用患者主觀營養胃癌患者術前營養關系的研究評估法PG-SGA評估狀況與術后結局[J].國際外科雜志,2015,42(10):654-658.
[4] 楊 平,陳 博,伍曉汀.胃癌住院患者營養風險及臨床營養支持現狀調查[J].中國普外基礎與臨床雜志,2011,18(6):620-624.
[5] 范銳心,黃 娟,陸 鵬,等.住院惡性腫瘤患者營養狀況及影響因素調查[J].廣東醫學,2015,36(24):3846-3848.
[6] 朱 磊,胡 松,徐 華,等.術前營養風險篩查對結腸癌患者圍手術期營養支持的臨床意義[J].中國普外基礎與臨床雜志,2015,22(6):700-704.
[7] 沈麗達,龍庭鳳,趙艷芳,等.胃癌患者營養風險篩查和營養支持治療調查分析[J].昆明醫科大學學報,2014,35(10):86-90.
[8] 周雷升,李 偉,劉克生,等.胃癌患者術前營養風險篩查與臨床結局分析[J].包頭醫學院學報,2016,32(5):18-21.
[9] 梁 濤,印義瓊,鐘 靜,等.胃腸道腫瘤病人營養風險的篩查[J].腸外與腸內營養,2012,19(5):218-219,222.
[10]馬純雪,徐曉瓊,黃仁微.胃腸道腫瘤患者營養風險篩查特點及其對術后并發癥的影響[J].中華全科醫學,2014,12(12):1902-1904.
(本文編輯 肖向莉)
Application effect of nutrition evaluation and support in improvement of operation adaptability of gastric cancer patients
WEN Xiao-meng,HAN Xiao-yun,JIANG Hong-yuan
(Changzhou First People’s Hospital,Changzhou 213000)
Objective:To discuss the application effect of nutrition evaluation and support in improvement of operation adaptability of gastric cancer patients.Methods:Selected 42 gastric cancer patients admitted in general surgery department of our hospital from January to December 2015, nutrition risk screening 2002 tool was used to evaluate the nutrition risks, and the patients were equally divided into observation group and control group, where patients in the control group
general nutrition support according to the doctor's advice before operation, and patients in the observation group received systematic nutrition risk evaluation and nutrition support on the basis of the control group, and patients in the two groups were compared in operation adaptability and prognosis.Results:The post-operation evacuation time, defecation time and length of stay of patients in the observation group were shorter than that of patients in the control group, the incidence rate of post-operation complications of patients in the observation group was lower than that of patients in the control group, the body mass difference 7 d after operation of patients in the observation group was less than that of patients in the control group, and the difference was statistically significant (P<0.05); the average intervention rate of human serum albumin 7d after operation of patients in the observation group was higher than that of patients in the control group, and the difference was statistically significant (P<0.05).Conclusion:It was quite necessary to evaluate the nutrition of gastric cancer patients before operation, for the patients screened with nutrition risk, giving nutrition support could improve their operation adaptability, reduce complications and promote their rehabilitation.
Nutrition evaluation;Gastric cancer;Operation;Adaptability;Nutrition support
213000 常州市 江蘇省常州市第一人民醫院手術室
溫曉萌:女,本科,主管護師
2016-12-20)
10.3969/j.issn.1672-9676.2017.09.039

