結(jié)直腸癌術(shù)前DSCT雙期增強(qiáng)掃描診斷TNM分期與術(shù)后病理的一致性研究
栗 斌,王 釗,楊東海
(1.河北省邢臺(tái)市人民醫(yī)院CTMR室 054000;2.河北省邢臺(tái)市人民醫(yī)院普外科 054000;3.邢臺(tái)醫(yī)專第二附屬醫(yī)院普外科,河北邢臺(tái) 054000)
·經(jīng)驗(yàn)交流·
結(jié)直腸癌術(shù)前DSCT雙期增強(qiáng)掃描診斷TNM分期與術(shù)后病理的一致性研究
栗 斌1,王 釗2,楊東海3
(1.河北省邢臺(tái)市人民醫(yī)院CTMR室 054000;2.河北省邢臺(tái)市人民醫(yī)院普外科 054000;3.邢臺(tái)醫(yī)專第二附屬醫(yī)院普外科,河北邢臺(tái) 054000)
目的 考察結(jié)直腸癌術(shù)前雙源CT(DSCT)雙期增強(qiáng)掃描診斷TNM分期與術(shù)后病理的一致性。方法 對(duì)120例接受根治性手術(shù)切除治療的結(jié)直腸癌患者于術(shù)前進(jìn)行DSCT雙期增強(qiáng)掃描,將TNM分期的診斷結(jié)果與術(shù)后病理進(jìn)行對(duì)照。結(jié)果 T分期的診斷準(zhǔn)確率為88.33%(r=0.762,P<0.01;Kappa=0.797,P<0.01);N分期的診斷準(zhǔn)確率為85.00%(r=0.729,P<0.01;Kappa=0.754,P<0.01);M分期的診斷準(zhǔn)確率為100.00%。結(jié)論 術(shù)前DSCT雙期增強(qiáng)掃描的TNM分期診斷結(jié)果與術(shù)后病理具有較好一致性。
結(jié)直腸腫瘤;雙源CT;TNM分期
結(jié)直腸癌是臨床最為常見(jiàn)的消化道惡性腫瘤類型,其在全身消化道惡性腫瘤中所占比例已超過(guò)15%[1]。最新統(tǒng)計(jì)數(shù)據(jù)顯示,結(jié)直腸癌在我國(guó)發(fā)病率的年遞增速度大概為2.4%,已上升至癌癥疾病病譜第3位[2]。當(dāng)前臨床對(duì)結(jié)直腸癌的治療仍是以根治性手術(shù)切除為主,但具體手術(shù)方案的制訂往往在很大程度上依賴于盡可能準(zhǔn)確的術(shù)前TNM分期作為參考依據(jù),故提高術(shù)前分期診斷的準(zhǔn)確率尤為重要[3]。隨著當(dāng)代醫(yī)學(xué)影像檢查設(shè)備及相關(guān)技術(shù)的不斷革新與進(jìn)步,已有多種影像檢查方法應(yīng)用于結(jié)直腸癌的術(shù)前診斷。但諸如超聲及造影等血管病變及變異的術(shù)前影像分析方法常因某些限制條件而不能作為術(shù)前常規(guī)檢查[4]。相對(duì)而言,多排螺旋CT因術(shù)前血管成像更加簡(jiǎn)便易行,繼而可為手術(shù)的開(kāi)展提供更多有價(jià)值的信息。雙源CT(DSCT)是一種通過(guò)兩套X射線球管系統(tǒng)和兩套探測(cè)器系統(tǒng)同時(shí)采集人體圖像的CT裝置,其可對(duì)一定容積內(nèi)的數(shù)據(jù)實(shí)現(xiàn)快速連續(xù)采集,但既往的大部分研究主要集中于對(duì)腫瘤的防復(fù)發(fā)及療效評(píng)價(jià)方面,關(guān)于術(shù)前TNM分期的研究則相對(duì)較少。本研究對(duì)近2年收治的120例結(jié)直腸癌患者的病例資料進(jìn)行了回顧,旨在對(duì)比分析其術(shù)前DSCT雙期增強(qiáng)掃描診斷的TNM分期與術(shù)后病理的一致性,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 選取于2014年4月至2016年5月在河北省邢臺(tái)市人民醫(yī)院接受根治性手術(shù)切除治療的120例結(jié)直腸癌患者作為本研究對(duì)象,所有患者均于術(shù)前接受過(guò)DSCT雙期增強(qiáng)掃描診斷,且均獲得術(shù)后病理證實(shí)。其中男79例,女41例;年齡25~78歲,平均(58.14±14.83)歲。主要臨床表現(xiàn)包括:間斷性血便或黏液便71例(59.17%),大便習(xí)性改變62例(51.67%),腹痛50例(41.67%),腸梗阻與體質(zhì)量減輕各27例(22.50%),貧血21例(17.50%),觸診包塊14例(11.67%)。病灶分布為:直腸32例(26.67%),乙狀結(jié)腸19例(15.83%),降結(jié)腸21例(17.50%),結(jié)腸脾曲2例(1.67%),橫結(jié)腸7例(5.83),結(jié)腸肝區(qū)6例(5.00%),升結(jié)腸23例(19.17%),回盲部10例(8.33%)。本研究獲得該院醫(yī)學(xué)倫理學(xué)委員會(huì)審批同意,入選的全部患者或其親屬均知情同意并簽署有知情同意書(shū)。
1.2 檢查方法 本組120例患者均接受DSCT(西門(mén)子雙源Definition Flash)平掃加雙期增強(qiáng)掃描。所有患者于接受掃描檢查前2 d均給予流食飲食,檢查前1 d進(jìn)行清潔灌腸,當(dāng)晚服用瀉藥或給予甘露醇250 mL口服并大量飲水,檢查前10 min采用山莨菪堿20 mg肌內(nèi)注射,另再經(jīng)肛門(mén)注水900 mL左右。以膈頂至坐骨結(jié)節(jié)水平為掃描范圍,層距與層厚均為5.0 mm,螺距1.0。完成平掃后再進(jìn)行二期增強(qiáng)掃描,采用碘海醇100 mL(300 mgI/mL)靜脈注射,流率3 mL/s。延遲時(shí)間動(dòng)脈期為20~25 s,靜脈期為60 s。采用標(biāo)準(zhǔn)算法對(duì)原始數(shù)據(jù)進(jìn)行重組,層厚與間隔均為1 mm,之后再將所獲圖像傳至siemens definition工作站,采用二、三維重建技術(shù)對(duì)圖像進(jìn)行處理,最后參考獲得的軸位圖像及二、三維后處理圖像進(jìn)行術(shù)前TNM分期。
1.3 診斷標(biāo)準(zhǔn)
1.3.1 T分期 (1)T1:黏膜下層有發(fā)生腫瘤浸潤(rùn);(2)T2:固有肌層有發(fā)生腫瘤浸潤(rùn);(3)T3:腫瘤浸潤(rùn)已至漿膜下層,或已對(duì)未有腹膜覆蓋的結(jié)直腸旁組織發(fā)生浸潤(rùn);(4)T4:腫瘤已穿透腹膜臟層繼而粘連于其他臟器或組織甚至形成直接侵犯。鑒于CT不便于清晰分辨腸壁軟組織層次,故將T1與T2共列為T(mén)1+T2期,CT表現(xiàn)為:對(duì)應(yīng)腸壁增厚大于0.5 cm,以限于腸腔內(nèi)層的局限性病變?yōu)橹鳎瑥?qiáng)化明顯,但尚具有光滑的腸壁外緣與清晰的腸旁脂肪間隙,腸腔未發(fā)生有明顯狹窄。T3的CT表現(xiàn)為:對(duì)應(yīng)腸壁增厚大于0.5 cm,局限性、環(huán)形或浸潤(rùn)彌漫性均可見(jiàn),可觀察到狹窄的病變腸腔,或伴有腸梗阻,具不光滑腸壁外緣或可見(jiàn)結(jié)節(jié)影外突。T4的CT表現(xiàn)為:對(duì)應(yīng)腸壁增厚更加明顯乃至變形,病變突破腸壁漿膜層,腸腔狹窄程度加劇,腸旁脂肪間隙渾濁乃至消失(直腸壁病變突出侵犯系膜及其以外結(jié)構(gòu)),侵犯范圍可涉及鄰近臟器或組織。
1.3.2 N分期 (1)轉(zhuǎn)移性淋巴結(jié)判定標(biāo)準(zhǔn)。①單發(fā)或多發(fā)的淋巴結(jié)短徑大于或等于1.0 cm;②淋巴結(jié)短徑為0.8~1.0 cm時(shí),2~3枚或更多;③淋巴結(jié)短徑為0.4~0.8 cm時(shí),4枚或更多切表現(xiàn)為簇狀分布;④淋巴結(jié)強(qiáng)化不均或邊緣強(qiáng)化,或增強(qiáng)方式與原發(fā)結(jié)直腸癌病灶一致。(2)轉(zhuǎn)移性淋巴結(jié)分期標(biāo)準(zhǔn)。①N0:區(qū)域淋巴結(jié)無(wú)轉(zhuǎn)移,CT表現(xiàn)未見(jiàn)局域性淋巴結(jié),或僅有直徑小于5 mm且強(qiáng)化不明顯的小淋巴結(jié);②N1:區(qū)域淋巴結(jié)轉(zhuǎn)移1~3枚;③N2:區(qū)域淋巴結(jié)轉(zhuǎn)移大于或等于4枚或更多。
1.3.3 遠(yuǎn)處轉(zhuǎn)移 無(wú)遠(yuǎn)處轉(zhuǎn)移為M0,有遠(yuǎn)處轉(zhuǎn)移為M1。

2 結(jié) 果
2.1 術(shù)前T分期與術(shù)后病理的對(duì)照結(jié)果 術(shù)前T分期DSCT診斷正確共計(jì)106例,準(zhǔn)確率為88.33%,統(tǒng)計(jì)學(xué)分析結(jié)果顯示,r=0.762,P<0.01;Kappa=0.797,P<0.01,提示術(shù)前DSCT診斷的T分期結(jié)果與術(shù)后病理具有高度的一致性,見(jiàn)表1。典型病例1,男,57歲,直腸上段癌,腫瘤體積較大(紅箭頭所示),強(qiáng)化明顯,腸壁外緣可見(jiàn)較多迂曲細(xì)小血管影(藍(lán)箭頭所示),腸周脂肪間隙清晰,未見(jiàn)異常分布腫大淋巴結(jié),見(jiàn)圖1。典型病例2,男,62歲,直腸癌伴乙狀結(jié)腸腺瘤樣息肉伴局部癌變(紅箭頭所示),腸壁外緣毛糙(藍(lán)箭頭所示),腸旁見(jiàn)簇狀分布的小淋巴結(jié)2枚(綠箭頭所示),見(jiàn)圖2。
A~C:術(shù)前CT分期為T(mén)3N0;D:術(shù)后病理證實(shí)為T(mén)1N0。
圖1 典型病例1

A~C:術(shù)前CT分期為T(mén)4aN1;D:術(shù)后病理證實(shí)為T(mén)3N1。
圖2 典型病例2

表1 術(shù)前T分期與術(shù)后病理的對(duì)照結(jié)果(n)
2.2 術(shù)前N分期與術(shù)后病理的對(duì)照結(jié)果 術(shù)前N分期DSCT診斷正確共計(jì)102例,準(zhǔn)確率為85.00%,統(tǒng)計(jì)學(xué)分析結(jié)果顯示,r=0.729,P<0.01;Kappa=0.754,P<0.01,提示術(shù)前DSCT診斷的N分期結(jié)果與術(shù)后病理具有高度的一致性。見(jiàn)表2。

表2 術(shù)前T分期與術(shù)后病理的對(duì)照結(jié)果(n)
2.3 術(shù)前DSCT診斷淋巴結(jié)轉(zhuǎn)移與術(shù)后病理結(jié)果比較 術(shù)前DSCT共檢出淋巴結(jié)為528枚,術(shù)后病理證實(shí)轉(zhuǎn)移性淋巴結(jié)為291枚;轉(zhuǎn)移性淋巴結(jié)多集中在直徑為8~10 mm的范圍內(nèi),分別以大于5、8、10 mm為臨界點(diǎn),其對(duì)應(yīng)的轉(zhuǎn)移性淋巴結(jié)占全部淋巴結(jié)檢出數(shù)的百分比依次為50.00%、43.37%、18.37%,病理證實(shí)轉(zhuǎn)移性淋巴結(jié)總數(shù)占DSCT檢出總數(shù)的55.11%,見(jiàn)表3。

表3 術(shù)前DSCT診斷淋巴結(jié)轉(zhuǎn)移與術(shù)后病理結(jié)果比較[n(%)]
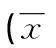
表4 有無(wú)淋巴結(jié)轉(zhuǎn)移的CT值差異性比較±s,HU)
2.4 有無(wú)淋巴結(jié)轉(zhuǎn)移的CT值差異性比較 為便于測(cè)量,于N0期及N1+N2期患者分別各隨機(jī)抽取30例短徑大于或等于5 mm的淋巴結(jié)進(jìn)行平掃與動(dòng)脈期CT值測(cè)量,其中N0期納入25枚,N1+N2期納入104枚,測(cè)量結(jié)果顯示,平掃、動(dòng)脈期的CT值及二者差值,N0期與N1+N2期比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.01),見(jiàn)表4。
2.5 術(shù)前M分期與術(shù)后病理的對(duì)照結(jié)果 術(shù)前DSCT診斷M1期8例,均獲得術(shù)后病理證實(shí),檢出率為100%,8例患者均為肝轉(zhuǎn)移,其中6例為多發(fā)病灶,2例為單發(fā)病灶,全部M1期病例均表現(xiàn)有類圓形低密度影且環(huán)形強(qiáng)化。
3 討 論
雖然結(jié)直腸癌的T1、T2期在淋巴結(jié)轉(zhuǎn)移情況及預(yù)后水平方面并不相同,但鑒于CT不便于清晰分辨腸壁軟組織層次,故在類似研究中通常將T1與T2共列為T(mén)1+T2期[5]。在研究經(jīng)病理證實(shí)的17例T1+T2期病例,其DSCT影像普遍可以觀察到局部增厚的腸壁,病變呈內(nèi)向突起,強(qiáng)化特征明顯,病變部位具光滑的腸壁外緣及清晰的脂肪間隙。腸壁增厚的厚度在11~35 mm的范圍,平均(15.9±5.4)mm,其中最大增厚者(圖1)術(shù)后病理證實(shí)為T(mén)1期,術(shù)前DSCT診斷為T(mén)3期。分析導(dǎo)致其被高估的原因可能主要?dú)w結(jié)于以下兩個(gè)方面[6-7]:(1)CT影像難以對(duì)已發(fā)生癌侵犯的固有肌層與漿膜下結(jié)締組織加以區(qū)分,增強(qiáng)掃描多表現(xiàn)為局部腸壁明顯強(qiáng)化,但通常不可見(jiàn)明確的分層強(qiáng)化特征,再加上受較大癌腫的影響,臨床醫(yī)生很容易單純參考腫瘤的大小得出過(guò)于主觀的評(píng)估結(jié)果;(2)在病變腸附近緊密分布有呈點(diǎn)狀的稍增粗血管影,易與腸壁增強(qiáng)后的突起或結(jié)節(jié)產(chǎn)生混淆。
處于T3及T4期的結(jié)直腸癌其腸壁的改變一般不會(huì)發(fā)生漏診,從CT影像來(lái)看,可觀察到有腫塊、局限性或彌漫性腸壁不均勻增厚的情況,同時(shí)腸腔發(fā)生明顯狹窄乃至變形。然此部分患者仍有其診斷難點(diǎn),主要是因?yàn)門(mén)3、T4期存有交叉影像。其中,腸壁漿膜下結(jié)締組織被侵犯為T(mén)3期診斷標(biāo)準(zhǔn),腸壁漿膜層被侵犯為T(mén)4期診斷標(biāo)準(zhǔn)。但T4期又包括有T4a與T4b兩個(gè)小分期,前者診斷標(biāo)準(zhǔn)為腸壁漿膜層被侵犯,后者診斷標(biāo)準(zhǔn)為其他器官或組織有發(fā)生癌腫粘連乃至直接侵犯。從診斷標(biāo)準(zhǔn)分析,T3期與T4期的鑒別診斷難點(diǎn)主要緣于T3期與T4a期的易混淆性。對(duì)應(yīng)T4a的診斷標(biāo)準(zhǔn),關(guān)鍵應(yīng)明確腸壁漿膜層是否出現(xiàn)有毛糙、凹凸或是結(jié)節(jié)樣改變,如果存在即可診斷為T(mén)4a。在本組120例病例中,有8例T4a期患者在術(shù)前經(jīng)DSCT診斷被低估為T(mén)3期,其原因可能為該8例患者腸壁漿膜層受侵犯程度相對(duì)較輕,雖然腸壁光整度已有所下降,但仍乃以觀察到明顯的凹凸或結(jié)節(jié)性改變所致;另有4例T3期患者在是術(shù)前被高估為T(mén)4期,其原因可能為該4例患者膜下結(jié)締組織受侵犯程度相對(duì)偏重,導(dǎo)致已表現(xiàn)有明顯的腸旁炎性改變。
目前有關(guān)結(jié)直腸癌轉(zhuǎn)移性淋巴結(jié)的判定標(biāo)準(zhǔn)尚存在爭(zhēng)議[8]。相對(duì)更認(rèn)可的結(jié)論為:在有觀察到呈環(huán)形強(qiáng)化淋巴結(jié)的情況下則可認(rèn)為有確切轉(zhuǎn)移性[9-10]。現(xiàn)實(shí)中有小部分病例雖然有發(fā)生淋巴結(jié)轉(zhuǎn)移,但強(qiáng)化并不明顯,或者強(qiáng)化程度接近原發(fā)病灶,此種情況則不易定論。有研究指出,轉(zhuǎn)移性淋巴結(jié)為乏血供結(jié)節(jié)[11]。但本研究觀察到部分淋巴結(jié)于動(dòng)脈期即表現(xiàn)有明顯強(qiáng)化,或具有轉(zhuǎn)移性淋巴結(jié)所特有的邊緣強(qiáng)化特征,或者具有與原發(fā)病灶相似的強(qiáng)化程度,相對(duì)而言,淋巴結(jié)于靜脈期的強(qiáng)化程度則比較輕微乃至降低。為了將時(shí)間延遲所致的CT值降低的干擾因素盡可能排除,故本研究未針對(duì)靜脈期開(kāi)展對(duì)比。本研究結(jié)果顯示,平掃、動(dòng)脈期的CT值及二者差值,N0期與N1+N2期比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.01),均以有轉(zhuǎn)移性淋巴結(jié)病例顯著更高。
結(jié)直腸癌患者一旦發(fā)生遠(yuǎn)處轉(zhuǎn)移其預(yù)后水平勢(shì)必會(huì)受到嚴(yán)重影響,有報(bào)道此類患者的病死率高達(dá)65%以上[12];與此同時(shí),遠(yuǎn)處轉(zhuǎn)移也會(huì)在很大程度上影響到臨床治療方案的制訂。在本組120例患者當(dāng)中,術(shù)前DSCT診斷M1期8例,均獲得術(shù)后病理證實(shí),檢出率為100%,8例患者均為肝轉(zhuǎn)移,其中6例為多發(fā)病灶,2例為單發(fā)病灶,全部M1期病例均表現(xiàn)有類圓形低密度影且環(huán)形強(qiáng)化。值得特別說(shuō)明的是,個(gè)別遠(yuǎn)處轉(zhuǎn)移患者其轉(zhuǎn)移性腫瘤病灶可能會(huì)比較微小(<1 cm),此部分患者的CT增強(qiáng)掃描通常不具有明顯的環(huán)形強(qiáng)化特征,甚至僅表現(xiàn)為輕微強(qiáng)化,不能輕易檢出及定性診斷。
綜上所述,本研究對(duì)結(jié)直腸癌患者于術(shù)前采用DSCT雙期增強(qiáng)掃描診斷TNM分期,其中T分期的診斷準(zhǔn)確率為88.33%,N分期的診斷準(zhǔn)確率為85.00%,M分期的診斷準(zhǔn)確率為100.00%,與術(shù)后病理具較好一致性,推薦將DSCT作為結(jié)直腸癌患者診斷、術(shù)前分期及術(shù)后隨訪重要的檢查方法進(jìn)一步推廣應(yīng)用。
[1]張毅勛,李耀平,趙銘,等.結(jié)直腸癌術(shù)前18F-FDG PET-CT顯像與術(shù)后病理分期比較分析[J].中華臨床醫(yī)師雜志,2014,8(12):2210-2214.
[2]閆濤.結(jié)直腸癌流行病學(xué)特征及其危險(xiǎn)因素[J].疾病監(jiān)測(cè)與控制雜志,2015,9(4):241-243.
[3]尹江燕,陳道榮.CEA和CA19-9陽(yáng)性與結(jié)直腸癌臨床病理分期相關(guān)性研究[J].重慶醫(yī)學(xué),2014,43(14):1710-1715.
[4]閆林林.MSCT與其他影像技術(shù)對(duì)結(jié)直腸癌TNM分期診斷價(jià)值[J].臨床放射學(xué)雜志,2015,34(3):482-485.
[5]Iyer RB,Silverman PM,DuBrow RA,et al.Imaging in the diagnosis,staging,and follow-up of colorectal cancer[J].AJR Am JRoentgenol,2002,179(1):3-13.
[6]許敏,何永勝,吳光耀.雙源CT碘圖在大腸癌評(píng)估中的應(yīng)用價(jià)值[J].中國(guó)中西醫(yī)結(jié)合影像學(xué)雜志,2015,13(6):649-652.
[7]楊子峰,王錫明,唐軍,等.結(jié)直腸癌T分期評(píng)估中雙源CT個(gè)體化低劑量掃描可行性測(cè)試探討[J].醫(yī)學(xué)影像學(xué)雜志,2012,22(6):941-945.
[8]楊雪君,李青青,謝曉潔,等.雙源CT雙能量成像技術(shù)鑒別診斷結(jié)直腸癌轉(zhuǎn)移性淋巴結(jié)與反應(yīng)性增生淋巴結(jié)[J].中國(guó)醫(yī)學(xué)影像技術(shù),2016,32(3):403-406.
[9]李現(xiàn)紅,李紅梅,臧金林,等.64排螺旋CT灌注成像技術(shù)在直腸癌術(shù)前評(píng)估中的應(yīng)用價(jià)值[J].中國(guó)腫瘤外科雜志,2014,6(2):80-83.
[10]王榮華,武志峰,鄂林寧,等.雙能量CT成像鑒別診斷淋巴瘤與轉(zhuǎn)移性淋巴結(jié)[J].中國(guó)醫(yī)學(xué)影像技術(shù),2013,29(7):1175-1179.
[11]Tawfik AM,Razek AA,Kerl JM,et al.Comparison of dual-energy CT-derived iodine content and iodine overlay of normal,inflammatory and metastatic squamous cell carcinoma cervical lymph nodes[J].European Radiology,2014,24(3):574-580.
[12]Van Cutsem E,Cervantes A,Nordlinger B,et al.Metastatic colorectal cancer:ESMO Clinical Practice Guidelines for diagnosis,treatment and follow-up[J].Ann Oncol,2014,25(Suppl 3):S1-9.
栗斌(1980-),主治醫(yī)師,碩士,主要從事胸腹影像診斷的研究。
10.3969/j.issn.1671-8348.2017.10.036
R814.49
B
1671-8348(2017)10-1401-04
2017-01-01
2017-02-20)
- 重慶醫(yī)學(xué)的其它文章
- 肝右前葉腫瘤切除手術(shù)中3D打印模型的臨床應(yīng)用報(bào)道*
- 護(hù)理臨床教師一分鐘教學(xué)法訓(xùn)練成效探討*
- 七年制研究生放療科實(shí)習(xí)臨床能力考核指標(biāo)體系的研究*
- 雙語(yǔ)教學(xué)在牙周病學(xué)教學(xué)中的應(yīng)用研究*
- 護(hù)理專業(yè)學(xué)生人文關(guān)懷能力培養(yǎng)的實(shí)踐研究*
- 互聯(lián)網(wǎng)+翻轉(zhuǎn)課堂護(hù)士培訓(xùn)模式對(duì)低年資護(hù)士學(xué)習(xí)態(tài)度的影響*

