2型糖尿病并發腦梗死的神經功能缺損情況及預后
李 燕
新鄉醫學院第一附屬醫院 衛輝 453000
2型糖尿病并發腦梗死的神經功能缺損情況及預后
李 燕
新鄉醫學院第一附屬醫院 衛輝 453000
目的 分析2型糖尿病并發腦梗死患者神經功能缺損的程度及預后。方法 回顧分析我院2013-01—2016-01收治的196例2型糖尿病并發腦梗死患者的臨床資料,同時選擇120例健康體檢者為對照組,對2組患者的血糖波動和神經功能缺損程度進行監測和評定。結果 2型糖尿病并發腦梗死組和2型糖尿病組的血糖水平、LAGE和MAGE水平均明顯高于健康對照組(P<0.05),治療前后LAGE和MAGE水平均直接受到NIHSS評分結果的影響(P<0.05),高NIHSS評分組LAGE和MAGE水平明顯高于低NIHSS評分組(P<0.05)。結論 2型糖尿病并發腦梗死患者存在不同程度的神經功能缺損表現,且患者血糖波動越大,神經功能缺損程度越嚴重。
2型糖尿病;腦梗死;神經功能缺損
糖尿病是一種臨床常見的心腦血管疾病獨立危險因素,以往研究證實,高血糖癥狀的持續出現,會增加患者腦卒中事件的發生率。急性腦梗死(ACI)發病后,患者機體處于一種功能紊亂和無序代謝狀態,加之血糖的異常升高,患者容易出現器官功能的不良結局。不管是否存在糖尿病史,發生急性腦梗死后血糖水平都會持續異常升高,進而擴大腦梗死的發病范圍,誘發更加嚴重的不良后果,因而可將其視為影響患者預后情況的獨立危險因素。以往臨床從循證醫學的角度出發,對糖化血紅蛋白(HbAlc)水平控制對糖尿病微血管并發癥的影響進行了系統研究,結果證實,HbAlc水平的控制對于患者糖尿病合并心腦血管事件發生率的影響無明顯的效果。所以,臨床上一直在探索一種能夠直觀反映糖尿病患者腦血管并發癥情況的指標。另一方面,血糖水平的波動也是一種潛在的血糖控制指標,會對患者血管并發癥的發生率產生直接影響。通常情況下,糖代謝異常能夠從波動性高血糖和持續性高血糖2個方面出發對機體組織器官造成損害。本研究分析2型糖尿病并發腦梗死患者的神經功能缺損程度及預后,現報告如下。
1 資料和方法
1.1 一般資料 本研究回顧分析我院2013-01—2016-01收治的92例2型糖尿病并發腦梗死患者的臨床資料,男50例,女42例;年齡59~72歲,平均66.9歲;BMI 20.8~28.6 kg/m2,平均23.8 kg/m2;HbAlc水平6.7%~9.8%,平均8.5%;空腹血糖(FBG)水平6.6~9.4 mmol/L,平均7.7 mmol/L。2型糖尿病患者104例,男58例,女46例;年齡58~75歲,平均67.6歲;BMI 19.8~27 kg/m2,平均24.2 kg/m2;HbAlc水平6.7%~9.3%,平均7.9%;FBG水平6.8~9.9 mmol/L,平均8.0 mmol/L。另選取健康體檢者120例為對照組,男67例,女53例;年齡60~73歲,平均67.3歲;BMI 20~28 kg/m2,平均23.4 kg/m2;HbAlc水平4.6%~5.4%,平均5.2%;FBG水平4.5~7.2 mmol/L,平均5.8 mmol/L。3組年齡、性別和BMI水平比較差異無統計學意義(P>0.05),對照組FBG和HbAlc水平明顯低于其他2組(P<0.05)。
1.2 納入和排除標準 納入標準:(1)符合2010年美國糖尿病協會(ADA)對于2型糖尿病的臨床診斷標準;(2)符合1995年第4屆全國腦血管病會議頒布的腦梗死臨床診斷標準;(3)首發2型糖尿病并發腦梗死患者;(4)臨床研究前3個月內規律用藥、運動、飲食,接受穩定的降糖方案治療,且糖化血紅蛋白水平7%~13%。
排除標準:(1)并發庫欣綜合征、甲狀腺功能亢進等對糖代謝功能產生直接影響的疾病者;(2)惡性腫瘤患者;(3)接受糖皮質激素治療的患者;(4)并發重度肝腎功能障礙和感染者。
1.3 方法 本研究通過Medtronic MiniMed公司生產的動態血糖監測系統(CGMS),對全部對象實施72 h連續的血糖監測,同時,避免醫源性干預以及急性腦梗死后持續血糖升高對血糖水平造成的影響。所有患者均實施統一的飲食方案,保證相同的總熱量和進食時間,對血糖波動參數進行計算,包括最大血糖波動幅度(LAGE,1 d內血糖最低值與最高值之間的差異)、平均血糖波動幅度(MAGE,血糖波動的金標準,按照血糖圖譜將波動幅度在1個血糖標準差以內的波動值去除,按照第1個有效波動的方向,對血糖的平均波動幅度進行計算)、血糖波動頻數(每天血糖波動次數)、平均血糖水平等。同時,通過日立全自動生化分析儀對HbAlc和FBG等指標進行監測。通過美國國立衛生研究院卒中量表(NIHSS)對動態血糖系統監測1 d后和臨床治療1個月后的神經功能缺損情況進行評定。
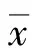
2 結果
2.1 血糖波動情況 2型糖尿病并發腦梗死組和2型糖尿病組血糖水平均明顯高于健康對照組(P<0.05),但2型糖尿病組與2型糖尿病并發腦梗死組血糖水平比較,差異無統計學意義(P>0.05)。同時,健康對照組LAGE和MAGE水平明顯低于2型糖尿病并發腦梗死組和2型糖尿病組(P<0.05),但2型糖尿病組與2型糖尿病并發腦梗死組LAGE和MAGE水平比較,差異無統計學意義(P>0.05)。見表1。
2.2 神經功能缺損程度 2型糖尿病并發腦梗死組治療后NIHSS評分明顯降低(P<0.05),且治療前后LAGE和MAGE水平均直接受到NIHSS評分結果的影響(P<0.05)。見表2。
按照中位數方法將所有患者分為高NIHSS評分組和低NIHSS評分組,結果證實,高NIHSS評分組LAGE和MAGE水平明顯高于低NIHSS評分組,差異有統計學意義(P<0.05)。見表3。

表1 3組血糖波動情況對比 (±s)

表2 LAGE和MAGE水平與NIHSS評分的相關性

表3 不同NIHSS評分水平對患者LAGE和MAGE的影響 (±s)
3 討論
2型糖尿病合并腦梗死是一種發病率較高的糖尿病并發癥類型,嚴重威脅患者的身體和心理健康。血管內皮損傷和動脈粥樣硬化均為誘導2型糖尿病患者發生腦梗死癥狀的主要危險因素。由于糖尿病患者存在嚴重的血液循環障礙,腦部大動脈會出現不穩定的粥樣硬化斑塊和缺血性壞死,進而誘發血管狹窄或潰瘍部位斑塊游走,最終形成繼發腦梗死癥狀[1-2]。研究證實,2型糖尿病患者發生腦梗死72 h后,其血糖波動異常和血糖水平持續性升高,由此可見,ACI患者存在嚴重的并發糖代謝異常問題[3-4]。
健康人群也存在一定的血糖波動可能,通常情況下,黎明期間人體的升糖激素會作用于肝糖原輸出過程,并形成第1次血糖波動高峰,三餐進食后血糖水平達到高峰,進入夜間后,隨著人們胃腸道的逐步排空,其血糖水平也會逐步降低,甚至達到谷底[5-6]。正常人體的神經與胰島組織之間能夠相互協調,進而減小血糖的波動幅度,降低血糖波動頻率。本研究結果可知,2型糖尿病并發腦梗死組和2型糖尿病組血糖水平明顯高于健康對照組(P<0.05),同時,健康對照組LAGE和MAGE水平也明顯低于2型糖尿病并發腦梗死組和2型糖尿病組(P<0.05)。
NIHSS評分是一種較為全面且有效的腦卒中評定指標,能夠全面反映小腦功能、感覺、運動功能、視覺和意識水平的缺損程度,因而在腦梗死患者疾病的治療和預后評價中得到廣泛應用[7-8]。本研究結果證實,高NIHSS評分組LAGE和MAGE水平明顯高于低NIHSS評分組(P<0.05),治療前后LAGE和MAGE水平均直接受到NIHSS評分結果的影響(P<0.05)。由此可見,血糖波動幅度能夠直接影響甚至決定腦梗死患者的預后情況。
綜上所述,2型糖尿病并發腦梗死患者存在不同程度的神經功能缺損表現,且血糖波動越大,其神經功能缺損程度越嚴重。
[1] 趙智晗,朱慧燕,王宏,等.2型糖尿病并急性腦梗死患者血清胰島素樣生長因子-1水平與神經功能缺損級臨床預后相關性[J].中華實用診斷與治療雜志,2015, 29(5):441-442.
[2] 中華醫學會神經病學分會腦血管病學組,急性缺血性腦卒中診治指南撰寫組.中國急性缺血性腦卒中診治指南2010[J].中華神經科雜志,2010,43(2):146-147.
[3] 陳金梅,周偉志,劉曉紅,等.老年急性腦卒中6個月預后及其影響因素[J].中華實用診斷與治療雜志,2011,25(6):557-558.
[4] 張艷波,李爽,張弘,等.2型糖尿病合并腦卒中多因素分析[J].中華實用診斷與治療雜志,2010,24(8):827-828.
[5] 資道君.糖尿病、高血壓及糖尿病合并高血壓患者腦梗死特點及預后分析[J].中國醫藥指南,2010,8(19):131-133.
[6] 賈振魁.糖尿病和腦梗死后高血糖對急性腦梗死的影響[J].中國實用神經疾病雜志,2010,13(3):27-29.
[7] 梁文龍,趙曉東,王淑娟.老年2型糖尿病合并腦梗塞的病變特點及相關危險因素分析[J].山東大學學報:醫學版,2008,46(8):809-811.
[8] Zsuga J,Gesztelyi R,Kemeny-Beke A,et al.Different effect of hyperglycemia on stroke outcome in non-diabetic and diabetic patients:a cobort study[J].Neurol res,2012,34(1):72-73.
(收稿2016-11-24)
R587.2
B
1673-5110(2017)07-0117-03

