血漿腦鈉肽監測對老年慢性心力衰竭患者應用β受體阻滯劑的指導效果
李錚,劉蕾蕾,華瑋
(同濟大學附屬楊浦醫院,上海200090)
?
血漿腦鈉肽監測對老年慢性心力衰竭患者應用β受體阻滯劑的指導效果
李錚,劉蕾蕾,華瑋
(同濟大學附屬楊浦醫院,上海200090)
目的 探討血漿腦鈉肽(BNP)監測對老年慢性心力衰竭(CHF)患者服用β受體阻滯劑的指導價值。方法 選取86例老年CHF患者,隨機分為監測組和對照組各43例。監測組根據血漿BNP降低幅度指導β受體阻滯劑用藥,對照組根據臨床表現和影像學檢查指導β受體阻滯劑用藥。出院后隨訪1年,比較兩組用藥情況、心率變異性(HRV)和預后。結果 監測組住院時間較對照組縮短 (P<0.05);與對照組比較,監測組β受體阻滯劑啟動時間提前,β受體阻滯劑使用劑量(住院期間、出院后)、ACEI使用劑量增加,利尿劑、地高辛使用劑量降低 (P均<0.05);治療后第12個月,監測組各HRV指標與治療前無明顯差異(P均>0.05),且均高于對照組(P均<0.05);隨訪1年期間,監測組復發再住院率較對照組降低 (P<0.05)。結論 監測老年CHF患者血漿BNP水平,有利于指導β受體阻滯劑的早期安全服用,延緩病情進展,改善心臟自主神經功能及預后。
慢性心力衰竭;腦鈉肽;β受體阻滯劑;心率變異性;老年人
流行病學資料顯示,60歲以上老年慢性心力衰竭(CHF)患者約占80%[1]。β受體阻滯劑是CHF的基礎性用藥,已被證實對于降低交感張力、改善心肌重塑和遠期預后具有重要價值,但由于其負性肌力作用使臨床上需密切監測病情的變化,患者難以掌握用藥規律[2]。血漿腦鈉肽(BNP)作為心室肌細胞在心臟容量負荷時分泌的一種心臟神經內分泌激素,是評估CHF的嚴重程度及治療轉歸的重要指標[3]。本研究通過對86例老年CHF患者進行動態血漿BNP監測指導β受體阻滯劑的應用,探討其對心率變異性(HRV)的影響及預后的價值。
1 資料與方法
1.1 臨床資料 入選標準:①采用Framingham的CHF診斷標準,并經超聲心動圖、冠狀動脈造影等確診;②年齡≥60歲,且可耐受目標劑量β受體阻滯劑的治療;③排除嚴重房室傳導阻滯、腎功能衰竭、嚴重肺功能減退及肝功能異常等。選擇2010年1月~2014年12月在同濟大學附屬楊浦醫院心內科就診并成功出院的老年CHF患者,共86例。其中男46例、女40例,年齡(68.1±7.4)歲,NYHA心功能分級Ⅱ~Ⅳ級;原發病為冠心病34例,心臟瓣膜病24例,高血壓心臟病21例,擴張型心肌病7例。將患者隨機分為監測組、對照組各43例。兩組臨床資料具有可比性(P均>0.05)。
1.2 治療方法 監測組患者入院后給予CHF常規治療,根據血漿BNP水平決定β受體阻滯劑的啟動時間。血漿BNP 水平測定采用免疫熒光法,以BNP≥100 pg/mL為臨界點,升高幅度超過50%時開始服用琥珀酸美托洛爾緩釋片(商品名:倍他樂克,規格:23.75 mg),初始劑量控制在11.88 mg,1次/d;下降幅度超過10%時及時減少藥物劑量,下降幅度不足10%時適當增加藥量[4]。出院后,于隨訪時檢測血漿BNP水平,結合臨床、超聲、胸片等檢查結果調整琥珀酸美托洛爾緩釋片及利尿劑、ACEI(貝那普利)、地高辛等其他抗心力衰竭的藥物劑量,達最大耐受量后長期維持。對照組入院后給予CHF常規治療,根據臨床表現并結合超聲、胸片等影像學檢查結果,指導β受體阻滯劑(琥珀酸美托洛爾緩釋片)的使用。初始劑量控制在11.88 mg,1次/d;之后根據病情調整用藥劑量,直至達到患者能承受的目標劑量。出院后每隔3個月復查,并調整用藥劑量。
1.3 隨訪方法 出院后每隔3個月門診隨訪1次,隨訪時間為1年;記錄抗心力衰竭藥物的使用情況及心血管性死亡、復發再次住院例數。分別于治療前、治療后1年,應用2-3000 Holter三通道動態心電圖檢查系統連續監測24 h,數據導入電腦自動計算分析心率變異性(HRV)時域指標,包括正常RR間期的標準差(SDNN)、相鄰5 min RR間期平均值的標準差(SDANN)、相鄰RR間期差值的均方根(rMSSD)、相鄰RR間期>50 ms占全部竇性心搏的比例(pNN50)。
2 結果
2.1 兩組住院期間心力衰竭惡化、死亡情況及住院時間比較 住院期間,監測組出現心力衰竭惡化3例(7.0%)、死亡1例(2.3%),對照組分別為5例(11.6%)、3例(7.0%),P均>0.05。監測組住院時間為(11.0±1.7)d、對照組為(13.6±2.1)d,P<0.05。
2.2 兩組β受體阻滯劑及其他抗心力衰竭藥物使用情況比較 與對照組比較,監測組β受體阻滯劑啟動時間明顯提前,β受體阻滯劑使用劑量(住院期間、出院后)、ACEI明顯增加,利尿劑與地高辛使用劑量明顯減少,P均<0.05。見表1。
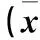
表1 兩組β受體阻滯劑及抗心力衰竭藥物使用情況比較±s)
注:與對照組比較,*P<0.05。
2.3 兩組治療前后HRV變化比較 治療前,兩組SDNN、SDANN、rMSSD、pNN50比較,P均>0.05。治療后第12個月,監測組各HRV指標與治療前無明顯差異(P均>0.05),但均顯著高于對照組,P均<0.05。見表2。
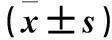
表2 兩組治療前后HRV變化比較
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
2.4 兩組預后比較 隨訪1年期間,監測組心血管性死亡1例(2.3%)、復發再住院8例(18.6%),對照組分別為4例(9.3%)、20例(46.5%);監測組復發再住院率較對照組明顯降低(P<0.05),兩組心血管性死亡發生率比較無統計學差異(P>0.05)。
3 討論
CHF是由于心臟舒縮功能嚴重低下,心輸出量不足,難以有效滿足機體代謝需要而引發的一系列臨床病癥。多數患者表現為心肌細胞壞死、凋亡及多種炎性細胞因子大量釋放,后者又是內皮細胞遷移增生的刺激因子,促進新的血管形成,從而導致心室重構,進一步加重心肌損傷和心功能惡化[5,6]。目前CHF的治療策略多樣,但是由于缺乏對病情的準確評估方法,導致臨床用藥上仍存在一定的盲目性。循證醫學已證實,規范使用β受體阻滯劑可明顯改善CHF患者的遠期預后,中國心力衰竭指南2014也推薦將其作為NYHA Ⅱ~Ⅳ級患者常規治療藥物。Madhok等[7]研究發現,使用β受體阻滯劑1年可降低輕中度CHF患者的1/3病死率,重度CHF患者1/5病死率。β受體阻滯劑的作用機制是通過負性作用降低心率和心肌收縮力,減少心肌耗氧量,抑制竇房結與房室結的傳導,從而改善心功能。同時,其也常導致患者在治療早期出現水鈉潴留、血壓降低等不良反應,迫使臨床醫生減量、停用或延遲使用,且多數患者出院后無法按照醫囑規范服用β受體阻滯劑,嚴重影響其臨床療效。
BNP是主要由心室細胞分泌的一種多肽,通常在心肌缺血、容量負荷過大及室壁張力加重等情況下合成分泌增加,與心力衰竭的嚴重程度密切相關。國內外研究均已廣泛證實,其對CHF具有獨立預測作用[8]。近年來,臨床上逐漸將其作為指導CHF治療的指標,指導臨床用藥[9,10]。本研究結果顯示,監測組住院時間較對照組明顯縮短,且β受體阻滯劑啟動時間更早,β受體阻滯劑使用劑量的增加更為順利,且均在耐受范圍內;同時,在血漿BNP監測下CHF病情控制較好,利尿劑、強心劑的使用劑量有所下降。由此可見,血漿BNP監測有助于準確判斷心室負荷,指導早期科學用藥。對照組僅根據臨床癥狀、影像學檢查判斷使用β受體阻滯劑的安全性,受醫生的臨床經驗及主觀性影響較大,難以保證藥物的規范合理性和療效[11]。
HRV是指逐次心動周期之間的時間變異數,是整體評估心臟自主神經功能、交感-副交感神經張力的重要指標。本研究隨訪發現,出院后患者CHF呈進行性加重,監測組由于藥物劑量方面控制相對較好,SDNN、SDANN、rMSSD、pNN50各HRV指標與治療前無明顯差異,復發再住院率明顯降低;但對照組各HRV指標仍不斷下降,交感-副交感神經張力明顯下降。說明定期監測血漿BNP并及時給予有效干預措施可保障用藥的安全性,并一定程度延緩CHF的進展,改善患者的預后。其可能的原因是通過對血漿BNP的監測能及時評估病情變化,調整藥物劑量至患者可耐受而又不致加重CHF后予以維持[12]。Kamano等[13]對出院后CHF患者的預后追蹤發現,失代償性CHF患者血漿BNP水平增高與再次入院率和病死率明顯相關。
綜上所述,通過對老年CHF患者血漿BNP水平進行監測,有利于指導β受體阻滯劑的早期啟用和增量使用,改善心臟自主神經功能,并及時調整治療方案,保障用藥安全,延緩病情進展,改善預后。
[1] 陳游洲,袁建松,喬樹賓.心力衰竭中能量代謝重構研究進展[J].中國循環雜志,2014,10(4):306-308.
[2] 惠汝太.β-受體阻滯劑臨床應用進展[J].中國實用內科雜志,2014,4(1):98-99.
[3] Bhardwaj A, Rehman SU, Mohammed AA, et al. Design and methods of the pro-B type natriuretic peptide outpatient trailored chronic heart failure therapy (PROTECT) study[J]. Am Heart J, 2010,159(4):532-538.
[4] 黃峻.中國心力衰竭指南2014(新指南)解讀[J].中華醫學信息導報,2014,29(18):22.
[5] Thayer JF, Yamamoto SS, Brosschot JF. The relationship of autonomic imbalance, heart rate variability and cardiovascular disease risk factors[J]. Int J Cardiol, 2010,141(2):122-131.
[6] 程搖寅,馮媛媛.老年維吾爾族慢性心力衰竭患者末端腦鈉肽前體變化[J].安徽醫科大學學報,2012,47(7):828-831.
[7] Madhok V. The accuracy of symptoms, signs and diagnostic tests in the diagnosis of left ventricular dysfunction in primary care: A diagnostic accuracy systematic review[J]. BMC Family Practice, 2008,9(1):56.
[8] Ritchie RH, Rosenkranz AC, Kaye DM. B-type natriuretic peptide: endogenous regulator of myocardial structure,biomarker and therapeutic target[J].Curr Mol Med, 2009,9(7):814-825.
[9] 魏朝陽,漆波,王德榮,等.BNP監測指導慢性心力衰竭患者早期應用β受體阻滯劑的臨床價值[J].川北醫學院學報,2013,28(2):117-120.
[10] 王敏佳,龔仕金,李莉,等.β受體阻滯劑對老年慢性心力衰竭患者HRV與Tei指數的影響[J]. 全科醫學臨床與教育,2012,10(3):246-248.
[11] 李江津,田曉沂,楊靜,等.監測血漿BNP對中重度心力衰竭患者合理應用β1受體阻滯劑的指導價值[J].江蘇醫藥,2011,37(14):1680-1682.
[12] 姜玲,丁立群,王禮彬,等.血清腦尿鈉肽水平監測對老年心力衰竭患者β1受體阻滯劑合理使用的影響[J].中國老年學雜志,2013,6(2):89-91.
[13] Kamano C, Osawa H, Hashimoto K, et al. N-Terminal pro-brain natriuretic peptide as a predictor of heart failure with preserved ejection fraction in hemodialysis patients without fluid overload[J]. Blood Purif,2012,33(1-3):37-43.
華瑋(E-mail: 779036012@qq.com)
10.3969/j.issn.1002-266X.2016.38.020
R541.6
B
1002-266X(2016)38-0057-03
2016-06-15)

