中西醫結合治療脊髓損傷后神經性疼痛療效觀察
楊幸華,阮 靜,周信杰,劉曉艷,成慧慧
(廣東省工傷康復醫院,廣東 廣州 510440)
?
中西醫結合治療脊髓損傷后神經性疼痛療效觀察
楊幸華,阮 靜,周信杰,劉曉艷,成慧慧
(廣東省工傷康復醫院,廣東 廣州 510440)
目的 探討升降散加味聯合普瑞巴林治療脊髓損傷后神經性疼痛的臨床療效。方法 將24例脊髓損傷后神經性疼痛患者隨機分為治療組和對照組,每組12例。治療組口服升降散加味及普瑞巴林,對照組單純口服普瑞巴林,2組療程均為20 d。觀察比較2組患者治療前后VAS及PPI評分,評定臨床療效。結果 治療后2組VAS及PPI評分均明顯低于治療前(P均<0.05),治療組VAS及PPI評分明顯低于對照組(P均<0.05),臨床療效明顯優于對照組(P<0.05)。結論 中西醫結合治療可有效減輕脊髓損傷后神經性疼痛,升降散加味聯合普瑞巴林治療脊髓損傷后神經性疼痛效果優于單純普瑞巴林。
脊髓損傷;神經性疼痛;升降散;普瑞巴林
疼痛是脊髓損傷的頑固性合并癥之一,其發生率為11%~94%[1],其中脊髓損傷后病理性神經性疼痛較為常見,且目前缺乏確切有效的治療方法[2]。普瑞巴林及加巴噴丁對神經性疼痛有一定治療效果,但對部分脊髓損傷后神經痛患者無效[3]。筆者對脊髓損傷后神經性疼痛患者進行中西醫結合治療并觀察分析其療效,現將研究結果報道如下。
1 臨床資料
1.1 一般資料 選擇本院2013年12月—2015年 12月收治的24例脊髓損傷并神經痛患者,男18例,女6例;年齡25~50(44.88±7.55)歲;按美國脊髓損傷協會損傷分級(American Spinal Injury Association impairment scale,ASIA),8例損傷平面為C1~C7,16 例損傷平面為T1~T12;6例為完全性脊髓損傷,18例為不完全性脊髓損傷。按患者病情分層后隨機分為治療組和對照組,每組12例。2組患者的年齡、性別及病情等一般資料差異無統計學意義(P均>0.05),具有可比性。
1.2 納入標準及排除標準 納入標準:①經CT或MRI檢查確診為脊髓損傷;②患者脊髓損傷后支配區域的痛觸覺過敏,嚴重者出現自發疼痛;③視覺模擬評分不低于6分;④篩選患者前14 d沒有服用過其他鎮痛劑、肌肉松弛劑及阿片類藥物等。排除標準:①患者存在神經性疼痛區域軟組織損傷、骨折未愈合等引起其他類型疼痛的因素;②患者出現內分泌、血液、肝臟、心血管及其他全身系統性疾病;③患者不能夠耐受口服藥物或者有顯著吸收障礙病史;④合并認知障礙。
1.3 方法 對照組患者每日口服由輝瑞公司生產的普瑞巴林,初始量為75 mg,每日2次;3 d后加至150 mg,每日2次。最大可加至400 mg,每日2次。治療組患者在對照組治療的基礎上加服升降散加味,處方:僵蠶10 g,蟬蛻3 g,姜黃5 g,大黃5 g,隨證加減:偏寒加獨活、桂枝、川芎等;偏熱加黃柏、土茯苓、赤芍等;體虛者加黃芪、太子參等;濕熱內盛者加白花蛇舌草、生米仁等;另據部位和具體辨證酌情加升麻、柴胡、白芷、蘇木、桑枝、柴胡、懷牛膝、地龍、郁金、丹參、遠志、白術、白芍、甘草等。每日 1 劑,水煎分 2 次服用。所有患者依據病情變化、疼痛緩解程度及藥物耐受狀況加減藥物劑量,治療20 d后對比2組患者的治療效果。
1.4 觀察指標
1.4.1 疼痛改善程度 通過視覺模擬評分法(visual analogue scale,VAS),取長度為10 cm的標尺(等分標記0~10,每1 cm代表1分,0分為無痛,10分為無法忍受的劇痛),對患者治療前后的疼痛程度進行評估。
1.4.2 現存疼痛強度(present pain intensity, PPI) 用6分法對患者疼痛程度進行評定。0分:患者沒有疼痛感;1分:患者有輕微疼痛感;2分:患者有不適感;3分:患者有痛苦感;4分:患者有可怕感;5分:患者有劇痛感。對患者治療前后的疼痛程度進行評估。
1.4.3 不良反應 觀察治療期間2組不良反應發生情況。
1.5 療效判定標準 無效:患者治療后臨床癥狀沒有得到改善甚至出現加重現象,VAS評分減少低于50%;有效:患者治療后臨床癥狀有效緩解或完全緩解,VAS評分減少不低于50%。
2 結 果
2.1 2組治療前后疼痛程度比較 2組患者治療前疼痛程度比較差異無統計學意義(P>0.05),治療后PPI及VAS評分均顯著低于治療前(P均<0.05)。治療后,治療組PPI及VAS評分明顯低于對照組(P均<0.05)。見表1。
2.2 2組療效比較 治療組有效11例,無效1例,有效率92%。對照組有效9例,無效3例,有效率75%。治療組有效率明顯高于對照組(P<0.05)。
2.3 2組不良反應比較 治療組未出現不良反應;對照組出現輕微嗜睡1例,不良反應發生率為8%。
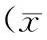
表1 2組治療前后疼痛程度比較±s,分)
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
3 討 論
神經性疼痛為脊髓損傷疾病常見并發癥,其發生率因人而異,病情可能反復出現并持續,疼痛不適感表現多樣。本病的治療現狀不盡如人意,約一半左右的神經病理性疼痛患者不能充分緩解疼痛。脊髓損傷后神經性疼痛的發病機制復雜,包括解剖結構改變和功能受損,常由多種機制引起,可表現為周圍性及中樞神經性疼痛;可能機制包括外周敏化、中樞敏化、下行抑制系統的失能、脊髓膠質細胞的活化、離子通道的改變等。可能涉及的病理變化包括:神經損傷、神經源性炎癥、末梢神經興奮性異常、交感神經系統異常和神經可塑性的變化[4-5]。
目前神經性疼痛主要治療藥物仍為抗驚厥抗痙攣類藥物[6],普瑞巴林是一種新型抗癲癇疾病的藥物,能降低患者興奮性遞質的釋放,從而抑制患者的神經性疼痛癥狀[7]。但普瑞巴林和其他藥物對部分脊髓損傷后神經性疼痛的患者緩解程度不高[8]。也有學者嘗試低頻表皮電刺激、整骨療法等治療脊髓損傷后神經性疼痛,未取得確切療效[9]。
從中醫辨證的角度考慮,脊髓為精氣所聚,受骨之保護,不耐邪擾,外感六淫、內傷飲食、痰飲、瘀血、跌仆外傷皆易傷之,造成經絡、臟腑之氣機痹阻,血脈瘀滯不通,脊髓受損,而引起疼痛[10]。故此,筆者根據中醫“通則不痛”的治療理念,治療主要以理氣活血散郁、通絡止痛為本。有研究顯示升降散聯合治療帶狀皰疹后神經痛有效[11]。升降散主方由僵蠶、蟬衣、姜黃、大黃4味藥組成。方中僵蠶為君,味辛苦,能祛風除濕,清熱解郁;蟬蛻為臣,味咸且甘,能祛風勝濕,疏散風熱;二者皆升浮之品,純走氣分,升陽中之陽;姜黃為佐,大寒苦平,理血中之氣,利肝膽而散郁;大黃為使,味苦而大寒,入血分上下通行,能瀉火補虛;二者既走氣分,又行血分,降陰中之陰。方中蟬蛻、僵蠶等質輕上揚而走竄,清肝經風熱而解痙,兼可化痰通絡,姜黃、大黃行瘀破積,蕩滌凝瘀敗血,引血下行。四藥相互配合,相得益彰,共同起到上下宣通、升清降濁,使氣滯得行,痰血得化得散,經絡疏通達到通而不痛的效果[12]。現代藥理研究也表明,僵蠶、蟬蛻有抗驚厥、鎮痛、鎮靜等藥理作用[13]。另外,神經性疼痛往往也和抑郁、焦慮等情緒相關,升降散通過調節氣機,可一定程度上減輕抑郁、焦慮癥狀,從而輔助緩解神經性疼痛。方中白僵蠶、蟬蛻二藥相伍升陽中之清陽;姜黃大黃二藥相合降陰中之濁陰,四藥相配,升降相施。另加入川芎活血化瘀,郁金行氣開郁,丹參活血化瘀,養血安神,遠志寧心安神,白術補氣健脾,白芍養血柔肝,甘草調和諸藥,共同達到疏肝理脾、調暢氣機的功效,從而減輕抑郁焦慮,達到更有效緩解神經性疼痛目的[14]。
本研究結果顯示,治療組治療后第20天的PPI及VAS評分均低于對照組,疼痛緩解程度及有效率優于對照組。提示升降散加味聯合普瑞巴林治療脊髓損傷后神經性疼痛疾病具有確切療效,且未發現不良反應。本研究采用中西醫結合的方法治療脊髓損傷后神經性疼痛取得一定療效,為神經性疼痛治療提供了又一可行的途徑,但因本研究樣本量較小且缺乏長期療效隨訪,其具體機制、辨證分析、方劑選配等有待進一步研究探討。
[1] Ehde DM,Jensen MP,Engel JM,et al. Chronic pain secondary to disability:a review[J]. Clin J Pain,2003,19(1):3-17
[2] Eccleston C1,Hearn L,Williams AC. Psychological therapies for the management of chronic neuropathic pain in adults[J]. Cochrane Database Syst Rev,2015,10(29):10-18
[3] 神經病理性疼痛診療專家組. 神經病理性疼痛診療專家共識[J]. 中國疼痛醫學雜志,2013,19(12):706
[4] New PW,Cripps RA,Bonne LB. Global maps of non-traumatic spinal cord injury epidemiology:towards a living data repository[J]. Spinal Cord,2014,52(2):97-109
[5] Jensen TS,Baron R,Haanpaa M,et al. A new definition of neuropathic pain[J]. Pain,2011,152(10):2204-2205
[6] Mehta S1,McIntyre A2,Janzen S2,et al. A Systematic Review of Pharmacological Treatments of Pain After Spinal Cord Injury:An Update[J]. Arch Phys Med Rehabil,2016,1(16):11-23
[7] Finnerup NB,Baastrup C. Spinal cord injury pain:mechanisms and management[J]. Curr Pain Headache Rep,2012,16(3):207-216
[8] Snedecor SJ,Sudharshan L,Capelleri JS,et al. Systematic review and comparison of pharmacologic therapies for neuropathic pain associated with spinal cord injury[J]. J Pain Res,2013,6:539-547
[9] Ellen M,Hagen,Tiina Rekand. Management of Neuropathic Pain Associated with Spinal Cord Injury[J]. Pain Ther,2015,4(1):51-65
[10] 滕晶. 脊髓疾病疼痛的中醫認識[J]. 中國中醫急癥,2007,16(8):957
[11] 朱華東,盧笛,李國政,等. 中西醫結合預防帶狀皰疹后神經痛的療效觀察[J]. 中華中醫藥學刊,2012,30(5):1061
[12] 郭來,郭天然. 升降散臨床運用新進展[J]. 中國中醫急癥,2011,20(1):113
[13] 劉文軍,薛燕星,胡東鵬. 升降散的現代藥理機制研究進展[J]. 北京中醫藥,2012,31(12):939
[14] 荊魯,王停. 升降散臨床應用舉隅[J]. 中國中藥雜志,2013,38(14):2406-2407
建設中醫藥強省立項資助科研課題(20151049)
10.3969/j.issn.1008-8849.2016.31.012
R681.54
B
1008-8849(2016)31-3455-02
2016-02-25

