地佐辛硬膜外預防性鎮(zhèn)痛在直腸癌根治手術中的應用
王福朝,王忠義,李鳳丹,趙海蕊,吳 岱,張同軍,孫學飛,靳紅緒
(河北省衡水市哈勵遜國際和平醫(yī)院,河北 衡水 053000)
?
麻 醉
地佐辛硬膜外預防性鎮(zhèn)痛在直腸癌根治手術中的應用
王福朝,王忠義,李鳳丹,趙海蕊,吳 岱,張同軍,孫學飛,靳紅緒
(河北省衡水市哈勵遜國際和平醫(yī)院,河北 衡水 053000)
目的 觀察地佐辛硬膜外預防性鎮(zhèn)痛在直腸癌根治手術患者中的應用效果,探討其對直腸癌手術患者術中血流動力學及術后鎮(zhèn)痛的影響。方法 選擇擇期行直腸癌根治手術患者60例,隨機分成地佐辛硬膜外預防性鎮(zhèn)痛組(A組)和對照組(B組)。A組于手術開始前10 min行硬膜外預防性鎮(zhèn)痛,硬膜外間隙注入地佐辛5 mg,于手術結束前10 min硬膜外間隙注入0.125%羅哌卡因5 mL,之后接鎮(zhèn)痛泵。B組手術開始前10 min硬膜外預防性鎮(zhèn)痛,硬膜外間隙注入舒芬太尼10 μg,于手術結束前10 min硬膜外間隙注入0.125%羅哌卡因5 mL,之后接鎮(zhèn)痛泵。分別于誘導后手術開始前5 min(t0)、切皮即刻(t1)、切開腹膜后(t2)、關閉腹膜(t3)、縫皮前(t4)記錄患者平均動脈壓(MAP)及心率(HR)。記錄蘇醒時間、蘇醒后鎮(zhèn)靜評分及患者惡心、嘔吐、嗜睡、呼吸抑制等不良反應情況,同時記錄患者術后4 h、8 h、12 h、24 h及48 h的VAS評分。結果 2組患者術中MAP和HR比較差異均無統(tǒng)計學意義(P均>0.05);A組的蘇醒時間比B組顯著縮短(P<0.05),A組蘇醒后鎮(zhèn)靜評分顯著低于B組(P<0.05),A組不良反應發(fā)生例數(shù)少于B組。2組患者術后4 h、8 h、12 h 24 h和48 h的VAS評分比較差異均無統(tǒng)計學意義(P均>0.05)。結論 地佐辛硬膜外預防性鎮(zhèn)痛用于直腸癌根治手術,患者術中血流動力學平穩(wěn),可縮短蘇醒時間,減少術后不良反應,術后鎮(zhèn)痛效果確切,是一種安全可行的鎮(zhèn)痛方法。
硬膜外預防性鎮(zhèn)痛;七氟醚;血流動力學
腹部手術創(chuàng)傷較大,術后疼痛感強,因此術后鎮(zhèn)痛對于患者的恢復具有十分重要的意義[1-3]。直腸癌手術后鎮(zhèn)痛同樣重要。目前預防性鎮(zhèn)痛在腹部手術中的應用越來越多,預防性鎮(zhèn)痛是指治療方案在超過干預作用持續(xù)的時間之后,與常規(guī)治療、安慰劑治療或無治療相比仍能觀察到疼痛減輕和/或鎮(zhèn)痛藥用量減少的現(xiàn)象[4]。臨床上關于硬膜外預防性鎮(zhèn)痛的研究不多,且以局麻藥為主。本研究以腦電雙頻指數(shù)(bispectral index,BIS)為麻醉鎮(zhèn)靜深度指標,結合血流動力學相關參數(shù)變化,探討地佐辛硬膜外預防性鎮(zhèn)痛對全麻患者直腸癌手術血流動力學及術后鎮(zhèn)痛的影響。
1 臨床資料
1.1 一般資料 選擇我院2015年1—12月?lián)衿谛兄蹦c癌根治手術患者60例,無脊柱畸形及脊柱手術史,ASA分級Ⅰ或Ⅱ級,年齡35~70歲,體質量45~85 kg。按隨機數(shù)字表分為地佐辛硬膜外預防性鎮(zhèn)痛組(A組)和對照組(B組),每組30例。A組年齡(68.30±3.61)歲,體質量(72.12±5.32)kg;B組年齡(69.23±3.52)歲,體質量(71.52±5.23)kg。2組年齡、體質量比較差異無統(tǒng)計學意義(P均>0.05)。
1.2 方法 2組患者均于術前1 d行麻醉知情同意書簽字,入室開放靜脈通路,采用MP50常規(guī)監(jiān)測BP、ECG、HR、Sp(O2),并采用Aspect 2000型腦電活動監(jiān)測儀測定并記錄BIS。均采用硬膜外穿刺,置管成功后再行全身麻醉。選擇T12—L1椎間隙穿刺,穿刺成功后向頭端置入硬膜外導管3 cm。給予咪達唑侖0.03 mg/kg,舒芬太尼0.4 μg/kg,順阿曲庫銨0.2 mg/kg,丙泊酚1.0~2.0 mg/kg行全身麻醉誘導。A組于手術開始前10 min,硬膜外間隙注入地佐辛5 mg,于手術結束前10 min硬膜外間隙注入0.125%羅哌卡因5 mL,之后接鎮(zhèn)痛泵。B組手術開始前10 min硬膜外預防性鎮(zhèn)痛,硬膜外間隙注入舒芬太尼10 μg,于手術結束前10 min硬膜外間隙注入0.125%羅哌卡因5 mL,之后接鎮(zhèn)痛泵。2組鎮(zhèn)痛泵配方相同(0.125%羅哌卡因250 mL含舒芬太尼5 μg/kg,每小時5 mL)。術中泵注瑞芬太尼0.2 μg/(kg·min),同時吸入七氟醚,維持BIS在45~55,根據(jù)BIS監(jiān)測調整七氟醚濃度。當HR低于50次/min時,靜注阿托品0.3~0.5 mg,當收縮壓低于80 mmHg(1 mmHg=0.133 kPa)時,靜注麻黃素10 mg。縫皮時停止吸入七氟醚,氧氣流量調至6 L/min,并停止泵注瑞芬太尼。手術結束后待患者意識清醒、自主呼吸恢復、潮氣量達到10 mL/kg、呼之睜眼后可拔除氣管導管,并送入麻醉蘇醒室觀察1 h后返回病房。
1.3 觀察指標 分別于誘導后手術開始前5 min(t0)、切皮即刻(t1)、切開腹膜后(t2)、關閉腹膜(t3)、縫皮前(t4)記錄患者平均動脈壓(MAP)及心率(HR),并記錄手術時間、出血量、瑞芬太尼及七氟醚的用量。術畢記錄蘇醒時間(麻醉停藥到睜眼能準確回答自己姓名的時間)、蘇醒后鎮(zhèn)靜評分[5](采用Ramsay鎮(zhèn)靜評分進行評定,1分為不安靜煩躁,2分為安靜合作,3分為嗜睡能聽從指令,4分為睡眠狀態(tài)但可喚醒,5分為睡眠狀態(tài)對較強的刺激才有反應且反應遲鈍,6分為深睡狀態(tài)呼喚不醒)及不良反應情況。同時記錄患者術后4 h、8 h、12 h、24 h及48 h的VAS評分(VAS評分標準:0分為無痛,1~3分為輕度疼痛、不影響睡眠,4~6分為中度疼痛、輕度影響睡眠,7~10分為重度疼痛、患者不能入睡或疼醒)。
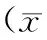
2 結 果
2.1 2組手術時間及出血量比較 2組手術時間、出血量比較差異均無統(tǒng)計學意義(P均>0.05)。見表1。
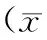
表1 2組手術時間及出血量比較±s)
2.2 2組術中血流動力學變化比較 2組術中各時間點MAP和HR比較差異均無統(tǒng)計學意義(P均>0.05)。見表2。

表2 2組各時點MAP和HR比較
2.3 2組術中瑞芬太尼用量、七氟醚用量、蘇醒時間、蘇醒后鎮(zhèn)靜評分及不良反應情況比較 2組術中瑞芬太尼及七氟醚用量比較差異均無統(tǒng)計學意義(P均>0.05)。A組蘇醒時間、蘇醒后鎮(zhèn)靜評分均明顯小于B組(P均<0.05)。見表3。A組術后惡心嘔吐5例,B組10例,2組惡心嘔吐發(fā)生率比較差異有統(tǒng)計學意義(2=2.22,P<0.05)。
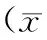
表3 2組術中瑞芬太尼及七氟醚用量、蘇醒時間、蘇醒后鎮(zhèn)靜評分比較±s)
注:①與B組比較,P<0.05。
2.4 2組術后VAS評分比較 2組術后4 h、8 h、12 h、24 h及48 h VAS評分比較差異均無統(tǒng)計學意義(P均>0.05)。見表4。
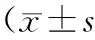
表4 2組術后4 h、8 h、12 h、24 h及48 hVAS評分比較,分)
3 討 論
手術創(chuàng)傷是麻醉手術患者應激反應的主要因素[6]。直腸癌手術創(chuàng)傷大,手術時間較長,應激反應強烈,且手術刺激可對患者身體造成損害。單純全麻是直腸癌手術的常用麻醉方法,術中應用多種麻醉藥,雖然術中血流動力學平穩(wěn),但其不良反應也不容忽視;手術應激所引發(fā)的氧化損傷以及手術過程麻醉中藥物對患者身體造成的全身性損害都影響了患者的術后康復[7]。與單純全麻相比,直腸癌手術患者硬膜外復合全麻藥物用量少,應激反應少,術后蘇醒快,術后早期鎮(zhèn)痛效果好,且麻醉費用亦減少[8-9],但是術中容易出現(xiàn)血壓偏低。
直腸癌手術中疼痛來源于切割皮膚、肌肉、神經,傷口及腹腔臟器牽拉刺激,而且手術刺激可引起心率加快、血壓升高等一系列心血管系統(tǒng)反應。預防性鎮(zhèn)痛是術后鎮(zhèn)痛的一種新概念,是指其強調治療時間覆蓋整個圍術期,使患者得到持續(xù)的、多模式的鎮(zhèn)痛,目的是徹底阻止形成痛敏化狀態(tài),使患者取得完全的、長時間的、覆蓋術前術中術后的有效鎮(zhèn)痛[10-11]。術前及術中對手術患者進行預防性鎮(zhèn)痛均會減少中樞和外周的敏感化過程,避免發(fā)生嚴重的應激反應,減少組織分解代謝,促進術后傷口愈合,同時還可以減少術中全身麻醉藥物的用量。
術中鎮(zhèn)痛的質量和安全取決于所用藥物的鎮(zhèn)痛效果和對機體的影響。目前,阿片類藥物作為手術鎮(zhèn)痛藥物的首選。舒芬太尼是目前作用于人體最強的阿片類鎮(zhèn)痛藥,具有起效快、心血管系統(tǒng)功能穩(wěn)定等特點,適用于術中及術后鎮(zhèn)痛。但舒芬太尼作用于延髓孤束核的阿片受體,同時作用于極后區(qū)催吐化學感受器,因此臨床應用后可出現(xiàn)惡心、嘔吐、過度鎮(zhèn)靜甚至呼吸抑制等不良反應,而且劑量需要個體化的調整,從而限制了其在臨床上的應用[12]。
地佐辛是阿片類受體激動藥和拮抗藥,主要激動κ受體,產生脊髓鎮(zhèn)痛,其鎮(zhèn)痛作用比嗎啡更強,并有一定鎮(zhèn)靜作用,它又同時拮抗μ受體,成癮性較小,且呼吸抑制、惡心嘔吐、皮膚瘙癢等不良反應較少而被廣泛地用于臨床。本研究觀察了地佐辛硬膜外預防性鎮(zhèn)痛在直腸癌手術中的應用效果,2組術前、術中MAP及HR比較差異無統(tǒng)計學意義;A組術后蘇醒時間明顯短于B組,術后惡心嘔吐例數(shù)明顯少于B組,2組術后4 h、8 h、12 h、24 h及48 hVAS評分比較差異無統(tǒng)計學意義,說明地佐辛硬膜外預防性鎮(zhèn)痛對直腸癌手術患者術中血流動力學無明顯影響,同時可以縮短蘇醒期時間,減少術后不良反應,術后鎮(zhèn)痛效果與舒芬太尼組無差別。
綜上所述,地佐辛硬膜外預防性鎮(zhèn)痛用于直腸癌手術過程中,不僅可以緩解術后疼痛,減輕患者痛苦,而且可以縮短術后蘇醒時間,減少不良反應,同時對術中血流動力學無明顯影響。
[1] 張琳娜.腹部手術鎮(zhèn)痛泵的護理安全性及可靠性[C].中華護理學會.第16屆全國手術室護理學術交流會議論文集.長沙:中華護理學會,2012:1686-1688
[2] 方建軍,郭紀生,郭冀峰,等.三聯(lián)鎮(zhèn)痛對下腹部手術術后疼痛及肺功能的影響[J].中國醫(yī)藥導報,2012,9(23):79-80;84
[3] 裴曉紅,童成英.舒芬太尼聯(lián)合羅哌卡因在硬膜外分娩鎮(zhèn)痛中的應用及舒芬太尼適宜濃度探討[J].實用醫(yī)學雜志,2012,28(3):466-468
[4] Macintyre PE,Scott DA,Schug SA,et al.APM:SE Working Group of the Australian and New Zealand College of Anaesthetists and Faculty of Pain Medicine.Acute pain management:scientific evidence[M].3rd.Melbourne:ANZCA&FPM,2010
[5] Ramsay MA,Savege TM,Simpson BR,et al.Controlled sedation wi-th alphaxalone-alphadolone[J].BrMe dJ,1974,2(5920):656-659
[6] 王向兵,王志萍,曾因明.硬膜外阻滯復合靜脈全麻誘導對老年病人循環(huán)功能的影響[J].臨床麻醉學雜志,2004,20(8):480-481
[7] 郭廷俊,周裕凱,汪青.直腸癌手術病人不同麻醉方法的效果比較[J].西部醫(yī)學,2010,22(3):474
[8] 王慶濤,王志力,鐘挺,等.全麻復合硬膜外麻醉在直腸癌手術中的應用[J].現(xiàn)代醫(yī)藥衛(wèi)生,2011,27(2):196-197
[9] 奚劍敏,趙強.Annexin A 7 表達與胃癌分化和轉移關系研究[J].臨床和實驗醫(yī)學雜志,2010,9(10):726-727
[10] Katz J,Cohen L.Preventive analgesia is associated with reduced pain disability 3 weeks but not 6 minths after major gynecologic surgery by laparotomy[J].Anesthesiology,2004,101(1):169-174
[11] Katz J,McCartney CJ.Current status of preemptive analgesia[J].Curr Opin Anaesthesiol,2002,15(4):435-441
[12] Bidgoli J,Delesalle S,De Hert SG,et al.Arandomised trial comparing sufentanil versus remifentanil for laparoscopic gastroplasty in the morbidly obese patient[J].Eur J Anaesthesiol,2011,28(2):120
衡水市科技計劃項目(14012A)
10.3969/j.issn.1008-8849.2016.32.034
R614.2
B
1008-8849(2016)32-3626-03
2016-05-31

