淺表超聲與X-線上消化道造影檢查診斷新生兒上消化道梗阻性疾病的效果比較
王小花,羅洪霞,潘尹,倪雙雙
(溫州醫科大學附屬第二醫院 超聲科,浙江 溫州 325027)
?
?臨 床 經 驗?
淺表超聲與X-線上消化道造影檢查診斷新生兒上消化道梗阻性疾病的效果比較
王小花,羅洪霞,潘尹,倪雙雙
(溫州醫科大學附屬第二醫院超聲科,浙江溫州325027)
目的:探討淺表超聲與X-線上消化道造影檢查對新生兒上消化道梗阻性疾病的診斷價值。方法:回顧性分析2008年11月至2015年7月溫州醫科大學附屬第二醫院新生兒科收治的245例患兒,經手術證實為上消化道梗阻性疾病,采用淺表超聲和X-線上消化道造影檢查,比較兩者在上消化道梗阻部位和病因診斷中的優劣。結果:淺表超聲與X-線上消化道造影對于上消化道梗阻部位判斷的總正確率相仿,差異無統計學意義(95.1% vs 97.1%,P>0.05);對于上消化道梗阻病因的判斷,淺表超聲優于X-線上消化道造影(93.5% vs 64.6%,P<0.05),主要體現在幽門水平梗阻病因(先天性幽門肥厚狹窄、幽門管閉鎖或狹窄);在食道水平梗阻部位及病因的判斷X-線上消化道造影優于淺表超聲(P<0.05)。結論:在新生兒上消化道梗阻性疾病診斷中,淺表超聲檢查可作為首選,對于超聲不明原因的嘔吐可結合X-線上消化道造影聯合診斷。
超聲;消化道造影;上消化道梗阻;新生兒
先天性上消化道梗阻是新生兒期常見的急腹癥和消化道畸形,其病因主要包括食管閉鎖或狹窄、先天性幽門肥厚、幽門管閉鎖或狹窄、十二指腸閉鎖或狹窄、環狀胰腺和腸旋轉不良等。本研究回顧性分析淺表超聲和X-線上消化道造影檢查在新生兒上消化道梗阻不同病因及不同梗阻部位診斷中的應用價值。
1 對象和方法
1.1研究對象 收集自2008年11月至2015年7月間溫州醫科大學附屬第二醫院新生兒科收治的經手術證實為上消化道梗阻性疾病的患兒245例,其中男155例,女90例,年齡為出生后2 h~28 d,其中早產兒135例。患兒均有不同程度的嘔吐,多于出生后2 h至2周左右,嘔吐物初始為乳汁樣,后為黃綠色。38例為產前發現上消化道梗阻,出生后即來醫院就診。所有患兒術前均接受淺表超聲和X-線上消化道造影檢查。
1.2儀器和方法 超聲檢查采用Acuson Sequoia 512和Philips iU 22型超聲診斷儀,使用L12-5探頭,頻率8~12 MHz。所有患兒檢查前均需喂水或奶充盈胃腔,部分無法進食患兒經胃灌注37 ℃、0.9%氯化鈉溶液20~50 mL充盈胃腔。患兒仰臥位及右側臥位,檢查順序為自賁門開始,沿胃底、胃體、幽門、十二指腸球部、降部、水平部升部至十二指腸空腸交界、空回腸、大腸依次掃查。重點掃查胃及十二指腸全程,觀察胃腔充盈和十二指腸積液擴張及蠕動情況,并根據十二指腸的形態走行、腸系膜上動脈、腸系膜上靜脈及周圍組織的毗鄰關系來判斷梗阻部位,尋找梗阻原因。
X-線上消化道造影檢查采用萬樂牌500 mA雙床雙球管X線機,曝光條件:電壓為62 kV,電流為300 mA,曝光時間為0.02 s;經鼻飼管注入稀釋的泛影葡胺20~50 mL進行上消化道造影,同時采取右側臥位和俯臥左后斜位攝片,充分顯示上消化道各段。
1.3統計學處理方法 采用SPSS13.0統計軟件進行數據分析。計數資料的比較采用x2檢驗、Fisher’s Exact檢驗或非參數Wilcoxon檢驗。P<0.05為差異有統計學意義。
2 結果
2.1手術結果 經手術病理證實的245例上消化道梗阻患兒中,食道水平梗阻(食管閉鎖或狹窄)8例;幽門水平梗阻187例,其中先天性幽門肥厚狹窄145例,幽門管閉鎖或狹窄42例;十二指腸水平梗阻50例,其中腸旋轉不良32例,十二指腸閉鎖或狹窄15例,環狀胰腺3例。
2.2梗阻部位判斷的準確性 淺表超聲與X-線上消化道造影對于梗阻部位判斷的總正確率相仿,差異無統計學意義(95.1% vs 97.1%,P>0.05);對幽門水平及十二指腸水平判斷正確率亦相仿,差異均無統計學意義(98.9% vs 97.9%,92.0% vs 96.0%;P>0.05);對于食道水平梗阻部位X-線上消化道造影的正確率優于淺表超聲(25.0% vs 87.5%,P<0.05)。見表1。
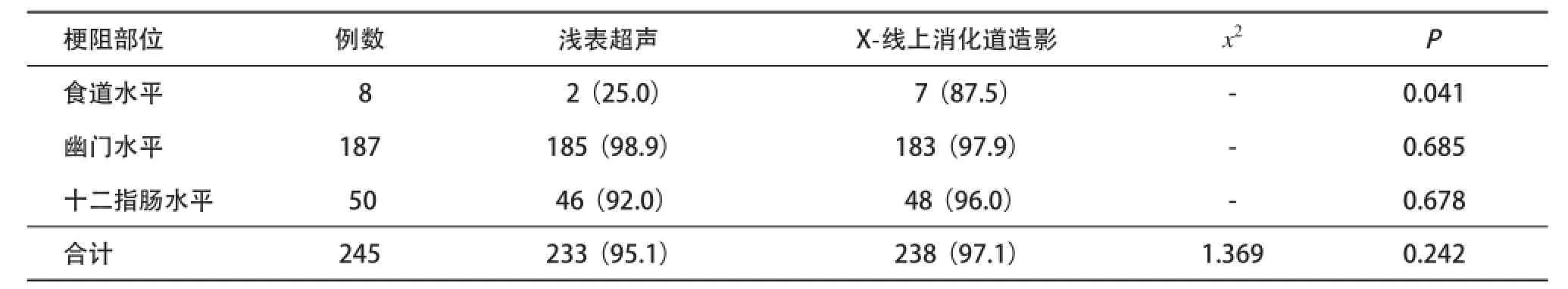
表1 淺表超聲與X-線上消化道造影對上消化道梗阻部位診斷的比較[n(%)]
2.3梗阻病因判斷的準確性 對于上消化道梗阻病因的判斷,淺表超聲優于X-線上消化道造影(93.5% vs 64.6%,P<0.05),主要體現在幽門水平梗阻病因的判斷,包括先天性幽門肥厚狹窄(97.2% vs 65.5%,P<0.05)和幽門管閉鎖或狹窄(95.2% vs 52.4%,P<0.05),另外在十二指腸水平梗阻中環狀胰腺的判斷也是淺表超聲優于X-線上消化道造影(100.0% vs 0.0%,P<0.05),但是在食道水平梗阻病因即食管閉鎖或狹窄判斷則X-線上消化道造影優于淺表超聲(25.0% vs 87.5%,P<0.05)。而對于腸旋轉不良及十二指腸閉鎖或狹窄的梗阻病因的判斷,兩者差異無統計學意義(P>0.05)。見表2。影像學表現見圖1-3。
3 討論
上消化道梗阻是小兒常見急腹癥,該病大多是由先天因素消化道畸形造成,國外統計其發病率約為0.25%,國內發病率約為0.1%[1]。臨床表現為高位梗阻、頻繁嘔吐等,可嚴重影響患兒生命健康,通過早期診斷、積極的術前準備、選擇合適的手術方式及良好的術后營養支持和護理,能取得較好的效果[2-3]。因此術前準確判斷上消化道梗阻的部位和病因非常重要。
數字胃腸造影機和水溶性造影劑的應用,大大改善了腹部平片對于上消化道梗阻患兒的診斷率,對判斷畸形的存在、病變部位和程度等都具有重要的診斷價值[4]。造影檢查時可發現梗阻近端極度擴張,近梗阻處呈圓柱狀向遠端突出,呈盲袋狀,完全梗阻時造影劑完全不能通過,不全梗阻時造影劑可少量通過。淺表高頻超聲穿透力強,分辨率高,可以較易獲取高質量的聲學圖像,能清楚觀察胃和十二指腸的擴張程度及其動態下的逆蠕動情況,在胃腔充盈狀態下,使用高頻探頭沿消化道走行進行掃查,觀察胃和十二指腸的形態、走行,測量幽門管長度、幽門直徑及幽門環狀肌厚度,依據腸系膜上動脈、腸系膜上靜脈及周圍組織毗鄰關系等來判斷梗阻部位,尋找梗阻原因[5-7]。
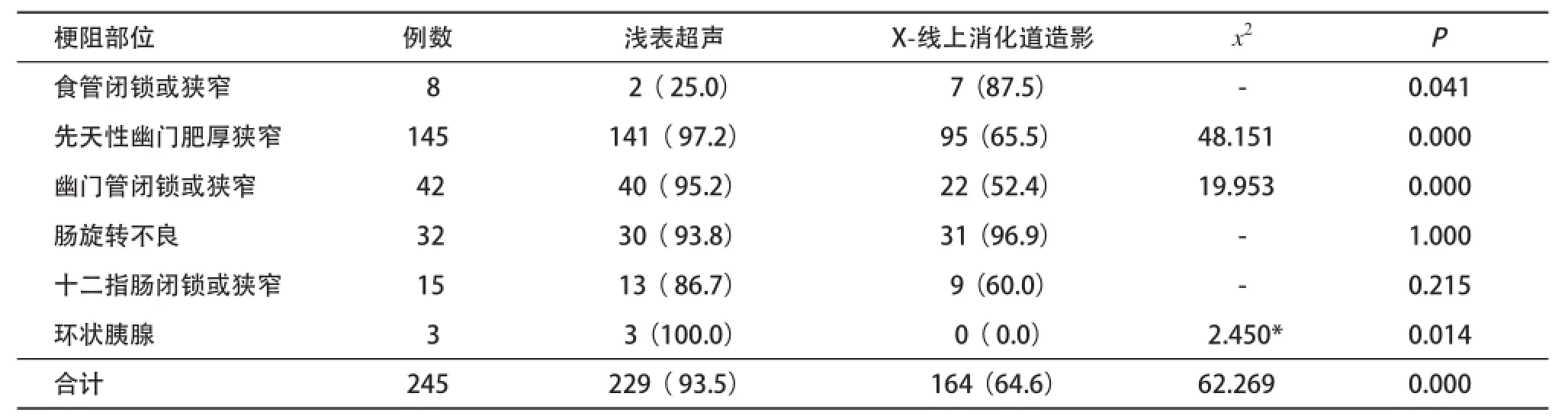
表2 淺表超聲與X-線上消化道造影對上消化道梗阻病因診斷的比較[n(%)]
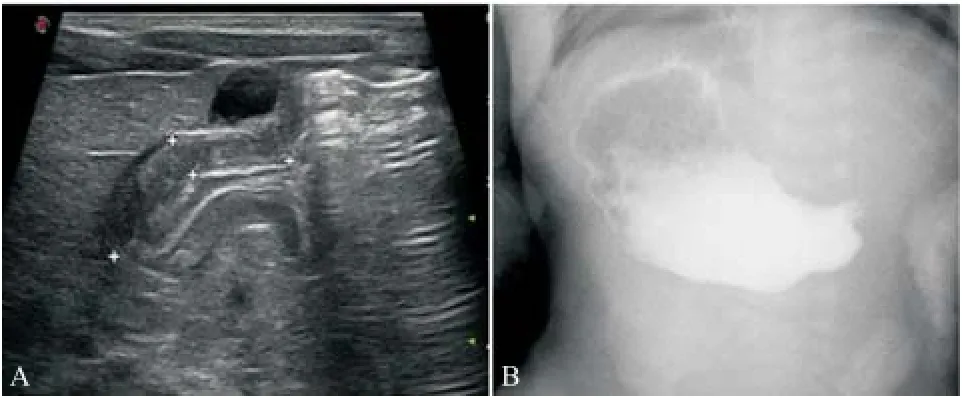
A:淺表超聲可清晰顯示增厚的幽門管肌層;B:X-線上消化道造影僅發現幽門水平存在梗阻,但無法判斷梗阻原因
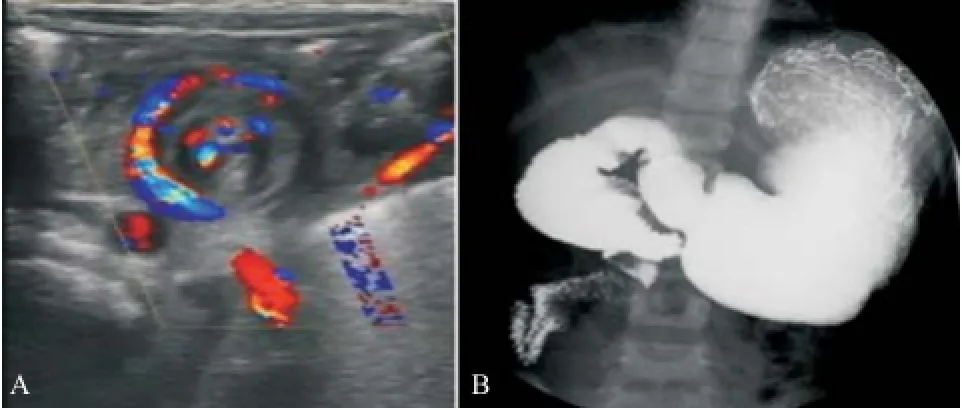
圖1 先天性幽門肥厚狹窄病例圖2 腸旋轉不良病例
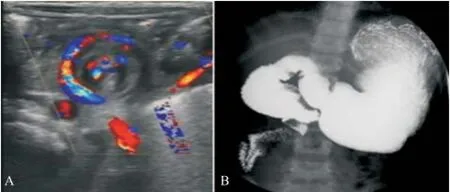
圖3 十二指腸閉鎖病例
本組病例中,淺表超聲與X-線上消化道造影對于梗阻部位判斷的總正確率相仿(95.1% vs 97.1%);在幽門水平及十二指腸水平判斷正確率亦相仿(98.9% vs 97.9%,92.0% vs 96.0%),差異均無統計學意義;但在食道水平梗阻部位判斷X-線上消化道造影判斷的正確率優于淺表超聲(25.0% vs 87.5%,P<0.05),主要原因為超聲檢查時由于胸腔氣體干擾嚴重無法直接顯示食道水平梗阻,只能通過注水后觀察胃腔是否充盈來間接判斷,導致超聲檢查對食道水平梗阻的判斷正確率較低。
對于上消化道梗阻病因的判斷,淺表超聲優于X-線上消化道造影(93.5% vs 64.6%,P<0.05),考慮為不同病因引起梗阻的X-線造影表現存在較大交叉[8],主要體現在幽門水平梗阻,因上消化道造影只能顯示該處存在梗阻,不能直接顯示幽門的具體肥厚情況,故兩者病變很難鑒別,所以淺表超聲在先天性幽門肥厚狹窄及幽門管閉鎖或狹窄的病因判斷明顯優于X-線上消化道造影,同樣在十二指腸水平梗阻病因中環狀胰腺的判斷也是淺表超聲診斷優于X-線上消化道造影(P<0.05);但是在食道水平梗阻病因即食管閉鎖或狹窄判斷如同食道水平梗阻的判斷一樣,X-線上消化道造影優于淺表超聲(25.0% vs 87.5%,P<0.05)。
綜上所述,淺表超聲與X-線上消化道造影在上消化道梗阻性疾病中均有較高的診斷價值,可以首先考慮無放射性的淺表超聲檢查,對于超聲不明原因的嘔吐可結合X-線上消化道造影聯合診斷。
∶
[1]王練英. 新生兒消化道畸形的診治[J]. 臨床小兒外科雜志, 2004, 3(3): 202-204.
[2]邵雷朋, 侯廣軍. 先天性十二指腸梗阻的診治與分析[J].中國實用醫藥, 2009, 4(16): 114-115.
[3]鄭珊, 鄭繼翠. 新生兒十二指腸梗阻的診斷與治療[J]. 中華胃腸外科雜志, 2011, 14(10): 749-750.
[4]李美芳, 張書田. 上消化道造影診斷新生兒消化道畸形四例報告分析[J]. 臨床誤診誤治, 2011, 24(7): 30-32.
[5]曲妮娜, 李杰, 時丹丹, 等. 高頻超聲診斷新生兒十二指腸梗阻性疾病的價值[J]. 中華超聲影像學雜志, 2011, 20 (6): 502-504.
[6]陳俊杰. B超下注水檢查診斷新生兒十二指腸梗阻的價值[J]. 現代實用醫學, 2010, 22(4): 415-416.
[7]蘭朝華. 經腹高頻超聲在嬰兒頑固性嘔吐病因診斷中的應用價值[J]. 中國全科醫學, 2014, 17(27): 3277-3279.
[8]蔡金華, 向紅, 鄭鶴琳, 等. 新生兒十二指腸梗阻59例X線分析[J]. 臨床放射學雜志, 2003, 22(2): 147-150.
(本文編輯:吳昔昔)
Comparison of high frequency ultrasound and upper gastrointestinal barium examination in diagnosis of upper gastrointestinal obstruction in neonates
WANG Xiaohua, LUO Hongxia, PAN Yin, NI Shuangshuang. Department of Ultrasound, the Second Affi liated Hospital of Wenzhou Medical University, Wenzhou, 325027
Objective: To explore the value of high frequency ultrasound and upper gastrointestinal barium examination for the diagnosis of upper gastrointestinal obstruction in neonates. Methods: A retrospective analysis was performed to review high frequency ultrasound and upper gastrointestinal barium examination of 245 neonates with upper gastrointestinal obstruction were confi rmed by post-operative pathology in Neonatal Ward of the Second Affi liated Hospital of Wenzhou Medical University during November 2008 to July 2015. The two methods were compared in the location and the etiological factor with upper gastrointestinal obstruction respectively. Results: Between high frequency ultrasound and upper gastrointestinal barium examination, there were no signifi cant difference in the location diagnostic accuracy with upper gastrointestinal obstruction (95.1% vs 97.1%, P>0.05), but there were signifi cant difference in the etiological factor with upper gastrointestinal obstruction, and high frequency ultrasound were better (P<0.05), especially showed in pylorus level (including congenital hypertrophy or stegnosis of pylorus, atresia or stegnosis of pyloric canal). Otherwise in the location and the etiological factor of esophagus level obstruction, upper gastrointestinal barium examination were better than high frequency ultrasound (P<0.05). Conclusion: In the diagnosis of upper gastrointestinal obstruction, we can fi rstly consider high frequency ultrasound and combination of the two examination when vomiting of unknown cause in high frequency ultrasound.
ultrasound; gastrointestinal barium examination; upper gastrointestinal obstruction; neonate
R445
B DOI: 10.3969/j.issn.2095-9400.2016.07.012
2015-08-16
溫州市科技局科技計劃項目(2014Y0168)。
王小花(1980-),女,浙江蒼南人,主治醫師,碩士。

