安徽省滁州市第一人民醫院2014年臨床分離菌的耐藥性監測
謝 強, 曹明杰, 陳 玲, 徐添天
·論著·
安徽省滁州市第一人民醫院2014年臨床分離菌的耐藥性監測
謝 強, 曹明杰, 陳 玲, 徐添天
目的 了解安徽省滁州市第一人民醫院臨床分離菌的分布及耐藥情況,為臨床合理用藥提供依據。方法 回顧性分析2014年各類臨床標本中分離菌的分布及耐藥性。結果 2014年共分離病原菌1 697株,其中革蘭陽性菌347株,占20.4%;革蘭陰性菌1 350株,占79.6%。葡萄球菌屬中耐甲氧西林金黃色葡萄球菌(MRSA)和耐甲氧西林凝固酶陰性葡萄球菌(MRCNS)的檢出率分別為42.7%和87.0%。葡萄球菌屬中未見對達托霉素、萬古霉素和利奈唑胺的耐藥株。腸球菌屬中糞腸球菌和屎腸球菌對達托霉素、萬古霉素和利奈唑胺均敏感。未發現對青霉素耐藥的肺炎鏈球菌。大腸埃希菌、克雷伯菌屬(肺炎克雷伯菌和產酸克雷伯菌)和奇異變形桿菌產超廣譜β內酰胺酶(ESBL)的菌株分別占55.5%、22.2% 和35.0%。腸桿菌科細菌對碳青霉烯類耐藥率均低于20%。銅綠假單胞菌對碳青霉烯類、氨基糖苷類和哌拉西林-他唑巴坦的耐藥率均低于30%。不動桿菌屬對碳青霉烯類的耐藥率均大于50%。結論 2014年該院分離的革蘭陰性桿菌耐藥性嚴重,應加強對其耐藥性監測。
耐藥性; 多重耐藥; 泛耐藥
隨著廣譜抗菌藥物在臨床上的廣泛和不合理使用,細菌對常用抗菌藥物的耐藥性日趨嚴重,多重耐藥和泛耐藥株日益增多已成為全球關注的公共衛生問題。加強細菌耐藥性的監測,及時了解細菌分布及耐藥情況,能夠更好的控制感染性疾病和指導臨床合理使用抗菌藥物。為此,對滁州市第一人民醫院2014年臨床分離病原菌的分布及耐藥性進行了回顧性分析。現報道如下。
1 材料與方法
1.1 材料
1.1.1 菌株來源 收集我院2014年1—12月送檢的各種臨床標本中分離菌1 697株(剔除同一患者相同部位的同一菌株)。
1.1.2 藥敏紙片和培養基 藥敏紙片和藥敏試驗用的Mueller-Hinton(MH)瓊脂均購自英國OXOID公司。
1.1.3 質控菌株 質控菌株為金黃色葡萄球菌(金葡菌)ATCC25923、糞腸球菌ATCC29212、大腸埃希菌ATCC25922、肺炎克雷伯菌ATCC700603和銅綠假單胞菌ATCC27853,均購自衛生部臨床檢驗中心。
1.2 方法
1.2.1 菌株鑒定及藥敏試驗 所有菌株均使用德國西門子公司的MicroScan WalkAway 96 PLUS全自動細菌鑒定儀及配套的NC50和PC33檢測卡進行鑒定和藥敏試驗。補充藥敏(頭孢曲松、頭孢唑林、厄他培南)試驗采用K-B紙片法,抗菌藥物紙片購于英國OXOID公司。藥敏試驗根據美國臨床和實驗室標準化協會(CLSI)2012標準判斷結果[1]。1.2.2 耐甲氧西林葡萄球菌(MRS)和產超廣譜β內酰胺酶(ESBL)株的檢測 MicroScan WalkAway 96 PLUS全自動細菌鑒定儀根據藥敏結果自動判斷MRS和產ESBL株。
1.2.3 多重耐藥和泛耐藥 多重耐藥指對三類或三類以上的抗菌藥物耐藥;泛耐藥指對所測的抗菌藥物均耐藥。
1.2.4 統計分析 使用WHONET 5.6軟件對實驗結果進行統計分析。
2 結果
2.1 細菌及其分布
2014年共收集臨床非重復菌株1 697株,其中革蘭陽性菌347株,占20.4%,革蘭陰性菌1 350株,占79.6%;住院患者分離株占92.4%;門診患者分離株占7.6%;菌株主要來源于呼吸道標本、各類分泌物、尿液、血液和其他無菌體液,分別占51.9%、19.8%、8.8%、8.4%和1.7%。主要菌株分布見表1。其中,呼吸道標本中分離菌主要為肺炎克雷伯菌197株(21.7%)、銅綠假單胞菌143株(15.7%)、鮑曼不動桿菌133株(14.6%)、大腸埃希菌92株(10.1%)和金葡菌61株(6.7%);分泌物標本中分離菌主要為大腸埃希菌84株(24.2%)、金葡菌39株(11.2%)、銅綠假單胞菌39株(11.2%)和肺炎克雷伯菌36株(10.4%);尿液標本中分離菌主要為大腸埃希菌66株(42.9%)、屎腸球菌15株(9.7%)、溶血葡萄球菌13株(8.4%)、肺炎克雷伯菌9株(5.8%)和奇異變形桿菌6株(3.9%);血液標本中分離菌主要為凝固酶陰性葡萄菌65株(44.2%)、金葡菌14株(9.5%)、大腸埃希菌13株(8.8%)、肺炎克雷伯菌9株(6.1%)和嗜麥芽窄食單胞菌5株(3.4%)。
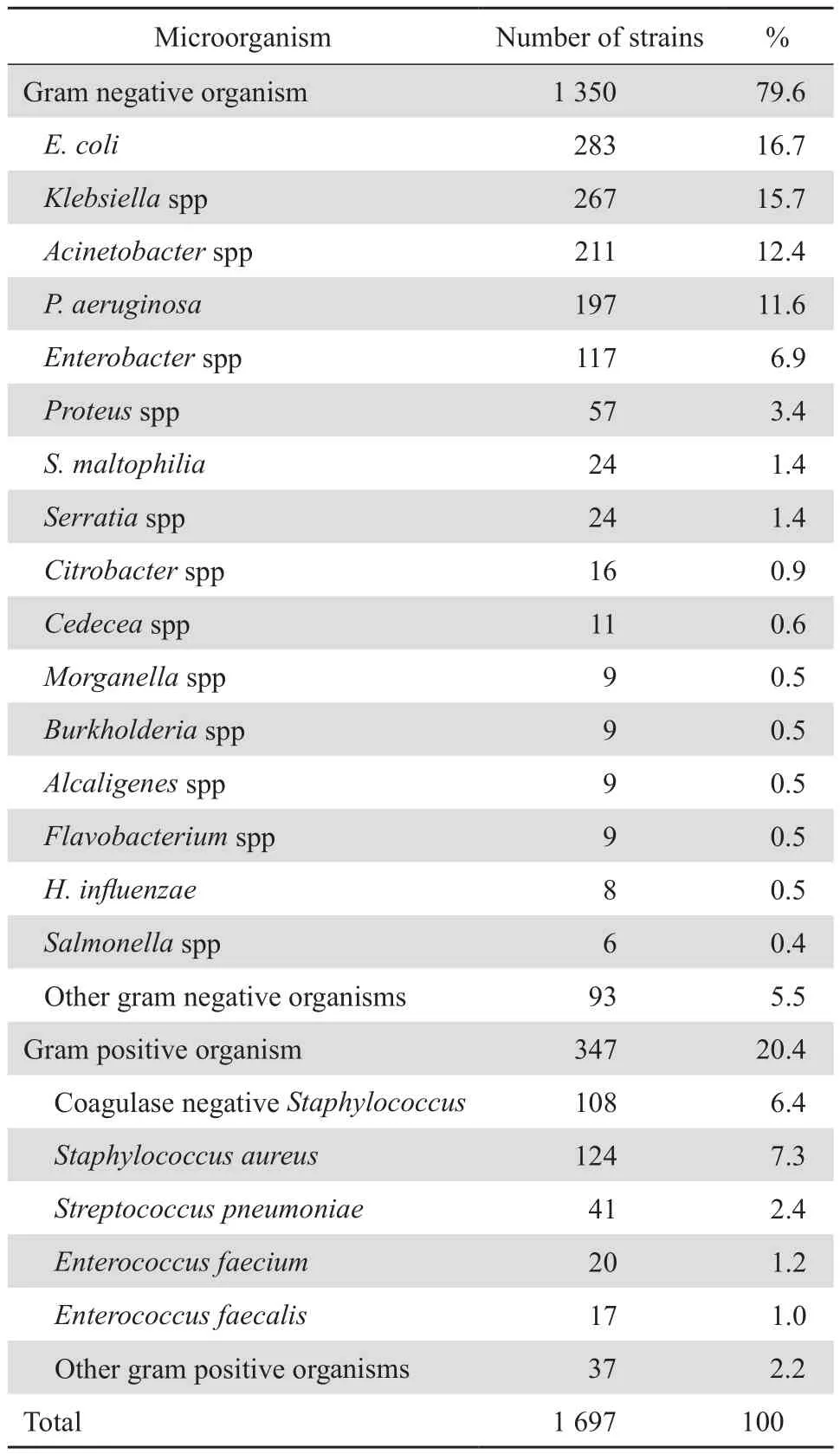
表1 2014年臨床分離菌株的分布Table 1 Distribution of clinical isolates in 2014
2.2 主要革蘭陽性菌對抗菌藥物的耐藥率
2.2.1 葡萄球菌屬 金葡菌中甲氧西林耐藥株(MRSA)的檢出率為42.7%,凝固酶陰性葡萄球菌中甲氧西林耐藥株(MRCNS)的檢出率為87.0%。葡萄球菌屬細菌對萬古霉素和利奈唑胺均敏感,藥敏結果見表2。
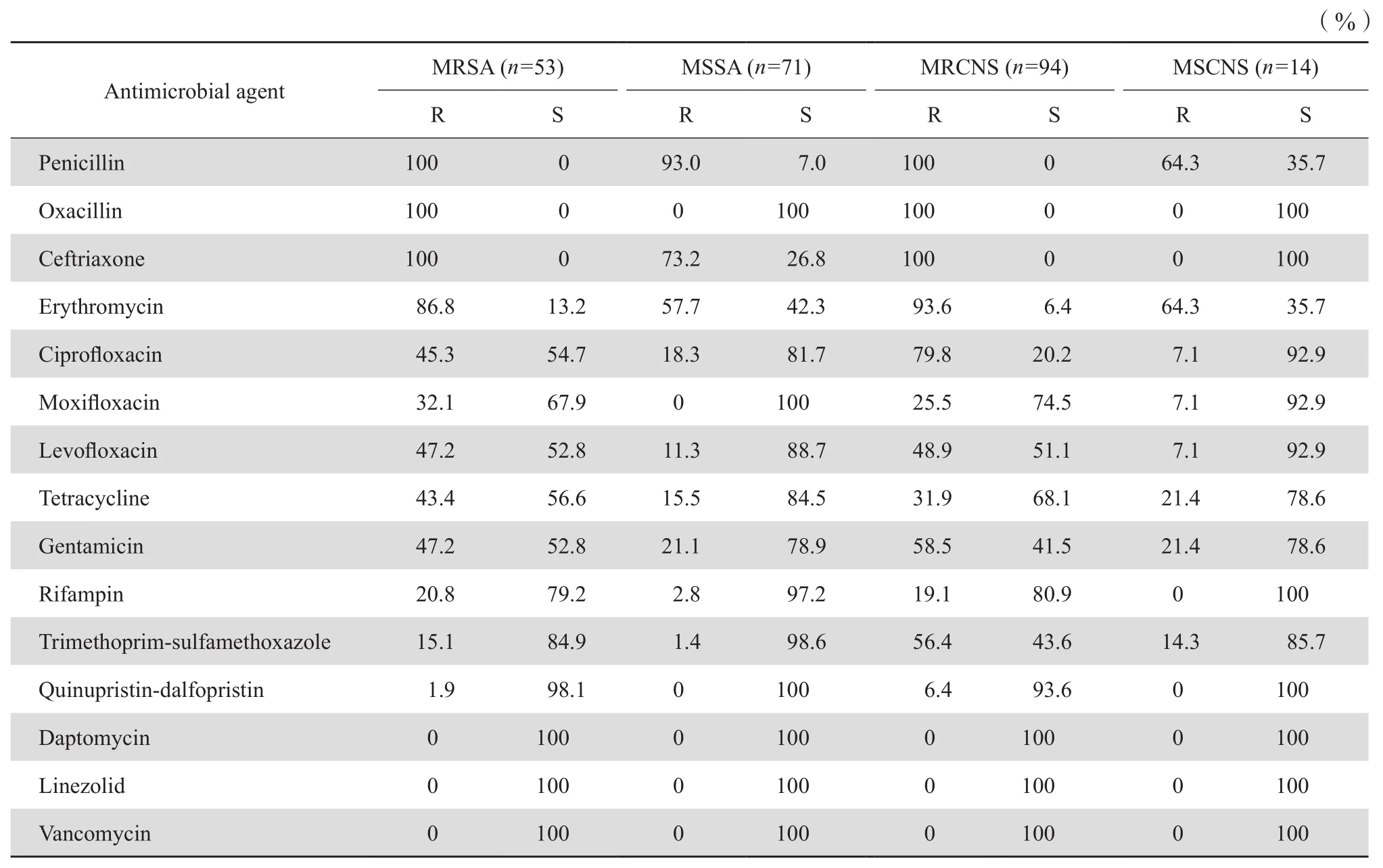
表2 葡萄球菌屬細菌對抗菌藥物的耐藥率和敏感率Table 2 Susceptibility of Staphylococcus strains to antimicrobial agents
2.2.2 腸球菌屬 45株腸球菌屬細菌中屎腸球菌20株,占44.4%;糞腸球菌17株,占37.8%;其他腸球菌8株,占17.8%。腸球菌中未發現對萬古霉素和利奈唑胺耐藥株。腸球菌的藥敏結果見表3。
2.2.3 肺炎鏈球菌 共分離41株肺炎鏈球菌,對青霉素100%敏感。
2.3 主要革蘭陰性菌對抗菌藥物的耐藥率
2.3.1 腸桿菌科細菌 大腸埃希菌、克雷伯菌屬(肺炎克雷伯菌和產酸克雷伯菌)和奇異變形桿菌中ESBL的檢出率分別為55.5%、22.2%和35.0%。上述產ESBL株對青霉素類、頭孢菌素類、喹諾酮類、氨基糖苷類等抗菌藥物的耐藥率明顯高于非產ESBL株。腸桿菌科細菌對碳青霉烯類抗生素最敏感,敏感率均高于80%;對氨基糖苷類抗生素較敏感,其中對阿米卡星的敏感率均高于75.0%;對哌拉西林-他唑巴坦的敏感率也均高于74.4%。腸桿菌科細菌的藥敏結果見表4。
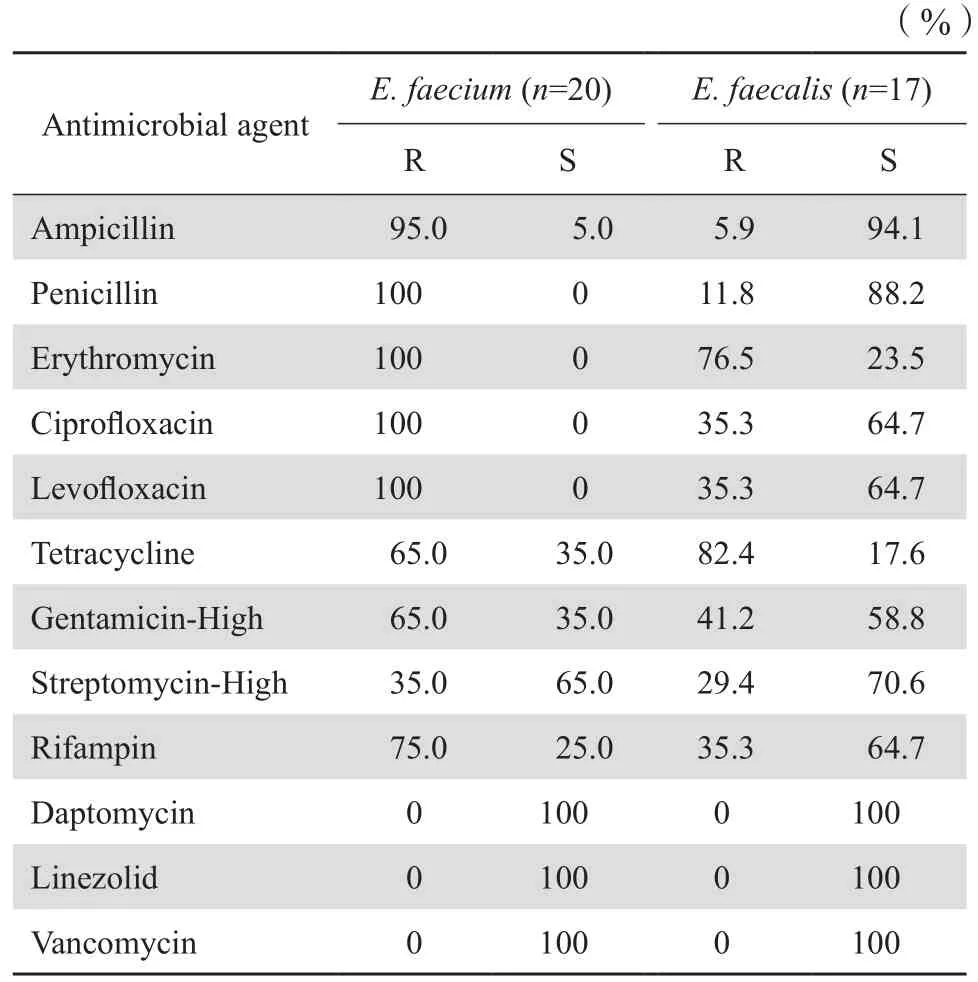
表3 腸球菌屬細菌對抗菌藥物的耐藥率和敏感率Table 3 Susceptibility of Enterococcus spp. to antimicrobial agents
2.3.2 不發酵糖革蘭陰性桿菌 銅綠假單胞菌對碳青霉烯類抗生素(亞胺培南和美羅培南)較敏感,敏感率高于70%,對氨基糖苷類抗生素和哌拉西林-他唑巴坦的敏感率均高于為70%,對其他抗菌藥物的敏感率均低于70%。不動桿菌屬細菌對所測抗菌藥物的敏感率均低于60%。嗜麥芽窄食單胞菌對米諾環素和甲氧芐啶-磺胺甲唑100%敏感。銅綠假單胞菌和鮑曼不動桿菌的多重耐藥檢出率分別為44.7%和82.8%。不發酵糖革蘭陰性桿菌的藥敏結果見表5。
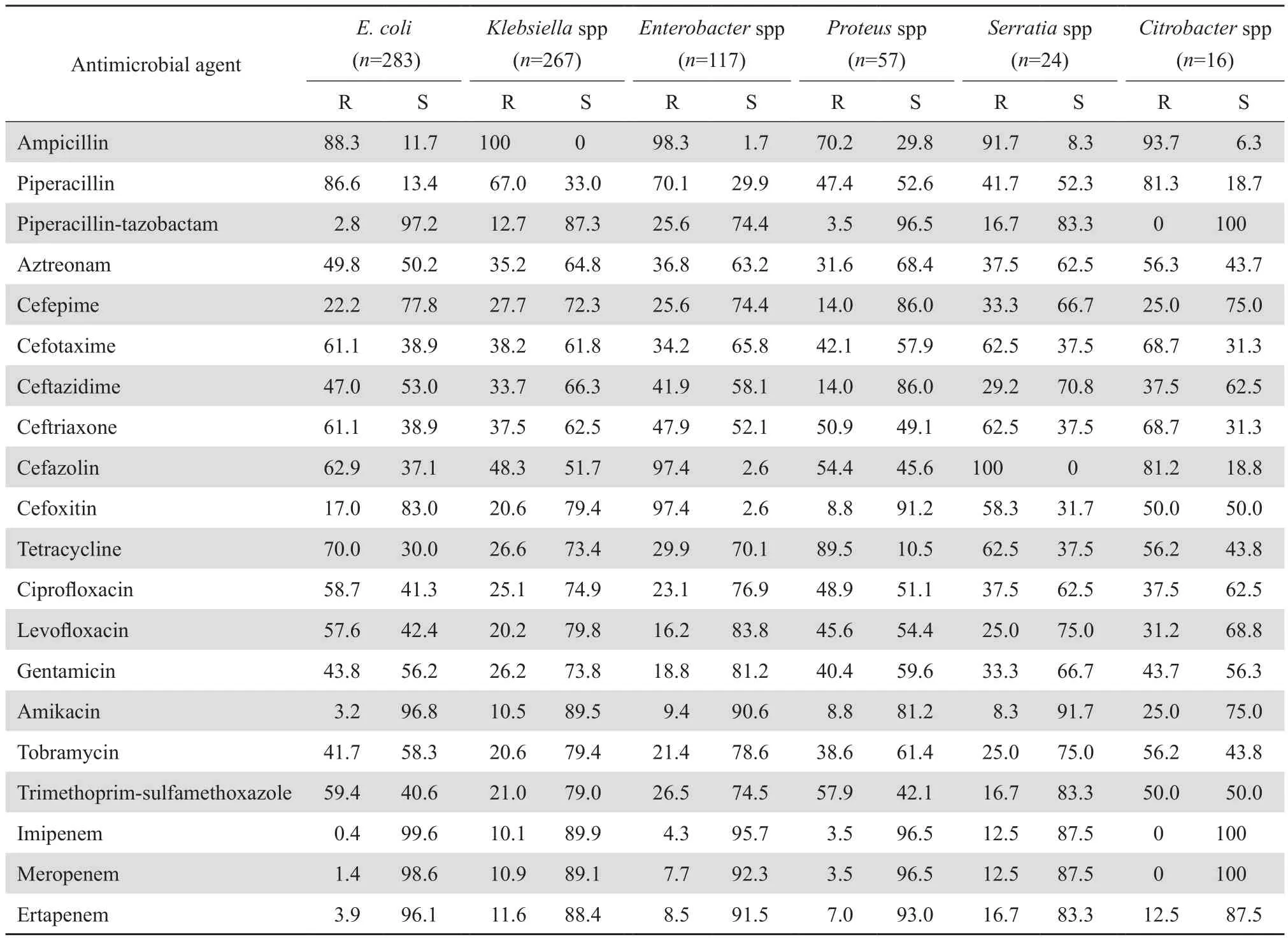
表4 腸桿菌科細菌對抗菌藥物的耐藥率和敏感率Table 4 Susceptibility of Enterobacteriaceae species to antimicrobial agents (%)
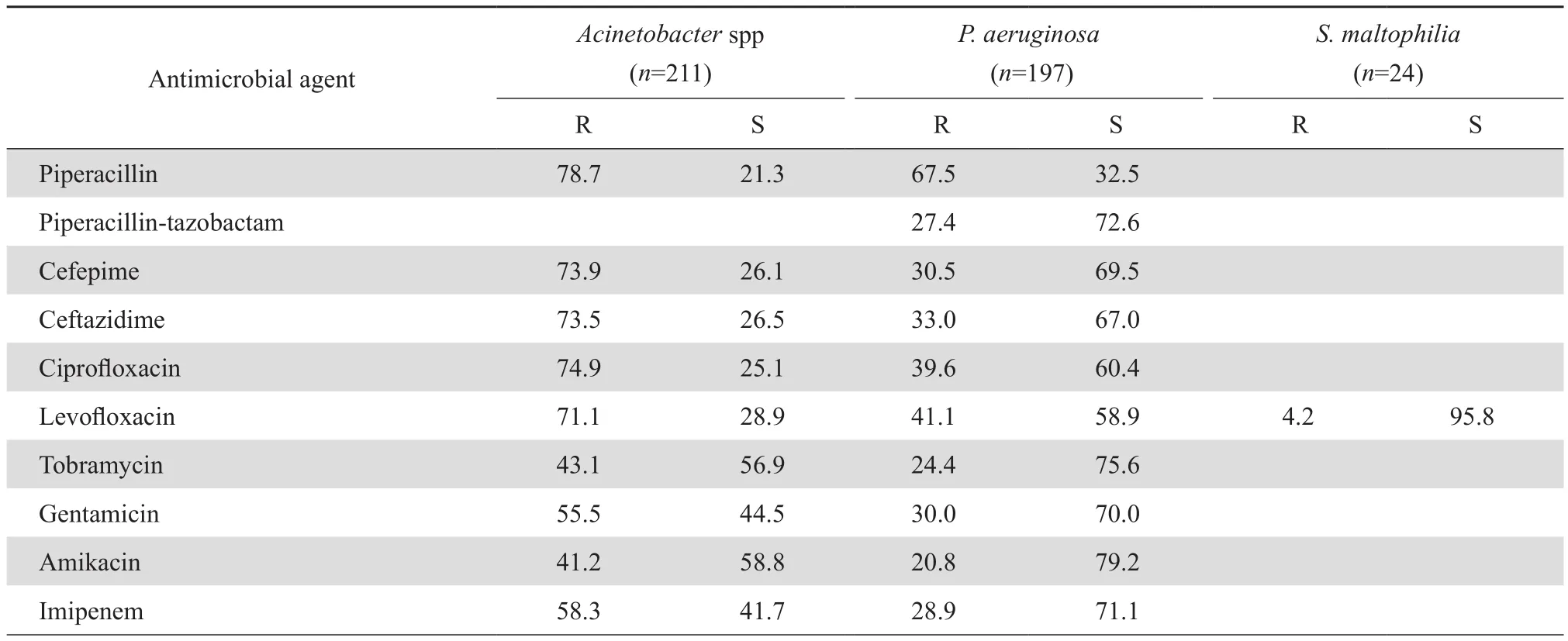
表5 不發酵糖革蘭陰性桿菌對抗菌藥物的耐藥率和敏感率Table 5 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents (%)
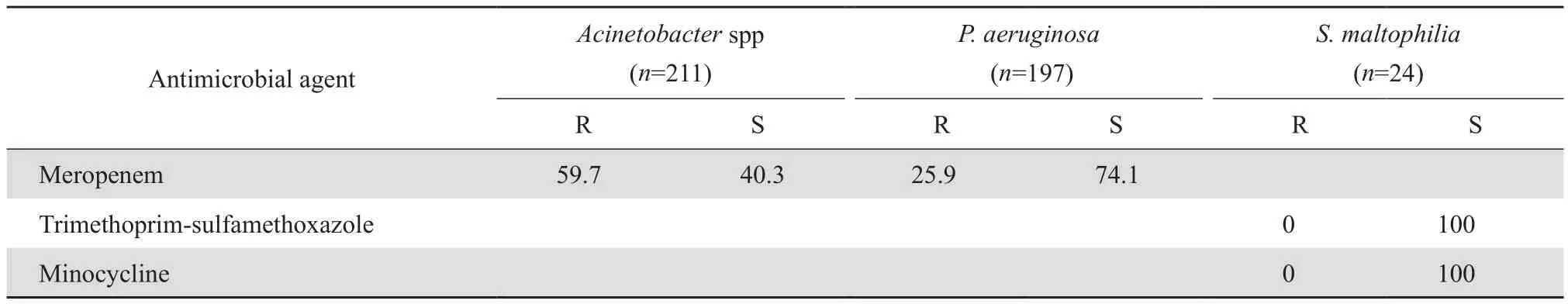
表5(續)Table 5(continued)(%)
3 討論
本次監測結果顯示,2014年我院共分離出非重復菌株1 697。從細菌的分布看,革蘭陰性菌前5位的病原菌分別為大腸埃希菌、克雷伯菌屬、銅綠假單胞菌、不動桿菌屬和腸桿菌屬,這與我院2013年菌株分布相同[2];革蘭陽性菌前5位的病原菌分別為凝固酶陰性葡萄球菌、金葡菌、肺炎鏈球菌、屎腸球菌和糞腸球菌,與2013年CHINET 細菌耐藥監測網的結果相近[3]。
本次監測結果顯示,2014年我院MRSA和MRCNS的檢出率分別為42.7%和87.0%,MRSA的檢出率低于2013年CHINET的監測數據,MRCNS的檢出率高于有關文獻報道[3-4]。
本院2014年檢出的葡萄球菌對達托霉素、利奈唑胺和萬古霉素全敏感,MRSA對常用抗菌藥物的耐藥率明顯高于MSSA。腸球菌屬中,屎腸球菌和糞腸球菌對達托霉素、利奈唑胺和萬古霉素均敏感,屎腸球菌對常用抗菌藥物的耐藥率明顯高于糞腸球菌,與有關文獻報道一致[3-6]。肺炎鏈球菌中,未發現耐青霉素的菌株。
腸桿菌科細菌中,大腸埃希菌、克雷伯菌屬(肺炎克雷伯菌和產酸克雷伯菌)和奇異變形桿菌產ESBL的檢出率分別為55.5%、22.2%和35.0%。目前腸桿菌科細菌對碳青霉烯類抗生素仍高度敏感,但隨著碳青霉烯類抗生素在臨床上的廣泛使用,耐碳青霉烯類腸桿菌科細菌(CRE)也逐年增加,尤其以耐碳青霉烯類的肺炎克雷伯菌最為常見[7-8]。本次監測結果顯示,腸桿菌科細菌對碳青霉烯類抗生素最敏感,敏感率均高于80%;對氨基糖苷類抗生素較敏感,其中對阿米卡星的敏感率均高于75.0%;對哌拉西林-他唑巴坦的敏感率也均高于74.4%。但本次監測中大腸埃希菌、克雷伯菌屬和沙雷菌屬中CRE檢出菌株分別為11株(3.9%)、31株(11.6%)和2株(8.3%),檢出率低于2013年CHINET的監測數據,CRE主要集中于ICU。目前,有研究表明,通過實施隔離措施、盡量減少對患者的有創操作、病房的徹底清潔和抗菌藥物的合理使用可以有效控制CRE在醫院內的流行[9]。
不發酵糖革蘭陰性桿菌中,我院以銅綠假單胞菌和不動桿菌屬檢出率最高。本次監測結果顯示,銅綠假單胞菌對碳青霉烯類抗生素(亞胺培南和美羅培南)較敏感,敏感率高于70%,對氨基糖苷類抗生素和哌拉西林-他唑巴坦的敏感率均高于70%,對其他抗菌藥物的敏感率均低于70%;不動桿菌屬細菌對所測抗菌藥物的敏感率均低于60%;銅綠假單胞菌和鮑曼不動桿菌的多重耐藥檢出率分別為44.7%和82.8%,本次監測結果與本院2012年基本相同[2]。為了控制多重耐藥和泛耐藥菌株在醫院的傳播,應加強ICU等重點科室和人員的消毒隔離。嗜麥芽窄食單胞菌對CLSI推薦的3種抗菌藥物中米諾環素和甲氧芐啶-磺胺甲唑全敏感。
本次監測結果表明,革蘭陽性球菌對達托霉素、萬古霉素和利奈唑胺全敏感。革蘭陰性桿菌對碳青霉烯類、氨基糖苷類和哌拉西林-他唑巴坦等抗菌藥物具有較高的敏感率。但多重耐藥以及泛耐藥株在臨床中不斷出現,尤其是CRE菌株的不斷出現,應引起我們的高度重視。所以,臨床醫師應根據藥敏結果,合理選用抗菌藥物,避免多重耐藥和泛耐藥菌株的產生和傳播。
[1]Clinical and Laboratory Standards Institute( CLSI) . Performance standards for Antimicrobial susceptibility testing [S]. M100-S22, 2012.
[2]謝強,曹明杰,王金麗,等. 安徽省滁州市第一人民醫院2013年臨床分離的革蘭陰性桿菌耐藥性分析[J].中國感染與化療雜志,2015,15(1):67-69.
[3]胡付品,朱德妹, 汪復,等. 2013年中國CHINET細菌耐藥性監測[J].中國感染與化療雜志,2014,14(5):365-374.
[4]胡付品,朱德妹, 汪復,等. 2013年上海市細菌耐藥性監測[J].中國感染與化療雜志,2014,14(6):461-473.
[5]張小江,張輝,竇紅濤,等. 2012年北京協和醫院細菌耐藥性監測[J]. 中國感染與化療雜志,2014,14(2):104-111.
[6]朱德妹, 汪復,郭燕,等. 2012年上海地區細菌耐藥性監測[J].中國感染與化療雜志,2013,13(6):409-419.
[7]NORDMANN P,NAAS T,POIREL L. Global spread of carbapenemase-producing Enterobacteriance[J]. Emerg Infect Dis,2011,17(10):1791-1798.
[8]PENA I,PICAZO JJ,RODRíGUEZ-AVIAL C,et al. Carbapenemase-producing Enterobacteriaceae in a tertiary hospital in Madrid, Spain: high percentage of colistin resistance among VIM-1-producing Klebsiella pneumoniae ST11 isolates[J]. Int J Antimicrob Agents ,2014,43(5):460-464.
[9]GAIBANI P,COLOMBO R,ARGHITTU M,et al. Successful containment and infection control of a Carbapenem-resistant Klebsiella pneumoniae outbreak in an Italian hospital[J]. New Microbiol,2014,37(1):87-90.
Surveillance of antibiotic resistance in the bacterial strains isolated from Chuzhou First Hospital in 2014
XIE Qiang, CAO Mingjie, CHEN Ling, XU Tiantian. (Department of Laboratory Medicine, Chuzhou First People′s Hospital, Chuzhou Anhui 239000, China)
Objective To investigate the distribution and resistance profile of clinical bacterial isolates for better antimicrobial treatment in our hospital. Methods A retrospective analysis was conducted to analyze the distribution and resistance of 1 697 strains of bacteria isolated from clinical specimens during 2014. Results A total of 1 697 clinical isolates were collected during 2014, of which gram positive organisms and gram negative organisms accounted for 20.4% and 79.6%, respectively. The prevalence of MRSA among S. aureus was 42.7% and MRCNS among CNS was 87.0%. All Staphylococcus isolates were susceptible to daptomycin, vancomycin and linezolid. All E. faecalis and E. faecium strains were susceptible to daptomycin, vancomycin and linezolid. All Streptococcus pneumoniae isolates were sensitive to penicillin. The prevalence of extended-spectrum lactamases (ESBLs) positive strains was 55.5% in E. coli, 22.2% in Klebsiella spp. (K. pneumoniae and K. oxytoca) and 35.0% in P. mirabilis, respectively. The Enterobacteriaceae strains were highly sensitive to carbapenems. The resistance rate was lower than 30%. The percentage of the P. aeruginosa isolates resistant to carbapenems, aminoglycosides or piperacillin-tazobactam was lower than 30%. The percentage of Acinetobacter spp. strains resistant to carbapenems was higher than 50%. Conclusions Antibiotic resistance is still very serious in clinical setting during 2014, especially multidrug or pan-drug resistant strains, which is of great concern.
antibiotic resistance; multi-drug resistance; pandrug resistance
R378;R978
A
1009-7708(2016)02-0208-06
10.16718/j.1009-7708.2016.02.015
2015-06-03
2015-08-16
安徽省滁州市第一人民醫院檢驗科,安徽滁州 239000。
謝強(1982—),男,碩士,檢驗師,主要從事細菌耐藥方面的研究。
謝強,E-mail: xieqiang0912@163.com。

