帕洛諾司瓊及格拉司瓊預防高致吐性化療所致惡心嘔吐的療效觀察
姜小琴,賴世忠,伍小青
帕洛諾司瓊及格拉司瓊預防高致吐性化療所致惡心嘔吐的療效觀察
姜小琴,賴世忠,伍小青
目的比較帕洛諾司瓊、格拉司瓊預防高致吐性化療所致惡心、嘔吐的臨床療效。方法將56例惡性腫瘤患者按治療方法不同分為觀察組和對照組,各28例,均行大劑量氟尿嘧啶等藥物化療,并分別予帕洛諾司瓊、格拉司瓊預防惡心、嘔吐反應。觀察兩組惡心、嘔吐控制效果及不良反應。結果觀察組急性期RR率89.29%,對照組75.00%;觀察組延遲期RR率85.71%,對照組53.57%;兩組急性期RR率差異無統計學意義(>0.05),兩組延遲期RR率差異有統計學意義(<0.05)。兩組不良反應均較輕微,不良反應發生率差異無統計學意義(>0.05)。結論帕洛諾司瓊預防化療所致惡性、嘔吐的安全性與格拉司瓊相當,對于延遲性嘔吐的有效率優于格拉司瓊。
帕洛諾司瓊;格拉司瓊;化學療法;惡心;嘔吐
化療是惡性腫瘤治療最常用的方法之一,有70%~80%患者化療會出現惡心和嘔吐。化療誘發的惡心嘔吐顯著降低患者的生存質量,影響患者化療的依從性。預防或減輕化療誘發的惡心嘔吐已成為腫瘤治療過程的重要組成部分,國內外研究顯示新一代5-HT3受體拮抗劑帕洛諾司瓊對延遲性嘔吐具有一定的療效[1]。浙江省江山市人民醫院腫瘤內科采用帕洛諾司瓊注射液和格拉司瓊注射液分別聯合地塞米松注射液預防以大劑量氟尿嘧啶持續輸注為主要方案的化療所致CINV,觀察其效果,現報道如下。
1 資料與方法
1.1一般資料收集2014年7月至2015年11月行化療的惡性腫瘤患者56例,男30例,女26例;年齡45~69歲,平均57歲;其中大腸癌18例,食管癌16例,胃癌22例。入組標準:依從性好;預期生存期>3個月,可耐受1周期以上化療;KPS評分>72分;化療前血常規、肝腎功能均無明顯異常;無顱內轉移、顱內壓升高、消化道梗阻等可致惡心、嘔吐的疾病;化療前l d無嘔吐,未使用止吐藥物。按治療方法不同分為觀察組和對照組各28例,兩組一般資料差異無統計學意義(>0.05)。
1.2方法兩組均采用含大劑量氟尿嘧啶持續輸注為主的化療方案,亞葉酸鈣每天200mg/m2,靜脈滴注2h,連用5d;氟尿嘧啶每天350 mg/m2加入5%葡萄糖溶液持續滴注(百特INFUSORLV輸注泵),于亞葉酸鈣滴注一半時采用深靜脈穿刺-頸外靜脈滴入,連用5 d。觀察組于第1天化療前30 min靜推帕洛諾司瓊注射液0.25 mg,對照組于每天化療前及化療后30 min分別靜推格拉司瓊注射液8 mg,均連用3 d。均連續觀察21 d(即1個化療周期)。
1.3觀察指標急性期(化療24 h內)及延遲期(化療24 h后)惡心、嘔吐控制效果。無惡心、無嘔吐為完全控制(CR);出現嘔吐1~2次/d,惡心5~12次/d為基本控制(PR);嘔吐3~5次/d,惡心5~12次/d為輕微控制(MR);嘔吐>5次/d,惡心>12次/d為無效(P)。有效控制(RR)率以CR+PR計算。同時觀察兩組的不良反應發生情況。
1.4統計方法采用 SPSS 17.0統計軟件進行數據分析,計數資料以率表示,采用2檢驗。<0.05為差異有統計學意義。
2 結果
2.1兩組惡心、嘔吐控制情況比較觀察組急性期RR率89.29%,對照組75.00%;觀察組延遲期RR率85.71%,對照組53.57%;兩組急性期 RR率差異無統計學意義(2=1.95,>0.05),兩組延遲期RR率差異有統計學意義(2=6.84,<0.05)。見表1。
2.2不良反應兩組不良反應均較輕微,觀察組出現口腔炎2例,便秘1例,不良反應發生率10.71%;對照組出現口腔炎3例,便秘1例,不良反應發生率14.29%;患者均可耐受,未作特別處理。兩組不良反應發生率差異無統計學意義(2=0.00,>0.05)。
3 討論
據統計,70%~80%的化療患者會出現惡心、嘔吐等消化道反應,處理不當可發生脫水、電解質紊亂等并發癥,從而嚴重影響患者的生活質量并導致其依從性降低[2]。其發生機制如下:化療藥物及其代謝產物刺激腸壁尤其是十二指腸腸壁嗜鉻細胞釋放5-羥色胺(5-HT3),5-HT3作用于小腸的5-HT3受體,經逃走神經傳導至化學感受觸發帶(CTZ),進而激活嘔吐中樞引發嘔吐。化療藥物的代謝產物還可通過血液直接刺激延髓網狀組織及CTZ內受體(包括多巴胺受體、血清素受體)導致嘔吐。5-HT3受體拮抗劑可通過選擇性抑制外周神經系統突觸前5-HT3受體興奮性,阻斷嘔吐反射過程中神經介質的化學傳遞,有效預防化療誘發的惡心、嘔吐反應。目前臨床常用的5-HT3受體桔抗劑代表藥物包括格拉司瓊、托烷司瓊及昂丹司瓊,三者均為第一代5-HT3受體拮抗劑。該類藥物對預防化療所致急性期惡心、嘔吐反應效果顯著,聯用地塞米松時完全緩解率達72%~90%,但其預防延遲性反應的完全緩解率僅44%~55%。一項Meta分析證實,化療24 h后應用第一代5-HT3受體拮抗劑對預防控制延遲期惡心、嘔吐反應基本無效[3]。
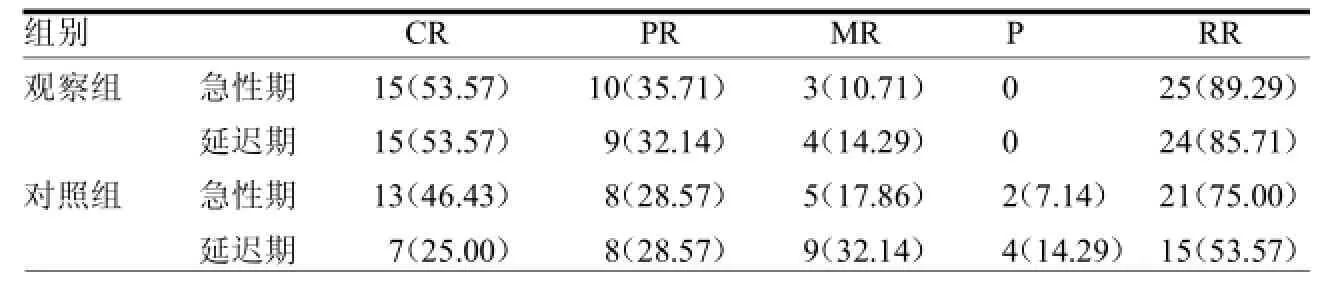
表1 兩組惡心、嘔吐控制情況比較例(%)
帕洛諾司瓊為第二代5-HT3受體拮抗劑,與上述藥物比較具有體內代謝半衰期長(約40h)、5-HT3受體親和力強[4](是第一代的30~100倍)的優點,故止吐效果更好。國內外多項多中心、隨機及雙盲臨床研究顯示,帕洛諾司瓊預防化療所致急性期惡心、嘔吐的效果與第一代5-HT3受體拮抗劑相近[5]。國外兩項大樣本研究顯示,帕洛諾司瓊對中度致吐性化療患者延遲期惡心、嘔吐的CR顯著高于格拉司瓊和昂丹司瓊[6]。此外,諸多研究表明帕洛諾司瓊不良反應輕微、發生率低,主要為便秘、腹痛等,與第一代5-HT3受體抵抗劑相似。因半衰期長,僅需化療首日0.25 mg單次靜脈推注(治療中有效期超過120h),且1周內無需重復使用[7],可顯著提高患者的順應性。基于此,帕洛諾司瓊成為美國FDA批準用于防治化療所致延遲期惡性、嘔吐的唯一5-HT3受體拮抗劑。本研究顯示,兩組急性期RR無顯著差異,但觀察組延遲期RR顯著高于對照組,且兩組不良反應發生率差異無統計學意義(>0.05),均較輕微。
總之,帕洛諾司瓊預防化療所致惡性、嘔吐的安全性與格拉司瓊相似,但效果優于后者且臨床使用方便。
[1]陳映霞,秦叔逵,程穎,等.鹽酸帕洛諾司瓊預防化療性惡心嘔吐的多中心雙盲隨機對照臨床研究[J].臨床腫瘤學雜志, 2007,12(3):161-165.
[2]Tomek R,Vrdoljak E,Vrbanec D,et al. Croatian guidelinesforpreventionofchemotherapy induced mauced and vomiting[J]. Lijec Vjesn,2009,131(3/4):49-53
[3]Geling O,Eichler HG.Should 5-hydroxytryptamine-3 receptor an-tagonists be administeredbeyoud24hoursafterchemotherapy to prevent delayed emesis systematic reevaluation of clinical evidence and drug cost implications[J].J Clin Oncol,2005,23(6):1289-1294.
[4]IngersollGL,WasilewskiA,Halller M,et al.Effect ofconcordgrape juiceonchemo-therapy-induced nausea and vomiting;results of a pilot study[J].Oncol Nurs Forum,2010,37(2):213-221.
[5]Jordan K,Hinke A,Grothey A,et al.Granisetron versus tropisetron for phophy lax is of actue chemotherapy-induced emesis: A Pooled analysis[J].Support Care Cancer,2005,13(1):26-31.
[6]Eisenberg P,Figueroa Vadillo J,Zamora R,et al.Improved prevention of moderately emetogenic chemotherapy-induced nausea and vomiting with palonosetron,a pharmacologically novel 5-HT3 receptor antagonist:resultsof a phaseⅢ,singledose trial versus dolasetron[J].Cancer, 2003,98(11):2473-2482.
[7]Siddiqu MA,Scott LJ.Palonosetron[J]. Drugs,2004,64(10):1125-1132.
10.3969/j.issn.1671-0800.2016.06.031
R730.5
A
1671-0800(2016)05-0623-03
2015-12-15
(本文編輯:陳志翔)
324100浙江省江山,江山市人民醫院
姜小琴,Email:4530540 98@qq.com

