動態血糖監測在改善老年2型糖尿病血糖異常波動患者中的臨床應用
王 霞 (東營市勝利石油管理局勝利醫院,山東 東營 257055)
血糖異常波動是老年2型糖尿病(T2DM)患者中的常見并發癥,常導致機體組織器官的損害與促進糖尿病慢性并發癥的發生、進展〔1〕。因此,應盡可能將血糖異常波動控制在正常范圍內,減少血糖異常波動。但以往血糖檢測法無法反應血糖異常波動情況,進而不能根據血糖異常波動及時調整治療方案,導致血糖異常波動難易得到有效的控制〔2〕。近年來,在國內外動態血糖監測(CGMS)可持續監測患者血糖異常波動,被廣泛應用于臨床,彌補了以往血糖檢測法的缺陷〔1~4〕。本文旨在通過CGMS監測老年T2DM血糖異常波動患者血糖變化情況,根據監測結果及時調整治療方案,并與常規血糖監測比較進行臨床評價。
1 臨床資料
1.1資料 選取2013年2月至2014年2月我院收治的90例老年T2DM血糖異常波動患者,男42例,女48例,年齡61~83〔平均(75.77±9.00)〕歲。病程 2~23年,平均(12.75±4.72)年。隨機把患者均分為實驗組與對照組,對照組45例,男22例,女23例,年齡(74.61±9.16)歲,病程(12.43±4.36)年,體重指數(BMI)(26.10±2.67)kg/m2,甘油三酯(TG)(2.24±1.03)mmol/L,高密度脂蛋白(HDL)(1.08±0.23)mol/L;實驗組45例,男20例,女25例,年齡(76.93±8.78)歲,病程(13.07±5.08)年,BMI(26.76 ±2.46)kg/m2,TG(2.29 ±0.84)mmol/L,HDL(1.08±0.217)mmol/L。兩組患者的性別、年齡、病程、BMI、TC、HDL等一般臨床資料無統計學差異(P>0.05),具有可比性。
1.2入選標準 ①1999年世界衛生組織(WHO)糖尿病診斷標準〔1〕;②空腹血糖(FBG)≥7 mmol/L;③排除嚴重感染、嚴重肝腎疾病、心功能不全、抑郁癥及有糖尿病急性并發癥者;④日間平均血糖異常波動幅度(MAGE)>3.9 mmol/L〔1〕;⑤以往給予胰島素皮下注射治療;⑥自愿參與并簽署知情同意書。
1.3方法 實驗組患者用美國美敦力公司生產的CGMS儀進行血糖異常波動檢測。患者入院當天由專業技師把CGMS感應探頭置于患者腹壁皮下組織(避開臍周4 cm處),按照1次/20 s的頻率檢測細胞間液葡萄糖水平,每5 min儲存一個平均值,每24 h記錄288個血糖值并下載1次血糖變化圖譜,同時每天輸入6次指端血糖值進行校正,并輸入進餐、運動、注射胰島素等事件,根據檢測結果及時調整胰島素泵各段基礎量及餐前量〔5〕。實驗組連續監測10 d,當CGMS感應探頭信號衰減時及時更換。對照組患者治療前采用CGMS進行24 h血糖異常波動檢測。治療中行常規手指法測定三餐前、三餐后2 h、睡前及凌晨處的血糖水平,連續檢測10 d。根據手指法測定血糖結果,及時調整胰島素泵各段基礎量及餐前量。治療10 d后再次行CGMS 24 h監測,且與治療前的食譜與進餐時間相同。
1.4觀察指標 (1)治療前后兩組患者行CGMS 24 h監測所得的平均血糖水平(MBG)及其標準差(SD),其中SD可評價整體與平均血糖值的偏離程度;(2)血糖曲線下面積(AUC):探頭測得的血糖曲線與目標血糖曲線之間的面積;(3)MAGE:評估患者日內血糖穩定性的精確參數,根據第一個有效波動的方向統計血糖異常波動幅度的平均值〔6〕。FBG與餐后2 h血糖(2 h PG)應用葡萄糖氧化酶法測定,糖化血紅蛋白(HbA1c)采用高壓液相法測定,應用美國Roche P800全自動生化分析儀。
1.5統計學方法 應用SPSS17.0軟件進行t檢驗。
2結果
2.1兩組患者治療前后血糖水平比較 治療前,兩組患者FBG、HbA1c、2 h PG 、MBG 等指標無統計學意義(P >0.05);而治療1 w后,兩組差異顯著(P<0.05)。見表1。
2.2兩組患者治療前后的血糖異常波動比較 治療前,兩組患者AUC、SD、MAGE等指標無顯著差異(P>0.05);而治療后,兩組差異顯著(P<0.05)。見表2。
2.3兩組患者胰島素用量及不良反應 實驗組患者的胰島素用量為(46.41±9.60)U/d,而對照組為(51.49±10.54)U/d,兩組患者在胰島素用量上具有統計學意義上的差異(t=2.395,P=0.019)。兩組患者在治療過程中無顯著的感染或過敏,日常生活不受影響;而治療后,實驗組7例患者共20次出現低血糖癥狀,低血糖主要分布在23:00~3:00,持續時間20~70 min;對照組16例共41次出現低血糖癥狀,低血糖主要分布在22:00~4:00,持續時間30~110 min。對照組低血糖患者例數顯著高于實驗組(P<0.05)。
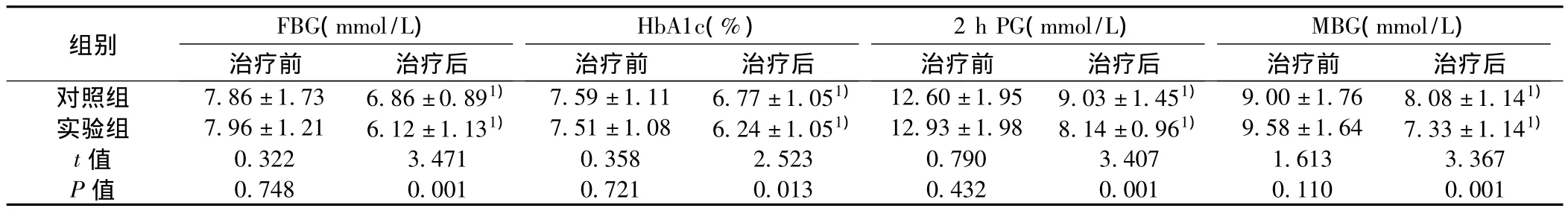
表1 兩組患者治療前后血糖水平比較(x ± s,n=45)
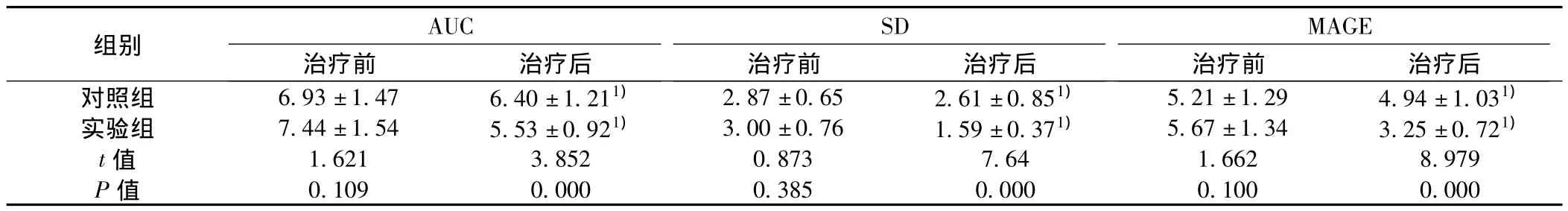
表2 兩組患者治療前后的血糖異常波動情況(x ± s,n=45,mmol/L)
3討論
血糖正常波動是生理現象,但血糖異常波動是病理現象。老年T2DM患者導致血糖異常波動的機制可能與糖毒性與脂毒性有關。最近研究表明,糖毒性與脂毒性會先于持續的高血糖損傷早期的胰島細胞功能,從而造成胰島細胞功能紊亂,進而發展成異常的血糖異常波動〔7,8〕。血糖異常波動可能與患者的年齡、BMI、病程、FBG、HbA1c 等因素密切相關〔1〕。本文研究也證實,FBG、HbA1c與血糖波動具有密切的相關性。
血糖異常波動不但能誘發多種并發癥,促進并發癥惡化,提高患者死亡率,而且還能夠削弱機體對血糖的調節能力。陳王靈等〔5〕研究認為,HbA1c是視網膜病變的重要影響因素,但其不能完全解釋視網膜病變的危險性,而血糖異常波動程度可能為一個獨立于HbA1c之外的危險因素,是老年T2DM視網膜病變的相關危險因素。Sartore等〔3〕研究顯示,血糖異常波動時間長短也是視網膜病變與惡化的相關影響因素。另外,血糖異常波動不但可提高患者死亡率,還能削弱機體自身的血糖調節能力與患者疼痛的敏感性〔1〕。因此,血糖異常波動幅度與時長對患者具有重大危害,控制血糖異常波動至關重要。
準確檢測血糖異常波動是控制血糖異常波動、治療糖尿病的關鍵。以往的靜脈抽血法、指端血快速檢測法等血糖監測法存在諸多不足,首先操作過程帶給患者疼痛,其次信息量有限,只能監測每日幾個點上的血糖水平,無法全面反映血糖異常波動〔2〕。因此,利用以往的血糖監測手段,無法反映患者的血糖波動,使醫師不能根據血糖異常波動及時調整胰島素泵各段基礎量及餐前量、運動飲食等治療方案,難易控制血糖異常波動。CGMS的應用彌補了以往檢測手段的不足,該方法不僅能夠檢測整體血糖水平的控制情況,而且還可以檢測血糖變化率、變化趨勢及血糖高低點等,全面檢測血糖異常波動情況,從而成為血糖異常波動控制效果評價的重要依據。根據CGMS可以反映患者的血糖波動情況,及時調整患者的治療方法,如胰島素泵各段基礎量及餐前量、運動飲食等,可有效控制血糖異常波動。
本研究結果主要由于實驗組患者過程中采用CGMS檢測血糖異常波動情況,然后根據其檢測結果及時調整方案,主要是增大飯前胰島素用量,降低了睡前胰島素用量,防治了飯后高血糖與夜間低血糖等。本研究還表明把CGMS感應探頭置于患者腹壁皮下組織的過程中不易造成患者感染與過敏,安全性較高。總之,CGMS在改善老年T2DM血糖異常波動治療中效果顯著且安全可靠,值得進一步臨床推廣應用。
1 李愛珍.動態血糖監測系統在監測老年2型糖尿病患者血糖異常波動中的臨床價值〔J〕.中國老年學雜志,2013;33(14):3496-7.
2 鐘 遠,章曉燕,胡廷軍.動態血糖監測系統在改善老年2型糖尿病患者血糖控制中的應用〔J〕.中國全科醫學,2010;13(5):465-8.
3 Sartore G,Cristiano-Chilelli N,Burlina S,et al.Association between glucose variability as assessed by continuous glucose monitoring(CGM)and diabetic retinopathy in type 1 and type 2 diabetes〔J〕.Acta Diabetol,2013;50(3):437-42.
4 Vazeou A.Continuous blood glucose monitoring in diabetes treatment〔J〕.Diabetes Res Clin Pract,2011;93(1):125-30.
5 陳王靈.老年2型糖尿病患者視網膜病變與血糖異常波動的相關性〔J〕.中國老年學雜志,2014;34(14):3824-5.
6 陳顯英,符茂雄.老年2型糖尿病患者動態血糖監測的應用進展〔J〕.中國老年學雜志,2013;33(2):491-3.
7 Stolar M.Glycemic control and complications in type 2 diabetes mellitus〔J〕.Am J Med,2010;123(3):5-11.
8 Kohnert KD,Augstein P,Zander E,et al.Glycemic variability correlates strongly with postprandial beta-cell dysfunction in a segment of type 2 diabetic patients using oral hypoglycemic agents〔J〕.Diabetes Care,2009;32(6):1058-62.

