藥劑科用藥安全管理的實踐與探索
高田田,王冬,趙序利,曹銘鋒*(.山東省立醫院藥劑科,濟南市500;.山東省立醫院醫務部,濟南市500)
藥劑科用藥安全管理的實踐與探索
高田田1,王冬2,趙序利2,曹銘鋒2*
(1.山東省立醫院藥劑科,濟南市250021;2.山東省立醫院醫務部,濟南市250021)
用藥錯誤是在藥物治療的任何一個環節都有可能發生的用藥不當,是無法徹底根除但又完全可以預防。通過分析某醫院一段時間內用藥錯誤發生的類型,尋找可能的原因,針對性地采取措施,如健全管理、提升文化、改善工作環境等,可以有效降低用藥錯誤,提升用藥安全,進而提升整體醫療質量與安全。
用藥安全;醫療質量;醫療安全;用藥錯誤
【DOI編碼】 10.3969/j.issn.1672-4232.2015.06.019
患者安全是實現優質醫療服務的基礎,是患者選擇醫院的重要指標,是保證患者權利得以實現的重要條件。在醫療技術日益發展的形勢下,醫療過程中不安全因素日漸顯現出來[1],患者安全已成為一個嚴肅的全球公共衛生問題,世界各國在保障患者安全方面都面臨著諸多挑戰。統計數字表明[2],在發達國家,每10名患者即有1名患者在接受醫院治療時受到傷害;在發展中國家,患者在醫院受到傷害的可能性高于工業化國家。研究表明,在一些國家追加住院、訴訟費用、醫院感染、收入損失、殘疾和醫療費用,每年大約導致60億美元至290億美元的損失。因此,醫療過程中的每個環節都包含一定程度的內在不安全性,加快建立并不斷完善醫院患者安全管理機制是醫院管理的迫切需要。
2005年,世界衛生組織及其伙伴世界患者安全國際聯盟(World Alliance for Patient Safety)發起“全球患者安全挑戰行動”[3]。為進一步推動我國醫院醫療質量的持續改進,切實保障患者安全,提高醫院管理水平,中國醫院協會(Chinese Hospital Association,CHA)在歷年患者安全目標的基礎上,結合當前我國醫院質量與安全管理實際編制了《2014—2015中國醫院協會患者安全目標》,著力構建最基本的患者安全保障體系[4]。其中,用藥安全是患者安全十大目標之一。藥品是人們防病治病、調節生理功能、提高健康水平的重要武器,但同時也可能因其毒副作用而對人體造成傷害,甚至是死亡。藥品安全問題是至關重要的公共衛生問題,是關系到人民健康和國計民生的重大問題。
在美國,每年大約有9.8萬人因醫療錯誤而死亡,其中約20%與用藥相關[5]。美國醫師保險協會分析了9萬例醫療不當索賠案,最常見和最昂貴的醫療責任索賠中用藥錯誤居第2位,其中42%為用藥錯誤導致持久損害,21%為用藥錯誤導致死亡[6]。在我國,形勢也很嚴峻。1998年深圳市婦兒醫院由于戊二醛配制濃度錯誤導致嚴重的醫院感染暴發,166例患者(大多是剖腹產術后的產婦)發生以龜型分枝桿菌為主的混合感染,導致傷口紅腫、化膿、潰爛,長時間不能治愈[7]。據2012年12月15日新民網報道,上海某醫院進修醫生錯將阿糖腺苷開成阿糖胞苷,然而因兩種藥品名稱“一字之差”,將抗病毒藥物阿糖腺苷用成了阿糖胞苷,而后者在臨床上一般用作抗腫瘤藥物,導致患兒用錯藥物。更多報道的和未報道的用藥錯誤事件顯示用藥安全現狀令人擔憂。
用藥錯誤既是一個醫療技術問題,也是一個科學管理問題,同時還涉及文化、道德、心理、法律等諸多方面,是一個多學科、復雜的研究領域。目前世界上沒有哪個國家和組織可以做到完全避免用藥錯誤。因此,構建安全的用藥系統,盡可能地減少用藥錯誤,是擺在全球醫藥衛生工作者面前的極為重要的課題。
1 用藥錯誤的定義
根據美國國家用藥錯誤通報及預防協調審議委員會(The National Coordinating Council for Medicatio Error Reporting and Prevention)對藥物治療錯誤等5個環節的定義,用藥錯誤是指藥物使用過程中發生的任何能導致藥物錯誤使用的可預防事件(preventable event)[8]。2011年1月原衛生部、國家中醫藥管理局和總后勤部衛生部聯合發布的《醫療機構藥事管理規定》中將用藥錯誤定義為“合格藥品在臨床使用全過程中出現的任何可以防范的用藥不當”[9]。用藥錯誤在藥物治療過程的任何一個環節都有可能發生,其判定在于行為是否發生,而不論這種行為是否導致了不良后果。
2 用藥錯誤的種類
臨床用藥錯誤表現形式多樣,常見的用藥錯誤種類有:處方錯誤,如不正確的處方或不經認可的醫囑(書面或口頭),如處方錯用藥品,包括在計算機系統中選錯;劑量錯誤,即調配的藥品規格和劑量不同于醫囑,或不同時間重復給藥;劑型錯誤,即配置藥品劑型與醫囑不符;藥品準備錯誤,即藥物稀釋方法錯誤;藥品標簽錯誤;給藥技術錯誤,如注射給藥速度過快,或特殊藥片被不適當地壓碎使用;給藥途徑錯誤,即使用不恰當或未經批準的給藥途徑;用藥患者錯誤,即在給藥環節將藥物給予非目標用藥患者;用藥遺漏,即未按規定時間給患者使用既定使用的藥品;用藥時間錯誤,如給藥間隔時間不當等[10]。
3 對象和方法
3.1研究對象
為了更直觀地了解用藥錯誤的發生情況,調查研究山東省立醫院(以下簡稱醫院)擺藥中心由于擺藥過程出現差錯,導致患者獲得的藥物并非醫師開立藥物的發生情況。
3.2調查方法和內容
選取2013年5月醫院所有在住院期間服用口服藥物的患者作為調查對象。根據調查目的,成立調查小組,事先對調查小組進行調查目的、意義及填表方法的培訓,培訓由該研究負責人主持。由研究負責人設計規范的調查問卷,調查內容包括擺藥差錯的具體發生次數、差錯種類等。由調查小組工作人員分別到病區護士工作站對擺藥中心2013年5月的擺藥結果進行連續30天的跟蹤調查。調查過程中,調查員向被調查人員特別申明調查結果僅作為研究目的,不涉及工作考核或工作獎懲等,以避免發生掩蓋或隱瞞差錯發生情況。
4 結果
4.1總體發生率
通過調查發現,為期30天的調查周期內每天都有擺藥差錯發生,共計發現擺藥差錯175例,日均5.83例,發生率為0.56%(見表1)。

表1 2013年5月擺藥差錯發生情況一覽表
4.2擺藥差錯發生種類
通過調查發現,擺藥差錯發生種類可歸納為3類:(1)劑量差錯116例,占66.29%,即實發藥品劑量與應發劑量不等(除外實際發出劑量為0的情況,此情況歸入種類錯誤);(2)種類錯誤54例,占30.86%,即當日實發藥品種類不等于當日應發藥品種類;(3)時間錯誤5例,占2.86%,即某種藥物在當日錯誤時間/批次發至病房。對擺藥差錯發生種類進行歸類匯總,匯總結果具體可見表2。說明臨床最主要的口服藥差錯是患者多服或少服了應服的藥品。
5 擺藥差錯發生原因分析及改進措施
調查小組將調查結果匯總后,組織相關工作人員(包括醫務部、藥學部、護理部及物業管理人員)召開會議,利用“頭腦風暴”法尋找各種可能引起擺藥差錯發生的原因,使用6“M”分析法形成魚骨圖(見圖1)。
根據發生擺藥差錯的各項影響因素,制定并實行了以下改進措施:(1)針對醫院臨床使用的易混淆藥品(看似、聽似)制作了鑒別圖冊,并對工作人員進行了系統培訓;(2)改進擺藥中心工作流程,設置了專門的復核人員進行雙人復核;(3)實行彈性工作制,進行合理排班,擺藥中心工作人員提前半小時到崗,使得工作時間更充裕,減少時間緊張匆忙導致的錯誤;(4)定期進行機器保養,減少機器故障發生率;(5)更改打印機設置,調大藥品包裝標簽字體,使其更易辨識;(6)完善醫療安全(不良)事件上報激勵機制(每次30元),鼓勵上報擺藥差錯,從而確保收集到的差錯數據更真實可靠;(7)在2013年11月醫院購入全自動口服擺藥機,結束了人工擺藥作業,實現了擺藥自動化。

表2 擺藥差錯發生種類與次數

圖1 擺藥差錯發生的可能原因
6 改進效果
6.1改進后的差錯發生率
執行上述改進措施后,調查小組又按照同樣的調查方法統計了2013年7—11月的擺藥差錯發生情況(見表3)。并將改進后的差錯發生率與2013年5月進行對比(見圖2)。
以上結果可見,采取了改進措施后,擺藥差錯發生率明顯下降,維持在0.16%~0.19%,在醫院購置擺藥機實現自動化擺藥后差錯發生率降至0.08%。

表3 2013年7—11月擺藥差錯發生情況
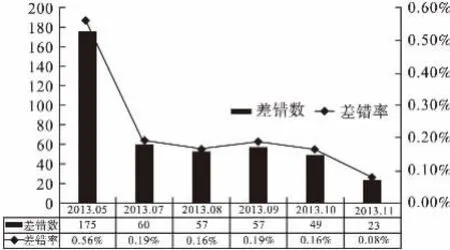
圖2 改進措施前后擺藥差錯發生情況比較示意圖
6.2改進效果評價
采用控制圖分析采取改進措施后的差錯發生率,控制上限為79.45,下限為16.95,所有數據均在上下限之間,數據穩定。改進前的差錯發生率數據明顯高于控制上限,提示改進措施有成效(見圖3)。

圖3 改進前后擺藥差錯發生情況控制圖
用卡方檢驗驗證,2013年5月與2013年7—11月的差錯發生率,在99%置信區間上P小于0.01,差異有統計學意義,提示改進措施有成效。
7 體會與思考
7.1建設完善的管理制度
“壞的制度讓好人變壞,好的制度讓壞人變好”。對于一項工作中出現了問題,首先應當從系統的方面進行考慮,如工作制度、工作流程等,這些因素遠比人為因素重要得多,因為參與工作的人有個體差異,而工作制度、流程等是不變的。當工作中的差錯發生時,如果只追究相關個人的責任,忽略了工作制度、流程的改進,那么只能是“頭痛醫頭、腳痛醫腳”,不僅無法從根本上杜絕類似差錯的再次發生,而且盲目的處罰還會打擊員工的工作積極性。只有找到了制度、流程中的問題,并作出切實有效的改進,才能從源頭上杜絕差錯的發生,從根本上提高工作質量,保障工作的安全。
7.2建設先進的用藥安全文化
按照傳統的用藥安全管理理念,用藥錯誤一旦發生往往歸咎于個人。但是,醫療系統是一個復雜而又特殊的系統,其本身存在著諸多不安全的隱患,因而錯誤和事故發生的主要原因往往并不在醫務人員本身。而這種傳統的思維除了增加出錯者的恐懼之外,無助于改善用藥安全,更易導致對不良事件和差錯隱患保持沉默的風氣的形成。因此,預防用藥錯誤,最重要的莫過于建設先進的用藥安全文化。在工作中的體現就是工作的氛圍,就是組織內人員的行為方式。先進的用藥安全文化與傳統用藥安全文化的區別見表4。

表4 先進用藥安全文化和傳統用藥安全文化的比較
7.3建設一流的工作環境
從管理和系統的角度來說,改善工作環境、合理設計工作程序、降低工作人員疲勞、加強學習培訓都可以有效控制用藥錯誤的發生。從技術角度來說,以高可靠性、高效率的自動化技術替代低可靠性、低效率的人工操作,增加系統的冗余性和容錯性,充分運用信息技術,加強信息系統的建設等,都可以有效地降低用藥錯誤發生的概率,提高工作效率。
無論從人的自然及社會屬性,還是從醫療系統的高風險特性來看,用藥錯誤都是無法徹底根除的,但又是完全可以預防的。質量和安全追求的是一個可及的目標和最優實踐,是一種持續改進的能力。提升用藥安全是醫院質量管理持續改進的重要組成部分,必須結合醫院管理實際,針對藥品臨床應用中的主要環節和風險因素,科學地利用系統追蹤評價,發現發生差錯的環節,尋找導致差錯的原因,不斷健全管理制度和優化流程,發揮醫院規范運行對質量和安全的保障能力,提升用藥安全。這是一個系統工程,需要管理者的重視和指導,需要醫務工作者的積極參與和持續不斷的努力。
[1] 易利華,唐維新.醫院科室管理學[M].北京:人民衛生出版社,2009:305-405.
[2]WHO.關于患者安全的10個事實[EB/OL].(2007-05-08). [2015-07-01].http://www.who.int/features/factfiles/patient_ safety/zh/.
[3] WHO.啟動全球患者安全挑戰[EB/OL].(2005-10-13). [2015-07-01].http://www.who.int/mediacentre/news/releases/2005/pr50/zh/.
[4]中國醫院協會.中國醫院協會患者安全目標(2014—2015)[EB/OL].(2014-08-16).[2015-07-01].http://www.cha. org.cn/plus/view.php?aid=14626.
[5]Kohn LT,Corrigan JM,Donaldson MS.孰能無錯[M].王曉波,馬金昌,譯.北京:中國醫藥科技出版社,2005:29.
[6]陸進,張愛琴.美國醫院用藥錯誤防范[J].臨床藥物治療雜志,2003,1(1):45-49.
[7]李良成,扈慶華,劉軍,等.一起由龜分支桿菌膿腫亞種引起的院內術后暴發感染的病原學調査[J].中國防癆雜志,1998,20 (4):198.
[8]National Coordinating Council on Medication Error Reporting and Prevention.NCC MERP Taxonomy of Medication Errors. 1997.
[9]衛生部,國家中醫藥管理局,總后勤部衛生部.醫療機構藥事管理規定[EB/0L].(2011-03-30).[2015-07-01].http:// www.nhfpc.gov.cn/zhuzhan/wsbmgz/201304/0149 ba1f 66bd 483995 bb0ea 51a354de1.shtml.
[10]Van den Bemt PMLA,Egberts ACG.Drug-related problems:definitions and classification[J].Eur J Hosp Pharm Pract,2007,13(1):62-64.
(編輯曹曉蕓)
R197
B
1672-4232(2015)06-0056-04
曹銘鋒(1973-),男,研究生,副主任醫師;研究方向:內分泌與代謝病、醫院管理。
2015-07-22

