顱內(nèi)動(dòng)脈瘤介入治療的系統(tǒng)綜合護(hù)理干預(yù)
蔡麗娟 田秀峰 劉劭坤
河南省直第三人民醫(yī)院 鄭州 450006
顱內(nèi)動(dòng)脈瘤介入治療的系統(tǒng)綜合護(hù)理干預(yù)
蔡麗娟 田秀峰 劉劭坤
河南省直第三人民醫(yī)院 鄭州 450006
目的 探討進(jìn)行顱內(nèi)動(dòng)脈瘤介入治療的護(hù)理干預(yù)。方法 選擇我院2012-06—2015-06顱內(nèi)動(dòng)脈瘤介入治療60例患者,隨機(jī)分為觀察組及對(duì)照組,對(duì)照組采取常規(guī)護(hù)理,觀察組給予以預(yù)見(jiàn)性護(hù)理為導(dǎo)向的系統(tǒng)綜合護(hù)理。比較2組護(hù)理效果。結(jié)果 觀察組術(shù)后SAS評(píng)分、并發(fā)癥發(fā)生率均顯著低于對(duì)照組(P<0.05)。結(jié)論 對(duì)顱內(nèi)動(dòng)脈瘤介入治療患者實(shí)施系統(tǒng)綜合護(hù)理干預(yù),可有效緩解患者焦慮狀態(tài)并減少術(shù)后并發(fā)癥發(fā)生,值得臨床推廣應(yīng)用。
顱內(nèi)動(dòng)脈瘤;介入治療;護(hù)理干預(yù)
顱內(nèi)動(dòng)脈瘤是腦動(dòng)脈血管壁局部薄弱和血流沖擊而產(chǎn)生腦血管瘤樣突起,由于發(fā)病位置深在,對(duì)顱內(nèi)血管、神經(jīng)、組織均有直接影響[1]。顱內(nèi)動(dòng)脈瘤破裂后痛感強(qiáng)烈,出血經(jīng)常會(huì)引發(fā)顱內(nèi)腦組織損傷,導(dǎo)致極高的致死致殘率,幸存者仍可再次出血。顱內(nèi)動(dòng)脈瘤介入治療是當(dāng)前廣泛采用的一種治療方式,具有微創(chuàng)、簡(jiǎn)便、相對(duì)安全、住院時(shí)間短、恢復(fù)快等優(yōu)點(diǎn),患者和家屬更易接受。但由于動(dòng)脈瘤的解剖結(jié)構(gòu)特殊,給介入治療帶來(lái)很大的風(fēng)險(xiǎn),對(duì)護(hù)理工作提出了較高要求。本文探討應(yīng)用系統(tǒng)綜合護(hù)理干預(yù)對(duì)顱內(nèi)動(dòng)脈瘤治療效果的影響,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料 選擇我院2012-06—2015-06收治的60例顱內(nèi)動(dòng)脈瘤患者為觀察對(duì)象,確定所選患者符合診斷標(biāo)準(zhǔn)。將所選患者在隨機(jī)原則下分為觀察組和對(duì)照組。觀察組30例,男18例,女12例;年齡24~75歲,平均(56.30±19.50)歲;Hunt-Hess分級(jí)Ⅰ級(jí)18例,Ⅱ級(jí)11例,Ⅲ級(jí)1例。對(duì)照組30例,男19例,女11例;年齡22~74歲,平均(55.10± 20.10)歲,Hunt-Hess分級(jí)Ⅰ級(jí)19例,Ⅱ級(jí)10例,Ⅲ級(jí)1例;2組性別、年齡等一般資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 護(hù)理方法 對(duì)照組采取常規(guī)護(hù)理。觀察組給予以預(yù)見(jiàn)性護(hù)理為導(dǎo)向的系統(tǒng)綜合護(hù)理,其包括術(shù)前、術(shù)中、術(shù)后的心理護(hù)理,加強(qiáng)基礎(chǔ)護(hù)理,并發(fā)癥。綜合護(hù)理具體如下。
1.2.1 術(shù)前護(hù)理:①心理護(hù)理:顱內(nèi)動(dòng)脈瘤破裂病情突發(fā)、頭痛劇烈,患者多有恐怖及焦慮情緒。而介入治療經(jīng)濟(jì)費(fèi)用高,患者對(duì)手術(shù)情況不了解,擔(dān)心治療效果不佳而產(chǎn)生心理壓力,因此護(hù)士應(yīng)詳細(xì)介紹患者及家屬疾病相關(guān)知識(shí),解釋手術(shù)的必要性、手術(shù)方式、注意事項(xiàng)及動(dòng)脈瘤再出血的風(fēng)險(xiǎn)性,鼓勵(lì)患者表達(dá)自身的感受,同時(shí)取得家屬對(duì)患者的關(guān)心和支持,做好溝通疏導(dǎo),保持情緒穩(wěn)定;此外,還可以讓已康復(fù)的患者現(xiàn)身說(shuō)法,使患者消除恐懼心理,樹(shù)立戰(zhàn)勝疾病的信心,以達(dá)到配合手術(shù)的目的。②嚴(yán)密觀察病情:嚴(yán)密監(jiān)測(cè)并記錄患者的意識(shí)、瞳孔、生命體征和肢體活動(dòng)情況。對(duì)于患者可能存在的動(dòng)脈瘤破裂征兆進(jìn)行監(jiān)控,一旦出現(xiàn)瞳孔擴(kuò)散和惡心、嘔吐、頭痛等顱高壓癥狀,可能與動(dòng)脈瘤破裂相關(guān),要及時(shí)告知醫(yī)生病情,遵醫(yī)囑給予甘露醇等藥物降低顱內(nèi)壓。③避免一切誘發(fā)動(dòng)脈瘤破裂的因素:絕對(duì)臥床休息,保持病室安靜,減少探視,盡量減少不良的聲、光刺激;避免各種不良刺激,如情緒激動(dòng)、煩躁等易引起再出血的誘因;宜食用高纖維素、易消化、含豐富維生素和蛋白質(zhì)的食物,保持大便通暢,必要時(shí)予以緩瀉劑;避免辛辣等刺激性強(qiáng)的食物,戒煙酒;保持充分的睡眠和休息;保持血壓平穩(wěn),嚴(yán)密監(jiān)測(cè)血壓,避免血壓持續(xù)升高或突然升高,以防動(dòng)脈瘤破裂。④做好專科術(shù)前準(zhǔn)備工作:術(shù)前1d行雙側(cè)腹股溝區(qū)備皮,進(jìn)行碘過(guò)敏試驗(yàn)、配血、備血;術(shù)前記錄血壓、肢體肌力及足背動(dòng)脈搏動(dòng)情況,以備手術(shù)后對(duì)照。
1.2.2 術(shù)中護(hù)理:患者進(jìn)入導(dǎo)管麻醉實(shí)施前,心理波動(dòng)劇烈,是再出血高發(fā)期,尤其要重視該階段的心理護(hù)理。介入手術(shù)開(kāi)始前,為了保證治療和用藥的方便,可考慮在患者下肢建立兩條靜脈通道,同時(shí)做好生命體征檢測(cè)。對(duì)于患者的心率、呼吸、瞳孔變化等情況要做好疾病預(yù)警,注意調(diào)節(jié)患者血壓水平。按體質(zhì)量經(jīng)靜脈或經(jīng)動(dòng)脈給予肝素,首次劑量2~3mg/(kg·h),以后減半量,每隔1h給藥,監(jiān)測(cè)ATP維持在250~300s[2]。
1.2.3 術(shù)后護(hù)理:①心理護(hù)理:按照正常流程患者在接受介入治療后會(huì)進(jìn)入重癥監(jiān)護(hù)室進(jìn)行監(jiān)護(hù),因此,第一步需要對(duì)患者的心理狀態(tài)和情緒調(diào)節(jié)進(jìn)行護(hù)理,減輕其進(jìn)入重癥監(jiān)護(hù)室后恐懼、緊張心理。②生命體征和病情監(jiān)護(hù):術(shù)后麻醉恢復(fù)期觀察,注意正確判斷麻醉未醒、術(shù)后昏迷等情況,對(duì)瞳孔、意識(shí)觀察尤其重要。術(shù)后24h絕對(duì)臥床休息,術(shù)側(cè)下肢制動(dòng)8~12h并限制頭部活動(dòng),局部給予彈力繃帶加壓包扎4~6h。密切觀察穿刺側(cè)足背動(dòng)脈搏動(dòng)情況及肢體溫度,每30min觸摸足背動(dòng)脈搏動(dòng),共持續(xù)10次。觀察足背動(dòng)脈搏動(dòng)有無(wú)減弱或消失、皮膚溫度是否正常、皮膚顏色是否蒼白,下肢有無(wú)疼痛及感覺(jué)障礙,并與對(duì)側(cè)肢體進(jìn)行比較。若出現(xiàn)皮膚溫度下降,肢端蒼白,下肢麻木、疼痛劇烈,提示有股動(dòng)脈血栓形成的可能。同時(shí)需要特別觀察穿刺部位是否有出血及腫脹情況。患者回病房麻醉完全清醒后,為避免引起腎損害,應(yīng)鼓勵(lì)其多飲水,促進(jìn)對(duì)比劑從腎臟盡快排泄。同時(shí)嚴(yán)密監(jiān)測(cè)患者的意識(shí)、瞳孔、語(yǔ)言、肢體活動(dòng)、傷口敷料等情況,做好相關(guān)記錄,維持血壓在120~130/80~90mmHg,以增加腦灌注,防止腦組織缺血、缺氧[3]。
1.2.4 出院宣教:出院前做好患者及家屬的指導(dǎo)工作,告知患者應(yīng)避免導(dǎo)致再出血的誘發(fā)因素,合理飲食,多食蔬菜、水果,保持大便通暢;注意情緒穩(wěn)定;活動(dòng)規(guī)律,睡眠充足,勞逸結(jié)合;進(jìn)行適宜的肢體功能鍛煉,半年內(nèi)避免劇烈運(yùn)動(dòng);按醫(yī)囑服用抗凝藥物,做好專科問(wèn)診隨訪工作。3個(gè)月后復(fù)查DSA。高血壓患者要規(guī)律用藥,注意氣候變化,將血壓控制在適當(dāng)水平,一旦發(fā)現(xiàn)血壓異常及時(shí)就診。
1.3 觀察指標(biāo) 采用Zung氏焦慮自評(píng)量表(SAS)對(duì)患者術(shù)前及出院時(shí)進(jìn)行評(píng)定,SAS>50分提示患者存在焦慮癥,分值越高患者焦慮狀況越重。同時(shí)觀察2組術(shù)后并發(fā)癥發(fā)生情況。
1.4 統(tǒng)計(jì)學(xué)方法 采用SPSS 17.0統(tǒng)計(jì)學(xué)軟件處理數(shù)據(jù)。計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差(±s)表示,采用t檢驗(yàn);計(jì)數(shù)資料采用Fisher確切概率法檢驗(yàn)。P<0.05為差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 2組術(shù)前、術(shù)后SAS評(píng)分比較 2組術(shù)前SAS評(píng)分無(wú)明顯差異(P>0.05),術(shù)后觀察組SAS評(píng)分顯著低于對(duì)照組,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。
表1 2組術(shù)前術(shù)后SAS評(píng)分比較 (±s)
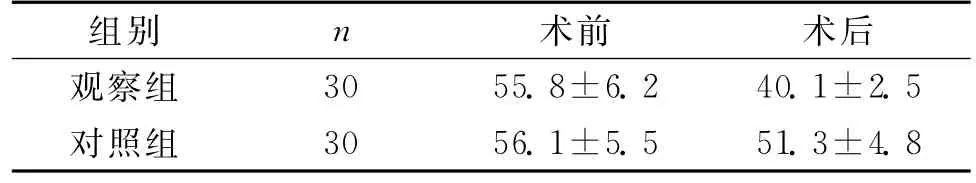
表1 2組術(shù)前術(shù)后SAS評(píng)分比較 (±s)
術(shù)前術(shù)后觀察組組別n 30 55.8±6.2 40.1±2.5對(duì)照組30 56.1±5.5 51.3±4.8
2.2 2組術(shù)后并發(fā)癥比較 用Fisher確切概率法檢驗(yàn)示:觀察組術(shù)后并發(fā)癥發(fā)生率為30.0%,對(duì)照組為53.3%,觀察組明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表2。

表2 2組術(shù)后并發(fā)癥比較 (n)
3 討論
預(yù)見(jiàn)性護(hù)理是護(hù)士運(yùn)用護(hù)理程序?qū)颊哌M(jìn)行全面綜合的分析與判斷,提前預(yù)知存在的護(hù)理風(fēng)險(xiǎn),對(duì)患者的身心狀況、病情嚴(yán)重程度做出評(píng)估,從而提出并采取及時(shí)有效的護(hù)理措施,避免護(hù)理并發(fā)癥的發(fā)生,提高護(hù)理質(zhì)量和患者的滿意度。顱內(nèi)動(dòng)脈瘤破裂導(dǎo)致蛛網(wǎng)膜下腔出血為臨床常見(jiàn)疾病,其癥狀多輕,但病情變化急驟,治療過(guò)程中病死率及致殘率極高,給醫(yī)護(hù)人員提出了更高的要求。介入動(dòng)脈瘤栓塞術(shù)已成為動(dòng)脈瘤治療的首選,雖為微創(chuàng),但也潛在許多風(fēng)險(xiǎn),而以預(yù)見(jiàn)性護(hù)理為導(dǎo)向的系統(tǒng)綜合護(hù)理能夠減少并發(fā)癥,顯著改善預(yù)后。為患者提供安全、有序、優(yōu)質(zhì)、個(gè)體化的最佳護(hù)理服務(wù),促使其早日康復(fù)。總之,系統(tǒng)綜合護(hù)理保證的是護(hù)理安全和護(hù)理質(zhì)量,從而實(shí)現(xiàn)強(qiáng)化基礎(chǔ)護(hù)理,發(fā)展專科護(hù)理,提升整體護(hù)理的目標(biāo)。有學(xué)者提出預(yù)見(jiàn)性護(hù)理的新理念,研究表明,加強(qiáng)圍術(shù)期護(hù)理可減少術(shù)后并發(fā)癥的發(fā)生率,從而降低病死率和自殘率[4]。本文觀察組患者制定預(yù)見(jiàn)性、針對(duì)性、詳實(shí)可行的綜合護(hù)理方案,取得滿意效果。預(yù)見(jiàn)性為導(dǎo)向的綜合護(hù)理在術(shù)后病情觀察中最為重要。我們的體會(huì)是每一種并發(fā)癥要早期觀察,及時(shí)報(bào)告,才能有效處理。(1)腦血管痙攣:腦血管痙攣為術(shù)后常見(jiàn)的嚴(yán)重并發(fā)癥,早期進(jìn)行預(yù)見(jiàn)性護(hù)理治療尤為重要。最常見(jiàn)的早期癥狀為煩躁、意識(shí)障礙加重,思維混亂,若病情持續(xù)進(jìn)展,可出現(xiàn)偏癱、失語(yǔ)等體征。因此在早期癥狀出現(xiàn)時(shí)及時(shí)告知醫(yī)師行三高療法[5],即高血容量、高血壓、血液稀釋治療。本研究觀察組3例患者成功早期預(yù)見(jiàn)并糾正。(2)再出血:再出血為術(shù)后最嚴(yán)重并發(fā)癥。術(shù)后再出血患者的致殘率和病死率比其他并發(fā)癥要高[6]。術(shù)后病情好轉(zhuǎn)后突然頭痛加重或意識(shí)障礙加重,需考慮再出血,應(yīng)及時(shí)向醫(yī)生報(bào)告并積極配合處理。(3)腦積水:有報(bào)道稱動(dòng)脈瘤破裂后約1/3患者發(fā)生腦積水[7]。我們的體會(huì)是術(shù)后嚴(yán)密觀察頭痛、意識(shí)、瞳孔及大小便情況,若頭痛重或存在意識(shí)障礙,及時(shí)報(bào)告醫(yī)生并盡早、多次行腰穿釋放腦脊液治療。(4)下丘腦反應(yīng):低鈉血癥最為常見(jiàn),患者早期可有精神淡漠,嗜睡,進(jìn)一步加重,可有昏睡,惡心嘔吐等癥狀,一經(jīng)發(fā)現(xiàn)早期癥狀,即報(bào)告醫(yī)師評(píng)估是否行電解質(zhì)檢查。
本研究觀察組SAS評(píng)分及術(shù)后并發(fā)癥發(fā)生率均顯著低于對(duì)照組,提示系統(tǒng)綜合護(hù)理可有效改善患者預(yù)后,值得臨床推廣。
[1] 侯小燕,周聰慧,李莉華.微彈簧圈血管內(nèi)栓塞治療顱內(nèi)動(dòng)脈瘤的護(hù)理[J].中國(guó)實(shí)用醫(yī)藥,2013,8(24):221-222.
[2] 黃小紅.優(yōu)質(zhì)護(hù)理干預(yù)在顱內(nèi)動(dòng)脈瘤患者介入術(shù)中的應(yīng)用[J].齊魯護(hù)理雜志,2013,19(16):7-9.
[3] 周立,王蓓,毛燕君.介入治療護(hù)理管理與操作[M].北京:人民軍醫(yī)出版社,2012:213-216.
[4] 陳映紅.護(hù)理干預(yù)對(duì)破裂顱內(nèi)動(dòng)脈瘤術(shù)后患者再次出血及預(yù)后的影響[J].中國(guó)實(shí)用護(hù)理雜志,2010,26(2B):34-35.
[5] 石美鑫.神經(jīng)外科學(xué)[M].北京:人民衛(wèi)生出版社,2005:603.
[6] 謝麗琴.高齡顱內(nèi)動(dòng)脈瘤術(shù)后患者并發(fā)癥的觀察及護(hù)理[J].中國(guó)實(shí)用護(hù)理雜志,2009,28(8B):33.
[7] 李科琴,王云麗.顱內(nèi)動(dòng)脈瘤患者圍手術(shù)期護(hù)理[J].昆明醫(yī)學(xué)院學(xué)報(bào),2011,32(8):146.
(收稿2014-10-28)
R473.74
B
1673-5110(2015)24-0141-02

