外傷性視神經(jīng)病變致傷原因及視力預(yù)后的多因素分析
孔 偉
武漢市第十一醫(yī)院 武漢 430000
外傷性視神經(jīng)病變致傷原因及視力預(yù)后的多因素分析
孔 偉
武漢市第十一醫(yī)院 武漢 430000
目的 探討外傷性視神經(jīng)病變致傷原因及影響視力預(yù)后的相關(guān)因素。方法 選擇我院眼科收治的91例(95眼)外傷性視神經(jīng)病變患者為研究對象,對患者致傷原因進(jìn)行分析,并通過多因素Logistic回歸分析影響患者視力預(yù)后的相關(guān)因素。結(jié)果 總有效率48.42%(46/95)。影響外傷性視神經(jīng)病變患者視力預(yù)后的主要危險因素:于傷后24h以上就診,傷后無光感,蝶竇及篩竇出血,眶內(nèi)出血及眶骨骨折。結(jié)論 病情嚴(yán)重、未及時就診是造成患者視力預(yù)后不良的獨(dú)立危險因素,加強(qiáng)相關(guān)危險因素的控制對增強(qiáng)療效、改善預(yù)后有重要臨床意義。
外傷性視神經(jīng)病變;致傷原因;視力預(yù)后;危險因素
外傷性視神經(jīng)病變(TON)是因顱腦外傷間接誘發(fā)的一種視神經(jīng)損傷疾病,臨床表現(xiàn)為眼底改變、RAPD(瞳孔阻滯)、色覺及視覺功能衰退等,通常視力損害嚴(yán)重,且臨床療效及預(yù)后較差。研究報道[1]顯示,患者因致傷因素而引起的缺血、視神經(jīng)擠壓等與外傷性視神經(jīng)病變的病發(fā)密切相關(guān),損傷部位、損傷嚴(yán)重程度等與患者的預(yù)后密切相關(guān)。本文以我院收治的91例(95眼)外傷性視神經(jīng)病變患者為研究對象,探討患者視力預(yù)后不良影響的相關(guān)危險因素,為外傷性視神經(jīng)病變患者的臨床治療提供依據(jù)。現(xiàn)報道如下。
1 資料與方法
1.1 一般資料 選擇2012-02—2014-02我院收治的91例(95眼)外傷性視神經(jīng)病變患者為研究對象,患者視力下降原因均為眼鈍挫傷、顱腦外傷。納入標(biāo)準(zhǔn):(1)有頭面部外傷史,伴視力障礙或視力衰退;(2)經(jīng)X線等影像學(xué)檢查,存在視神經(jīng)管骨折;(3)VEP檢查,潛伏期增長、波幅下降或消失;(4)患眼有瞳孔阻滯癥病狀;(5)患者知情同意。剔除標(biāo)準(zhǔn):(1)患者視力損傷和視神經(jīng)功能障礙無關(guān);(2)視神經(jīng)完全斷離者、開放性視神經(jīng)損傷者及并發(fā)重型顱腦外傷者;(3)不愿參與本次研究者。91例患者中,男82例(90.11%),女9例(9.89%);年齡8~62歲,平均(34.58±12.76)歲。致傷原因:機(jī)動車事故傷19例(20.88%),非機(jī)動車事故傷56例(61.54%),墜物或高空墜落傷9例(9.89%),打架受傷5例(5.49%),其他2例(2.20%)。就診時間:傷后3d內(nèi)就診65例(71.43%),3~7d內(nèi)就診17例(18.68%),>7d就診9例(9.89%)。
1.2 方法 由我院自制的“外傷性視神經(jīng)病變調(diào)查表”對患者基本情況、致傷原因及治療結(jié)果、預(yù)后情況等進(jìn)行調(diào)查,之后由眼科醫(yī)生對調(diào)查內(nèi)容進(jìn)行統(tǒng)計與記錄。
1.3 隨訪 隨訪3~15個月,平均(4.0±2.5)個月。對患者治療前視力(入院時視力)、治療后視力(治療7d、14d、28 d及治療結(jié)束時的視力)進(jìn)行記錄,最終視力為結(jié)束隨訪時患者的視力。
1.4 療效評價標(biāo)準(zhǔn) 有效:視力改善,患者最終視力比療前視力提升1個級差(級別:無光感—光感—手動—數(shù)指—視力0.02—視力0.05—視力0.1及之上,相鄰級別間即1個級差);無效:患者最終視力與療前視力相比,無變化或降低。
1.5 統(tǒng)計學(xué)方法 采用軟件包SPSS 14.0統(tǒng)計分析相關(guān)數(shù)據(jù),經(jīng)χ2檢驗(yàn)對相關(guān)因素進(jìn)行單因素分析,并對存在統(tǒng)計學(xué)差異的變量實(shí)施多因素Logistic回歸分析。
2 結(jié)果
2.1 視力預(yù)后 隨訪結(jié)束后,共46例視力改善,總有效率48.42%。
2.2 危險因素 單因素分析發(fā)現(xiàn),可能影響外傷性視神經(jīng)患者視力預(yù)后的主要危險因素:傷后24h以上就診(χ2=10.485,P=0.001)、傷后無光感(χ2=4.001,P=0.046)、蝶竇及篩竇出血(χ2=13.889,P=0.000 01)、眶內(nèi)出血或眶骨骨折(χ2=8.152,P=0.004)。對有統(tǒng)計學(xué)意義的危險因素實(shí)施多因素Logistic回歸分析,結(jié)果顯示,于傷后24h以上就診、傷后無光感、蝶竇及篩竇出血、眶內(nèi)出血或眶骨骨折均為造成患者視力預(yù)后不良的獨(dú)立危險因素。見表1。
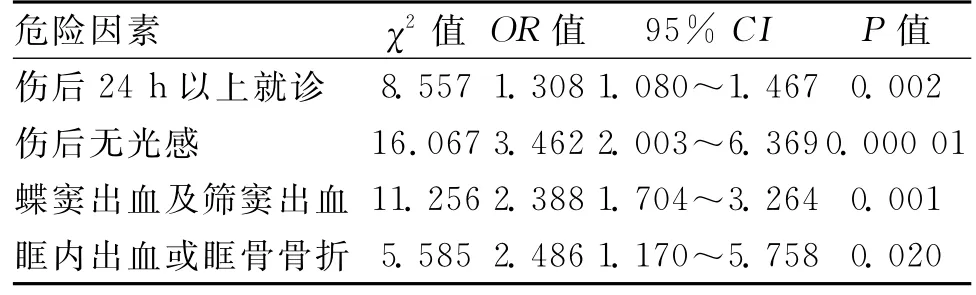
表1 視力預(yù)后多因素Logistic回歸分析
3 討論
有學(xué)者統(tǒng)計發(fā)現(xiàn),超過50%的外傷性視神經(jīng)病變患者無法恢復(fù)有用視力,所以如何評估此類患者的視力損害程度及改善視力預(yù)后極其重要[2]。本研究中,>90%的患者為男性,年齡18~45歲,說明男性青壯年屬于外傷性視神經(jīng)病變的主要病發(fā)人群,與既往報道相符[3]。
本研究顯示,61.54%的患者是因非機(jī)動車事故而受傷(摩托車事故、電動車事故等),與其他文獻(xiàn)報道內(nèi)容基本一致,提示人們在使用交通工具時,應(yīng)重視安全防護(hù),切忌酒后駕駛[4]。本組46例視力改善率48.42%(46/95),可見仍有大部分患者治療后視力仍未好轉(zhuǎn)。相關(guān)危險因素分析發(fā)現(xiàn),傷后24h以上就診、傷后無光感、蝶竇及篩竇出血、眶內(nèi)出血或眶骨骨折均為造成患者視力預(yù)后不良的獨(dú)立危險因素,提示加強(qiáng)對相關(guān)危險因素的控制對提高療效、改善預(yù)后具有重要臨床意義。
[1] 劉杰,馬志中,郭金鳳,等.交通傷所致外傷性視神經(jīng)病變的流行病學(xué)特點(diǎn)[J].眼外傷職業(yè)眼病雜志,2008,30(5):344-346.
[2] 鄭姣,王平,楊慶國,等.外傷性視神經(jīng)病變致傷原因及視力預(yù)后的多因素分析[J].中國神經(jīng)精神疾病雜志,2014,15(2):71-74.
[3] 韓寶紅,朱豫,張效房,等.外傷性視神經(jīng)病變52例流行病學(xué)分析[J].眼外傷職業(yè)眼病雜志,2006,28(4):252-255.
[4] 秦萍.外傷性視神經(jīng)病變流行病學(xué)及臨床診治分析[J].中國實(shí)用神經(jīng)疾病雜志,2010,13(21):25-27.
(收稿2014-11-28)
R774.6
B
1673-5110(2015)24-0109-01

