超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障41例
陜西省商洛市第二人民醫院眼科(商洛726000)
何 平
?
超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障41例
陜西省商洛市第二人民醫院眼科(商洛726000)
何 平
目的:探討超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障的療效及安全性。方法:白內障合并青光眼患者82例,隨機分為對照組和觀察組各41例。對照組采用超聲乳化白內障吸除人工晶狀體植入術,觀察組行超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療。觀察兩組臨床療效及安全性。結果:觀察組的總有效率(97.56%)明顯高于對照組(80.49%)(P<0.01)。兩組患者治療前眼壓水平比較,差異無統計學意義(P>0.05)。手術后2 d、5 d、3周、2個月、5個月后兩組患者眼壓水平均顯著低于同組治療前,且觀察組低于對照組(P<0.05)。手術后,觀察組的前房深度2.86±0.87 mm優于對照組2.41±0.36 mm(P<0.05)。觀察組患者術后視力總的有效率(100%)明顯高于對照組(87.8%)(P<0.05)。觀察組并發癥發生率(7.32%)明顯低于對照組(56.10%)(P<0.01)。結論:超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障具有降低眼壓、提高視力、減少并發癥,增加手術成功率等優點。
我院于2013年6月至2014年8月采用超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障患者41例,現將療效及安全性報道如下。
資料與方法
1 一般資料 白內障合并青光眼患者82例,男38例,女44例;年齡34~83歲,平均63.4±10.4歲;病程2~7年,平均4.8±1.7年。術前感光值0.16~0.34,平均0.23±0.67。原發性閉角型青光眼34例,原發性開角型青光眼48例。根據Emery標準將晶體核的硬度分為3級:II級15例,III級53例,IV級14例。按照隨機性原則,將患者分為對照組和觀察組各41例,兩組患者的性別、年齡及晶狀體核硬度等一般資料比較差異無統計學意義,具有可比性(P>0.05)。見表1。

表1 兩組患者一般資料比較
2 方 法 ①對照組采用超聲乳化白內障吸除人工晶狀體植入術:首先在眼上方的角膜緣附近剪開球結膜,在鞏膜于角膜上方的1 mm處做出弧行并且平行角膜的切口處,其厚度是鞏膜的二分之一,長度大約在4~5 mm,然后開始層間的分離并至角膜,其要求有隧道式的切口[1]。沿角膜處利用穿刺刀刺入前房,在前房內作出直徑約為5.5 mm的環形撕囊并且注入黏彈劑。使核脫離進入前房,超聲乳化吸除晶體核及皮質并再次注入黏彈劑在囊袋中,然后進行人工晶體的植入,如果有必要則需在鞏膜的切口進行2~3針的縫合,并在球結膜下注入2 mg的地塞米松[2]。②觀察組行超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術:在以上的基礎上實施小梁切除術。利用小梁咬切器于鞏膜瓣下切除小梁1.6 mm×1.8 mm規格組織,進行房水的放出,開展切口于鞏膜邊沿,用尼龍線在鞏膜瓣遠處附近縫針,有必要時可以縫合3針可以進行調整的針線于角膜邊沿[3]。進行黏彈劑的殘留物沖洗,當確認沒有異常發生時,對切口進行縫合。在手術結束之后,為避免術后炎癥的發生,結膜下注入5 mg的地塞米松,有必要時,根據患者的情況可以使用青霉素[4]。
3 觀察指標 ①手術成功率:不需要降眼壓藥物眼壓可以控制在小于等于20 mmHg之內為手術成功;局部需要降眼壓藥物才能使眼壓控制在小于等于20 mmHg之內,一旦不用降眼壓的藥物,則眼壓高于20 mmHg為有效;即使局部用了降眼壓藥物,但眼壓大于20 mmHg為失敗。②術后2 d、5 d、3周、2個月、5個月,觀察眼壓情況。③比較術前術后前房深度、視力改善情況及并發癥發生情況。
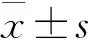
結 果
1 手術成功率比較 見表2。觀察組總成功率97.56%,明顯高于對照組的80.49%(P<0.01)。

表2 兩組患者手術成功率比較[n(%)]
2 手術前后各時段眼壓水平比較 見表3。兩組患者治療前眼壓水平比較,差異無統計學意義(P>0.05)。手術后2 d、5 d、3周、2個月、5個月后兩組患者眼壓水平均顯著低于同組治療前,且觀察組低于對照組(P<0.05)。

表3 兩組患者手術前后各時段眼壓水平比較
3 手術前后前房深度比較 見表4。術后兩組的前房深度有顯著性的改善, 同時觀察組優于對照組(P<0.05)。

表4 兩組患者手術前后前房深度比較
注:與術前比較,*P<0.05;與對照組比較,△P<0.05
4 手術前后視力改善情況比較 見表5。觀察組患者術后視力總的有效率(100%)明顯高于對照組(87.8%)(P<0.05)。

表5 兩組患者手術前后視力改善情況比較[n(%)]
注:與對照組比較,*P<0.05
5 術后并發癥比較 見表6。觀察組患者的并發癥發生率(7.32%)明顯低于對照組(56.10%)(P<0.01)。

表6 兩組患者術后并發癥情況比較[n(%)]
注:與對照組比較,*P<0.01
討 論
青光眼合并白內障傳統的治療方法是行小梁切除術,但可導致患者視力下降、白內障加劇。超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術具有切口小、操作方便、手術時間短等優點,對手術后視力快速恢復也具有一定的效果,鞏膜隧道切口具備較好的閉合性,提高了手術的成功率。本組資料顯示超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障治療成功的有效率為(97.56%),其手術成功的概率較高。
相關研究顯示,超聲乳化白內障吸除人工晶狀體植入聯合小梁切除手術治療青光眼白內障具有加深前房深度,降低患者眼壓,提高患者視力的功效[5]。本研究中也發現,術后的前房深度2.86±0.87 mm,經過手術后2d、5d、3周、2個月、5個月后的觀察,發現患者的眼壓水平均顯著低于治療前37.2±4.13 mmHg,并且患者術后視力總的有效率為100%,與相關研究者的觀點具有一致性。由于青光眼合并白內障患者的瞳孔小、晶狀體核硬度等癥狀會致使手術的難度加大,并且容易出現角膜水腫、眼壓升高以及晶體后囊膜破裂等并發癥[6]。但超聲乳化白內障吸除人工晶狀體植入聯合小梁切除手術治療青光眼白內障比傳統的白內障摘除手術聯合小梁切除手術的術式范圍更小,具有減少術后炎癥的發生,并且對組織的損傷較小,也能夠減輕球結膜的損傷力度,正是這些優點使術后沒有嚴重并發癥存在,即使有不良反應也屬于輕微型[7]。在本次研究中也發現,雖然兩種手術方法均有致使晶體后囊膜破裂、角膜水腫、眼核腫大等并發癥的出現,但采用超聲乳化白內障吸除人工晶狀體植入聯合小梁切除手術治療青光眼白內障出現并發癥的概率為7.32%,并且瞳孔上移的并發癥目前還沒有出現,與相關研究者的觀點一致。
總之,超聲乳化白內障吸除人工晶狀體植入聯合小梁切除術治療青光眼白內障具有降低眼壓、提高患者視力、減少并發癥,增加手術成功率等優點,療效及安全性良好。
[1] 趙 寧,萬 超,劉寧寧,等.玻璃體切割聯合超全視網膜光凝、白內障摘出術治療新生血管性青光眼[J].眼科新進展,2012,32(6):536-538.
[2] 王 玲,鄭振優,邢健強.白內障摘出聯合人工晶狀體植入術治療閉角型青光眼合并白內障臨床療效分析[J]. 眼科新進展,2012,32(9):870-873.
[3] Taiwo OA,Beki-Bele CO,Adeoye AO,etal.Prevalence and pattern of eye disorders among commercial motorcycle riders in ile-ife,osun state.prevalence and pattern of eye disorders among commercial motorcycle riders in ile-ife,osun state[J].Niger Postgrad Med J,2014,21(3):255-61.
[4] 馬清敏,李科軍,賈志旸.不同切口方式青光眼白內障聯合手術療效評價[J].中國現代醫學雜志,2012,22(35):72-75.
[5] Benda F,Filipova L,Filipec M.Correction of moderate to high hyperopia with an implantable collamer lens:medium-term results[J].J Refract Surg,2014,30(8):526-33.
[6] 劉文龍,賈 燁,鄧 勇,等.不同切口超聲乳化人工晶狀體植入術治療高度近視合并白內障的療效比較[J]. 眼科新進展,2013,33(5):457-459.
[7] 丁 娟,馬 伊,張 巖.絲裂霉素C在單切口晶狀體超聲乳化聯合小梁切除術中的應用[J].天津醫藥,2012,40(10):1049-1051.
(收稿:2014-12-03)
白內障 超聲乳化白內障吸除術 青光眼 有晶狀體眼人工晶狀體植入術 小梁切除術
R776.1
A
10.3969/j.issn.1000-7377.2015.10.030

