有和無糖尿病的腫瘤患者采用紫杉醇化療所致神經毒性的研究分析
薛英杰,谷麗平,薛同國,邊晨峰,王 輝,王 倩(.河北省定州市人民醫院腫瘤科,河北 定州 073000;.河北省定州市人民醫院腎內、內分泌科,河北 定州 073000)
·論著·
有和無糖尿病的腫瘤患者采用紫杉醇化療所致神經毒性的研究分析
薛英杰1,谷麗平2,薛同國1,邊晨峰1,王 輝1,王 倩1
(1.河北省定州市人民醫院腫瘤科,河北 定州 073000;2.河北省定州市人民醫院腎內、內分泌科,河北 定州 073000)
目的探討糖尿病對紫杉醇神經損害的影響。方法選取進行抗腫瘤治療的患者100例,根據其是否并發糖尿病分為2組,非糖尿病腫瘤組50例,糖尿病腫瘤組50例。2組均采用紫杉醇化療,對比觀察2組神經毒性的臨床表現。結果糖尿病腫瘤組使用紫杉醇后出現指趾麻木、淺反射降低的發生率明顯高于非糖尿病腫瘤組(P<0.05或<0.01),糖尿病腫瘤組神經傳導速度慢于非糖尿病腫瘤組(P<0.01)。糖尿病腫瘤組神經毒性發生時間明顯早于非糖尿病腫瘤組(P<0.01)。結論應用紫杉醇對無糖尿病的腫瘤患者以及有糖尿病的腫瘤患者均有治療效果,也有神經毒性,但是對糖尿病腫瘤患者的神經毒性更嚴重。
糖尿病;腫瘤;紫杉醇
10.3969/j.issn.1007-3205.2014.09.020
糖尿病是由于胰島素不足導致的以血糖水平升高為特征的糖代謝紊亂臨床綜合征[1]。病因主要是人體內的胰島素合成或分泌障礙或胰島素抵抗,如不進行治療,患者會逐漸出現眼底、腎臟、心臟等器官的損傷。尤其是患有糖尿病的腫瘤患者,其臨床癥狀更為明顯,嚴重者甚至會危及生命[2-3]。紫杉醇是臨床上較為常用的腫瘤化療藥物,其神經損傷不可避免,臨床發現糖尿病腫瘤患者應用紫杉醇后神經損害的發生更為明顯。本研究初步探討糖尿病對紫杉醇神經損害的影響,現報告如下。
1 資料與方法
1.1 一般資料:選取2012年3月—2013年3月在我院進行腫瘤化療的糖尿病患者50例,男性23例,女性27例,年齡52~80歲,平均(61.20±0.20)歲,其中肺癌30例,乳腺癌15例,宮頸癌3例,卵巢癌2例;另外選擇進行腫瘤化療的非糖尿病患者50例作為對照組,男性26例,女性24例,年齡53~80歲,平均(63.10±1.20)歲,其中肺癌28例,乳腺癌14例,宮頸癌7例,卵巢癌1例。2組性別、年齡、腫瘤分期及腫瘤類型比較差異均無統計學意義(P>0.05),具有可比性。
1.2 方法:2組患者均采用紫杉醇進行化療,按照175mg/m2的劑量計算用量,然后將紫杉醇用500mL生理鹽水進行稀釋。靜脈滴注3h,21d為1個周期,只在每周期化療第1天用藥1次,共計6個周期結束。聯合使用的藥物(格拉司瓊)均選用無神經毒性的品種,在此期間,密切隨訪患者的病情變化、治療效果以及神經毒性不良反應的發生情況。
1.3 觀察指標:觀察患者使用紫杉醇后指趾麻木、運動障礙以及淺反射降低的發生情況,并記錄患者出現上述癥狀的時間及當時的紫杉醇用量作為神經毒性發生時間及藥物累積用量。治療結束后所有患者均檢測神經傳導速度,比較2組患者神經損害的嚴重程度。
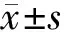
2 結 果
2.1 2組神經毒性反應比較:糖尿病腫瘤組指趾麻木發生率、淺反射降低發生率明顯高于非糖尿病腫瘤組(P<0.05或<0.01),運動障礙發生率與非糖尿病腫瘤組比較差異無統計學意義(P>0.05)。見表1。

表1 2組神經毒性反應比較 (n=50,例數,%)
2.2 2組神經毒性發作時間、紫杉醇用量及神經傳導速度比較:糖尿病腫瘤組神經毒性發生時間明顯早于非糖尿病腫瘤組患者(P<0.01),紫杉醇累積用量少于非糖尿病腫瘤組(P<0.01)。治療結束后糖尿病腫瘤組的神經傳導速度明顯低于非糖尿病腫瘤組(P<0.01)。見表2。


組別神經毒性發生時間(周)紫杉醇用量(mg)神經傳導速度(m/s)非糖尿病腫瘤16.2±1.2570.6±1.226.10±0.01糖尿病腫瘤 9.4±1.2404.0±2.124.10±0.01t28.333487.059100.000P0.000 0.000 0.000
3 討 論
糖尿病是以高血糖為主要癥狀的嚴重代謝性病癥,患有這種疾病的患者會有一系列的病理變化和臨床表現,主要概括為:①“三多一少”癥狀,患有糖尿病后由于體內代謝的異常,出現多飲、多尿、多食的癥狀,同時由于機體的消耗性增大,使患者明顯消瘦,即出現體質量減少的癥狀[4-5];②根據糖尿病發病機制、致病程度和臨床嚴重性的差異分為1型糖尿病和2型糖尿病,如血糖控制不好患者病情會逐漸加重,從而嚴重影響患者的日常生活和身體健康水平。
腫瘤是人體在致癌因子的影響下,體內細胞發生突變,發生異常增生的病變,會對機體造成不同程度的影響,包括乏力、貧血、全身衰竭等癥狀,也會因腫瘤進展發生體內轉移[6-7]。腫瘤患者又同時并發糖尿病,將出現更嚴重的病理生理變化,甚至危及生命。紫杉醇的主要作用機制為:藥物進入人體后,通過促進微管聚合并使已聚合微管穩定,抑制細胞的紡錘絲形成,從而抑制患者體內腫瘤細胞的分裂并誘導細胞的凋亡,有效控制腫瘤的擴散[8]。但藥物也會對機體造成嚴重的神經毒性作用,如患者發生肢體麻木、運動障礙,甚至會出現癲癇。
本研究結果顯示,糖尿病腫瘤組使用紫杉醇后指趾麻木、淺反射降低等神經毒性反應發生率明顯高于非糖尿病腫瘤組(P<0.05或<0.01);達到相同的神經毒性糖尿病腫瘤組用藥劑量明顯少于非糖尿病腫瘤組(P<0.01);糖尿病腫瘤組神經傳導速度慢于非糖尿病腫瘤組(P<0.01)。
由此可見,應用紫杉醇對所有的腫瘤患者均有治療作用,但該藥物造成的神經毒性作用也較明顯,尤其對患有糖尿病的腫瘤患者神經毒性反應更嚴重,故臨床上應采取有效的預防措施,以降低不良反應發生率,從而進一步提高此類患者的臨床治療效果。
[1] 張潔,董巖,張春霞.參麥注射液防治含紫杉醇化療方案所致神經毒性的臨床觀察[J].中國藥房,2012,23(8):700-702.
[2] 鄧一潔,石振峰,李玉坤.2型糖尿病患者下肢動脈血管病變相關因素分析[J].臨床薈萃,2012,27(1):58-60.
[3] 劉憲紅,靳妍霞,郭穎蘭.高壓氧治療2型糖尿病周圍神經病變的臨床研究[J].臨床薈萃,2012,27(6):519-520.
[4] 吳波,李力.單唾液酸四己糖神經節苷脂鈉治療糖尿病周圍神經病變80例療效分析[J].中國老年學雜志,2011,31(5):885-886.
[5] 趙偉娥,呂建軍,郭素貞.胰島素聯合二甲雙胍、阿卡波糖對糖尿病合并冠心病患者的胰島素抵抗、脂代謝紊亂的影響[J].河北醫科大學學報,2013,34(11):1435-1438.
[6] 何陳云,張羽,何愛琴.神經節苷脂對紫杉醇鉑類治療宮頸癌卵巢癌所致神經毒性的預防作用[J].交通醫學,2012,26(6):652-653.
[7] 董楊,施建蓉,SALVI R,等.抗癌藥紫杉醇的神經毒性和耳毒性[J].中華耳科學雜志,2011,9(3):318-322.
[8] 吳妙芳,李晶,謝玲玲,等.紫杉醇在常見婦科惡性腫瘤中的應用[J].臨床藥物治療雜志,2012,10(3):27-31.
(本文編輯:趙麗潔)
2014-03-12;
2014-07-19
保定市科學技術研究與發展計劃項目(11ZF115)
薛英杰(1976-),男,河北新樂人,河北省定州市人民醫院主治醫師,醫學碩士,從事腫瘤疾病診治研究。
R730.6
B
1007-3205(2014)09-1052-02

