萬古霉素血藥濃度監測及兒童用藥評價
周敬凱, 張 媞, 鄒佳運, 李 爽, 孫 浩, 肇麗梅*,陳 愉
0 引言
萬古霉素(Vancomycin,VCN)為糖肽類窄譜抗菌藥物,主要用于治療耐甲氧西林金葡菌(MRSA)和表皮葡萄球菌,以及腸球菌耐藥引起的重癥感染。因其血藥濃度與臨床療效及毒副作用相關,在治療過程中尤其是重癥感染治療中需監測萬古霉素血藥濃度。根據萬古霉素臨床合理應用中國專家共識(2011版)[1],成人使用萬古霉素有效治療谷濃度應維持在15~20 μg/mL。患者病情嚴重時,可考慮給予25~30 mg/kg的負荷劑量,使其盡快達到有效谷濃度,但關于兒童使用萬古霉素的劑量選擇尚不明確。按照成人的有效血藥濃度標準,兒童使用萬古霉素的有效谷濃度暫設定為15~20 μg/mL。以此濃度范圍作為評價標準,本研究對采用萬古霉素治療的49例兒童患者和68例成人患者進行了血藥濃度監測,以探討兒童使用萬古霉素的安全性和有效性,并為兒童用藥劑量選擇提供參考。
1 資料和方法
1.1 一般資料 2012年11月至2013年4月于我院PICU病房治療的49例重癥感染患兒以及2010年9月至2012年11月于我院ICU病房治療的68例重癥感染患者。
1.2 入選及排除標準[2]靜脈用萬古霉素抗感染治療;接受萬古霉素血藥濃度監測的患者。排除口服用藥、預防性用藥、聯合用藥中包括環孢素A、兩性霉素B、氨基糖苷類藥物等可明顯增加患者腎損傷發生風險的藥物及信息資料不全或無法收集的病例。
1.3 研究方法
1.3.1 萬古霉素血藥濃度測定 監測方法:熒光偏振免疫分析法;儀器和試劑盒:采用美國雅培公司的Abbott AxSYM自動免疫分析儀及相應試劑檢測血藥濃度。
1.3.2 療效及評價[3]參照衛生部抗菌藥物研究指導原則將療效分為:顯效:使用萬古霉素后臨床癥狀、體征消失,血培養轉陰;有效:使用萬古霉素后臨床癥狀緩解;無效:臨床癥狀為緩解或加重,血或痰培養結果轉陰。
1.3.3 安全性評價 監測使用萬古霉素患者的總不良反應和腎功能異常。腎功能監測指標包括:尿素氮(BUN)、血肌酐(SCr)、血尿酸(UA)。由于BUN和UA易受飲食的影響,而SCr則為肌肉代謝產物,不受飲食的影響。故本研究以SCr為標準判定腎損傷的程度。根據我國現行標準,腎功能不全可分為4期:①腎功能代償期:Scr為133~177 μmol/L;②腎功能失代償期:Scr為186~442 μmol/L;③腎功能衰竭期:Scr為451~707 μmol/L;④尿毒癥期:Scr≥707 μmol/L。
1.4 統計學方法 由于成人和兒童患者的血藥濃度不符合正態分布,故將其進行對數轉換后,使用SPSS 17.0進行方差分析,P<0.05為差異具有統計學意義。
2 結果
2.1 成人患者萬古霉素血藥濃度監測 成人患者萬古霉素均采用間歇維持劑量靜脈滴注給藥方式,未給予首劑負荷劑量。單次萬古霉素用藥劑量為0.25~1.0 g,qd或qod,采集萬古霉素穩態血樣進行監測,見表1、表2。
2.2 兒童患者萬古霉素血藥濃度監測 兒童患者均采用每次用藥10 mg/kg,輸注時間為1 h,每6 h給藥1次的給藥方案,采集萬古霉素穩態血樣進行監測。見表3、表4。

表1 成人患者一般情況
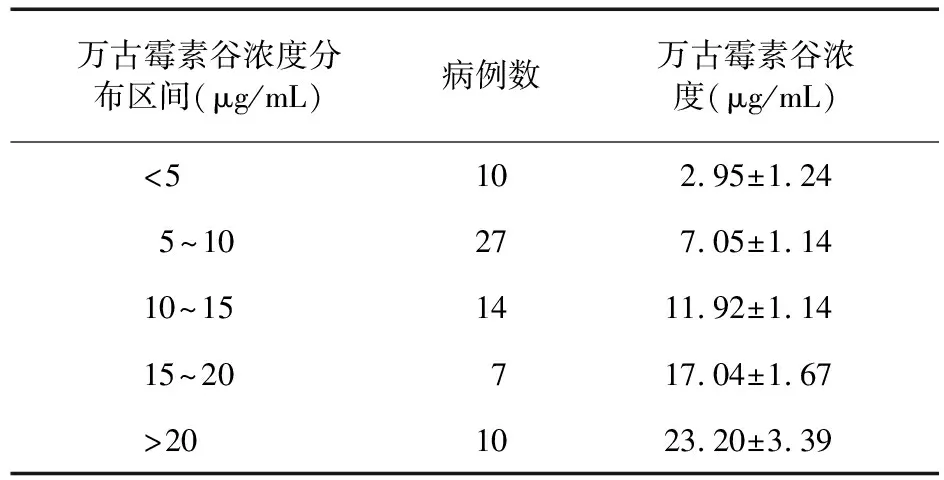
表2 成人患者萬古霉素谷濃度監測結果

表3 兒童患者一般情況
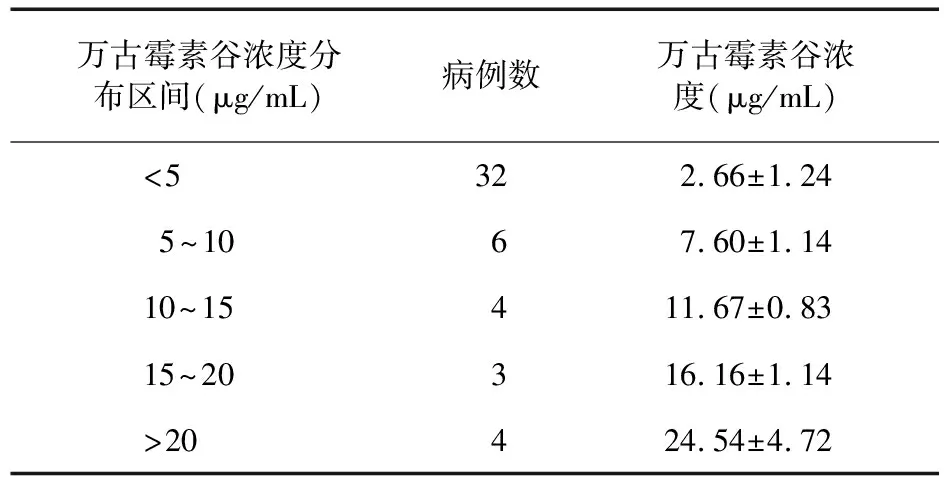
表4 兒童患者萬古霉素谷濃度監測結果
2.3 兒童不同年齡組萬古霉素濃度分布 按年齡將兒童患者分為1~7個月組、7~37個月組和37個月及以上組,比較不同年齡段患兒的血藥濃度是否存在差異。其結果見表5。結果顯示,1~7個月患兒的谷濃度最高,37個月及以上患兒谷濃度最低(P谷=0.00)。
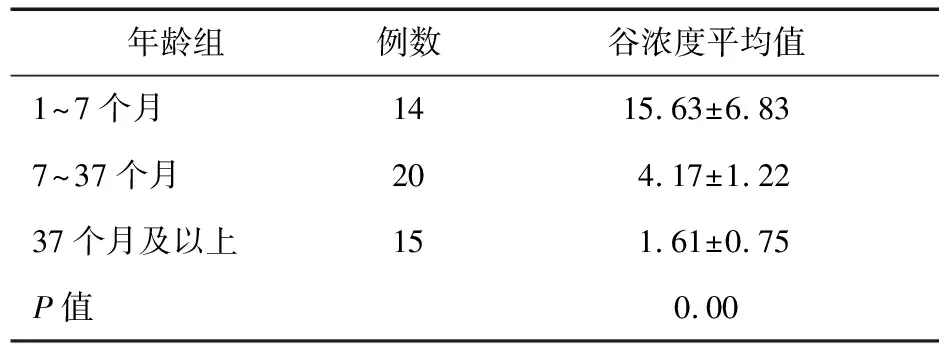
表5 不同年齡組患兒血藥濃度測定結果(μg/mL)
2.4 萬古霉素臨床療效分析 按濃度值將萬古霉素谷濃度分為5組,并對有效病例進行分析,探討有效的治療濃度。如表6、表7所示。
通過方差分析發現,上述5組病例的療效差異有統計學意義(P=0.00)。對5組病例進行兩兩比較,其結果顯示,萬古霉素谷濃度在15~20 μg/mL之間時,其療效最優(P=0.03)。
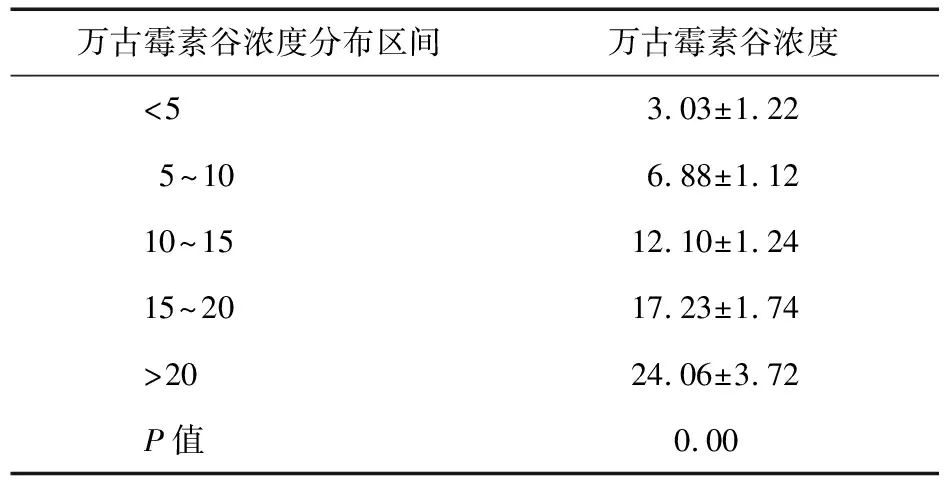
表6 成人應用萬古霉素后療效分析(μg/mL)

表7 兒童應用萬古霉素后療效分析(μg/mL)
兒童不同谷濃度組療效存在差異(P=0.00)。進一步分析結果顯示,谷濃度在10~15 μg/mL范圍內,其療效優于其他濃度組(P=0.00)。
2.5 成人組與兒童組萬古霉素血藥濃度比較分析 選取成人組68例,兒童組49例,數據經自然對數轉換后,進行t檢驗,其結果如表8所示。

表8 成人組和兒童組血藥濃度的檢驗結果
結果顯示,兒童萬古霉素的谷濃度與成人萬古霉素的谷濃度比較差異有統計學意義,且成人萬古霉素谷濃度值明顯高于兒童患者。
3 萬古霉素不良反應分析
在68例成人患者中,出現2例周身皮疹、3例靜脈炎,但經停藥及對癥處理后癥狀消失。通過對患者用藥前后進行實驗室檢查后分析。其中,肝腎功能相關指標的變化并無統計學差異。在49例兒童患者中,出現1例腎功損傷患兒,經停藥及對癥處理后腎功恢復正常。
4 討論
4.1 推薦成人給藥劑量 本研究發現臨床萬古霉素應用劑量均偏低,導致谷濃度值偏低。美國感染病學會(IDSA)發布的有關MRSA感染治療指南[4](以下簡稱指南)中指出,應給予足夠量的萬古霉素,使其谷濃度達到15~20 μg/mL,以獲得治療效應。對于腎功正常的患者,推薦15~20 mg/kg每8~12 h 1次靜脈滴注,每次不超過2 g。對于重癥患者,可首劑給予25~30 mg/kg的負荷劑量,以達到最佳的抑菌效果(谷濃度仍要達到15~20 μg/mL)。現有的臨床治療方案,即成人每12 h靜脈給藥1 000 mg,以達到谷濃度5~10 μg/mL[5-6],不能獲得理想的療效。
4.2 兒童用藥的安全性及其劑量推薦 在本次研究中發現,成人和兒童的萬古霉素谷濃度存在差異。成人組中,萬古霉素谷濃度范圍在15~20 μg/mL內療效最好;兒童組中,萬古霉素谷濃度在10~15 μg/mL范圍內療效最優。其結果與專家共識提供的谷濃度的建議一致。
萬古霉素在腎功正常的成人患者中,通常以二室模型預測血藥濃度,其消除半衰期約為6~12 h。然而,在兒童患者中,一室模型可以更好地預測新生兒的血藥濃度[7]。有文獻報道,成人萬古霉素的t1/2為4~6 h,新生兒隨胎齡和矯正胎齡不同,其t1/2波動在4~10 h[8]。同時,在本次研究中發現年齡<7月齡的患兒的血藥濃度明顯高于其他年齡組,這可能是由于患兒的腎功能不夠完善,導致代謝緩慢,其代謝速度可能更接近于新生兒的代謝水平(t1/26~10 h[9])。本研究結果顯示,年齡在7個月以上的患兒中,萬古霉素常規劑量下的血藥濃度值普遍低于成人血藥濃度,同時,從其用量中也可以看出,兒童使用萬古霉素劑量遠小于成人使用劑量。目前,兒童應用萬古霉素劑量主要是以血清萬古霉素的濃度高于細菌的最低抑菌濃度(MIC)為標準來制定的。即血藥濃度曲線下面積(AUC)與MIC的比值>400。但是由于“MIC漂移”,需要更大劑量的萬古霉素,或者使用其他抗菌藥物(如:利奈唑胺、達托霉素)治療耐甲氧西林金黃色葡萄球菌(MRSA)引起的感染[10-12]。IDSA指南中指出,兒童應以15 mg/kg,q6 h靜脈滴注給藥。
萬古霉素既可以間歇性給藥,也可以靜脈持續性給藥。其中靜脈持續性給藥更常用于病情危急的成年人。保證萬古霉素血清濃度大于MIC的同時,也使藥物濃度監測和劑量調整更加容易[13]。此外,也有文獻報道,靜脈持續給藥現廣泛地應用在兒童患者中[14],能夠降低不良反應(例如腎毒性)發生的風險[15]。目前有學者提出兒童患者確切的負荷劑量和維持劑量[16],即以20 mg/kg為負荷劑量,以30 mg/kg為維持劑量。IDSA指南建議應給予兒童靜脈滴注給藥。因此,兒童患者應給予15 mg/kg,q6 h靜脈滴注給藥。對于重癥患兒,應給予20 mg/kg的負荷劑量、30 mg/kg的維持劑量靜脈持續性給藥,以使其血藥濃度盡快達到有效的抑菌濃度。對于今后應用新推薦劑量及維持新的血藥濃度以提高兒童的治療效果,需進一步臨床試驗。
參考文獻:
[1] 陳柏義,管向東,何禮賢,等.萬古霉素臨床應用中國專家共識(2011版)[J].中國新藥與臨床雜志,2011,30(8):561-573.
[2] 孫浩,徐英紅,劉曉東,等.萬古霉素血清藥物濃度監測及臨床應用分析[J].實用藥物與臨床,2013,16(6):521-534.
[3] 游亞蘭,賀湘玲,劉文,等.萬古霉素血藥濃度與兒科臨床療效關系研究[J].吉林醫學,2013,34(1):26-28.
[4] Liu Catherine,Bayer Arnold,Cosgrove Sara E,et al.Clinical practice guidelines by the infectious diseases society of america for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children[J].Clinical Infectious Diseases,2011,52(3):e18-e55.
[5] Cunha BA.Vancomycin revisited:a reappraisal of clinical use.Crit Care Clin,2008,249(2):393-420.
[6] Patanwala AE,Norris CJ,Nix DE,et al.Vancomycin dosing for pneumonia in critically ill trauma patients[J].J Trauma,2009,67(4):802-804.
[7] De Hoog M,Mouton JW,Vanden Anker JN.Vancomycin:pharmacokinetics and a dministration regimens inneonates[J].Clin Pharamcokinet,2004,43(7):417-440.
[8] Frattarelli DA,Ergun H,Lulic-Botica M,et al.Vancomycin elimination in human infants with intrauterine growth retardation[J].Pediatr Infect Dis J,2005,24(11):979-983.
[9] 殷榮,陳超.新生兒萬古霉素的藥動學研究進展[J].世界臨床藥物,2009,30(9):514.
[10]Soriano A,Marco F,Martinez JA,et al.Influence of vancomycin minimum inhibitory concentration on the treatment of methicillin-resistant Staphylococcus aureus bacteremia[J].Clin Infect Dis,2008,46(2):193-200.
[11]Mohr JF,Murray BE.Point:Vancomycin is not obsolete for the treatment of infection caused by methicillin-resistant Staphylococcusaureus[J].Clin Infect Dis,2007,44(12):1536-1542.
[12]Society AT,America IDSo.Guidelines for the management of adults with hospital-acquired,ventilator-associated,and healthcare-associated pneumonia[J].Am J RespirCrit Care Med,2005,171(4):388-416.
[13]Wysocki M,Delatour F,Faurisson F,et al.Continuous versus intermittent infusion of vancomycin in severe Staphylococcal infections:prospective multicenter randomized study[J].Antimicrob Agents Chemother,2001,53(9):1863-1867.
[14]Plan O,Cambonie G,Barbotte E,et al.Continuous-infusion vancomycin therapy for preterm neonates with suspected or documented Gram-positive infections:a new dosage schedule[J].Arch Dis Child Fetal Neonatal Ed,2008,93(6):418-421.
[15]Cataldo MA,Tacconelli E,Grilli E,et al.Continuous versus intermittent infusion of vancomycin for the treatment of gram-positive infections:systematic review and meta-analysis[J].J Antimicrob Chemother,2012,67(1):17-24.
[16]Oudin C,Vialet R,Boulamery A,et al.Vancomycin prescription in neonates and young infants:toward a simplified dosage[J].Arch Dis Child Fetal Neonatal Ed,2011,96(5):365-370.

