氣管全麻或硬膜外復合全麻對胃癌根治術患者麻醉效果和術后蘇醒期躁動的影響
徐 翔
氣管全麻或硬膜外復合全麻對胃癌根治術患者麻醉效果和術后蘇醒期躁動的影響
徐 翔
目的 探討硬膜外復合全麻對胃癌根治術患者的麻醉效果及對術后蘇醒期躁動的影響。方法 選取116例行胃癌手術的患者作為研究對象,隨機分為治療組58例和對照組58例,分別給予硬膜外復合全麻術和氣管插管全麻術,觀察兩組術后麻醉效果及蘇醒期躁動情況。結果 兩組術后蘇醒時間、拔管時間、蘇醒期躁動的總積分及發生率均具有統計學差異(P<0.05)。結論 硬膜外復合全麻能夠縮短蘇醒時間和拔管時間,減少術后躁動的發生,較氣管全麻更具有優勢。
硬膜外復合全麻;氣管全麻;麻醉效果;蘇醒期躁動
(ThePracticalJournalofCancer,2014,29:1601~1603)
胃癌在我國消化道惡性腫瘤中居于首位,多發生于老年人,誘因主要是不良的飲食習慣,如高鹽、低蛋白飲食、喜食鹽腌、熏烤燙食;長期HP感染可導致胃腺體分化障礙及萎縮,形成不同程度的非點型增生,可導致部分病例癌變[1]。流行病學研究證實中國2003年-2007年胃癌死亡率為24.34/10萬,居惡性腫瘤死因第3位,男性高于女性。胃癌的發病率和死亡率均高于全球平均水平,發病率和死亡率隨年齡增長而上升[2]。治療胃癌臨床上多采用手術治療,胃癌根治術中的麻醉效果及術后蘇醒期的躁動直接關系著手術的成功及患者的身心健康,本研究比較了硬膜外復合全麻與單純氣管插管全麻在胃癌根治術中的麻醉情況及躁動情況,現報告如下。
1 資料與方法
1.1 研究對象
選取我院2009年4月-2014年4月ASAⅠ-Ⅱ級的擇期進行胃癌手術的患者共116例,男性68例,女性48例,年齡56~74歲,將其隨機分為兩組,兩組患者在性別、年齡、手術時間、麻醉時間方面均無統計學差異(P>0.05),具有可比性,見表1。
1.2 麻醉方法[3-4]
兩組患者均于術前30 min予以苯巴比妥鈉0.1 g、阿托品0.5 mg肌內注射。治療組采用硬膜外復合全麻:誘導前先行T7 ~ 8或 T8 ~ 9(T:胸椎)硬膜外穿刺,成功后先注入2%的利多卡因3 ml 試驗量,無脊麻體征后追加5 ml行快速誘導氣管插管,術中間斷追加2%的利多卡因,術畢連接自控鎮痛泵(PCA) 進行術后鎮痛[3]。對照組采用單純的氣管插管全麻方式。均以異丙酚1.5~2 mg/kg、阿曲庫銨0.1 mg/kg和芬太尼2 μg/kg靜脈誘導,術中以吸入異氟醚和間斷靜脈注射阿曲庫銨維持麻醉[4]。
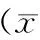
表1 兩組患者的年齡分布及平均年齡的比較±s,min)
1.3 觀察指標
觀察主要指標有:①術后蘇醒時間、拔管時間;②在T0(術前)、T1(誘導插管后即刻)、T2(切皮后)、T3(手術結束后)、T4(拔管后)五個時間點觀察MAP(平均動脈壓)和HP(心率);③蘇醒期躁動總積分及各分值的發生率。
1.4 評分標準
術后蘇醒期躁動評分:0分,安靜合作,無躁動及呻吟;1分,輕度躁動及間斷呻吟;2分,中度躁動,持續呻吟,需要固定四肢;3分,重度躁動及大聲喊叫,試圖拔除各種引流管道,需外力按壓肢體[5]。
1.5 統計分析

2 結果
2.1 兩組患者術后蘇醒時間、拔管時間的比較
治療組(硬膜外復合全麻)患者的蘇醒時間和拔管時間分別為(9.36±2.46)min、(12.94±2.20)min,均短于對照組(氣管全麻),治療組優于對照組,具有統計學意義(P<0.05),見表2。

表2 兩組麻醉效果的比較
2.2 兩組患者各時間點的平均動脈壓及心率的比較
兩組患者術前的平均動脈壓、心率比較均無統計學差異(P>0.05),具有可比性。兩組患者在誘導麻醉插管后平均動脈壓、心率均有下降(P<0.05),隨麻醉藥效的時間有恢復的趨勢,兩組平均動脈壓在T1、T2、 T4三個時間點有統計學差異(P<0.05),心率在T1、T2、T3、 T44個時間點有顯著統計學差異(P<0.01)。

表3 兩組患者血壓、心率的比較
2.3 兩組患者蘇醒期躁動總積分及發生率的比較
治療組(硬膜外復合全麻)患者的蘇醒期躁動總積分為(0.34±0.74),兩組比較,Z=-3.815,P=0.000,顯著優于對照組(氣管全麻)(P<0.01)。治療組躁動程度0分有45例,占77.6%;1分有8例,占13.8%;2分有3例,占5.1%;3分有2例,占3.4%。對照組0分有26例,占44.8%;1分有12例,占20.7%;2分有11例,占19.0%;3分有9例,占15.5%,兩組組間比較,χ2=14.910,P=0.002,具有顯著統計學差異(P<0.01)。

表4 兩組蘇醒期躁動程度及評分的比較(例,%)
注:*為與治療組相比,P<0.01。
2.4 不良反應
治療組6例出現不良反應,3例術后疼痛,2例心律失常,1例支氣管痙攣,總發生率占10.3%;對照組有20例出現不良反應,7例術后疼痛,3例高血壓,4例心律失常,6例支氣管痙攣,總發生率占34.5%,治療過程中未發現其他不良反應。
3 討論
胃癌的治療方法,目前較認可的依然是采用手術治療與術后化療的綜合治療方法。毫無疑問,手術依舊是胃癌患者治療的首選[6]。治療胃癌的手術方法有開腹胃癌根治術與腹腔鏡胃癌根治術,近年來隨著腹腔器械的更新與技術的發展,腹腔鏡手術逐漸用于治療早期胃癌的切除。無論是哪種手術方法,都離不開全身麻醉技術,通過吸入、肌肉、靜脈注射或直腸將麻醉藥灌注人體,患者會因中樞神經系統抑制引起意識消失、疼痛減輕,從而發揮麻醉的目的。臨床上最常用的全身麻醉技術是氣管插管全身麻醉,但是常見的并發癥有牙齒、口腔軟組織損傷,誤吸,高血壓,心律失常,顱內壓升高,支氣管痙攣等等。氣管插管時使用喉鏡、氣管導管等操作可刺激聲門、呼吸道黏膜,刺激交感神經興奮,兒茶酚胺等激素釋放增加,引起患者心率增快、血壓升高,重要器官、組織耗氧量增加等一系列應激反應[7]。胃癌患者大部分為老年人,臨床常合并有高血壓等心肺系統疾病,使用氣管插管全麻有可能會因為患者的應激反應影響麻醉的效果或加重患者的病情。硬膜外麻醉通過降低大腦皮層的興奮性來產生鎮靜作用,且具有一定擴張冠狀血管、增加心肌供氧的功能。硬膜外復合全麻是1種復合的麻醉技術,全麻時機械通氣能充分供養,防止CO2潴留,能有效地降低胃癌根治術患者氧化應激系統的活性,降低炎性介質的釋放量,減少手術引發的氧化應激及炎性反應對患者的損傷[8]。
異丙酚作為1種新型快速短效靜脈麻醉藥用于全身麻醉的誘導和維持,具有起效快、作用短快、長時間應用無蓄積的作用[9]。阿曲庫銨作為非去極化型肌松藥,主要通過競爭膽堿能受體,阻斷乙酰膽堿的傳遞而發揮肌肉松弛的作用,且起效時間短、作用迅速。芬太尼是臨床麻醉鎮痛藥,屬于阿片類藥物,通過中樞神經系統的阿片受體介導,選擇性的抑制某些神經沖動的傳遞,在中樞水平抑制疼痛并提高痛閾,減少手術引起的痛覺過敏[10]。3種藥物連用有效互補共同發揮麻醉誘導作用,能夠迅速地緩解疼痛,具有較好的麻醉效果。異氟醚為全身麻醉劑,誘導及復蘇迅速,不但可以增強阿曲庫銨的作用,它導致的活性氧升高能促進RhoA的活化,從而通過提高細胞黏附能力來抵抗再灌注損傷引起的細胞死亡,具有保護心臟的作用[11]。
本研究結果顯示硬膜外復合全麻醉組的蘇醒時間和拔管時間的積分均短于氣管全麻組(P<0.05),兩組患者的平均動脈壓在T1(誘導插管后即刻)、T2(切皮后)、T4(拔管后)均有統計學差異,心率在T1(誘導插管后即刻)、T2(切皮后)、T3(手術結束后)、T4(拔管后)有顯著統計學差異,提示硬膜外復合全麻醉的患者的麻醉效果優于氣管全麻的患者。兩組術后躁動程度組間比較,具有顯著統計學意義(P<0.01),提示硬膜外復合全麻醉患者蘇醒期躁動率較氣管全麻的患者低,兩組術后躁動總積分比較,治療組低于對照組,提示在硬膜外復合全麻醉患者在術后發生躁動的較氣管全麻的患者少。治療組在研究過程中誘發的術后疼痛、高血壓、心律失常等不良反應共6例,發生率為10.3%,對照組誘發的不良反應共20例,發生率為34.5%,其中氣管全麻患者引發的高血壓、心律失常、支氣管痙攣病例數相對較多,可能是由于氣管插管全麻的副作用,提示硬膜外復合全麻醉組不良反應少。
綜上所述,硬膜外復合全麻醉用于胃癌根治術的患者,相對于氣管插管全身麻醉具有起效快,術后蘇醒時間快、拔罐時間短,不良反應少的優點,可以作為一種復合麻醉方法在臨床上使用。
[1] 陳清波,王洪波,徐明垚,等.慢性胃病伴腸上皮化生、胃癌與幽門螺旋桿菌感染的關系〔J〕.實用癌癥雜志,2010,25(2):169-171,174.
[2] 鄒小農,孫喜斌,陳萬青,等.2003-2007年中國胃癌發病與死亡情況分析〔J〕.腫瘤,2012,32 (2):109-114.
[3] 謝永和,王淑婷.硬膜外復合全麻對胸部外科手術患者血流動力學的影響〔J〕.臨床合理用藥,2013,6(14):98-99.
[4] 石吉鐸,潘 春.全麻聯合硬膜外麻醉與單純氣管插管全麻應用于胸腹部手術的比較分析〔J〕.中國醫藥指南,2011,9(8):74-75.
[5] 李品菲,史景發,洪四名.不同劑量地佐辛對胃癌手術患者全麻氣管拔管反應及蘇醒期躁動的影響〔J〕.蚌埠醫學院學報,2014,39(7):920-923.
[6] 趙 丹,龔光偉,李勝文,等.胃癌根治術后復發類型及影響因素分析〔J〕.實用癌癥雜志,2013,28(3):278-281.
[7] 井郁陌,孫國明,劉亞妹,等.SLIPA 喉罩與氣管插管在老年全麻手術中的應用比較〔J〕.臨床麻醉學雜志,2010,26(7):587-589.
[8] 胡英雄.全麻復合硬膜外麻醉對胃癌根治術患者氧化應激及炎性反應的影響〔J〕.當代醫學,2014,20 (19):67-68.
[9] 馮 銳,鄭 穎,張俊貞.異丙酚用于胸外科手術患者的藥代動力學和血藥濃度檢測〔J〕.河北醫藥,2014,36(1):136-138.
[10] 張 磊.全麻復合硬膜外麻醉對下腹部手術后痛覺過敏影響的臨床研究〔D〕.廣西:廣西醫科大學,2013.
[11] 王蓓蕾,黃心智,張江玲,等.異氟醚通過提高活性氧激活RhoA的心臟保護作用研究〔A〕.細胞-生命的基礎--中國細胞生物學學會2013年全國學術大會·武漢論文摘要集〔C〕.2013:187-188.
(編輯:吳小紅)
Anesthetic Effect of Endotracheal Intubation Anesthesia or Epidural Anesthesia Combined with General Anesthesia on Patients Treated with Radical Gastrectomy and the Effect on Postoperative Agitation
XUXiang.
CancerHospitalofShantouUniversityMedicalCollege,Shantou,515041
Objective To discuss the anesthetic effect of epidural anesthesia combined with general anesthesia on patients treated with radical gastrectomy and the effect on postoperative agitation.Methods 116 patients with gastric cancer were selected in the study,and were randomly divided into the treatment group with 58 cases and the control group with 58 cases.The treatment group was given epidural anesthesia combined with general anesthesia,and the control group was treated with endotracheal intubation anesthesia.Anesthetic effect and postoperative agitation of the 2 groups after surgery were observed.Results The recovery time,extubation time,total score and the incidence rate of postoperative agitation were statistically different between the 2 groups(P<0.05).Conclusion Epidural anesthesia combined with general anesthesia can shorten recovery time and extubation time,and reduce postoperative agitation,it has more advantages than endotracheal intubation anesthesia.
Epidural anesthesia combined with general anesthesia;Endotracheal intubation anesthesia;Anesthetic effect;Postoperative agitation
515041 汕頭大學醫學院附屬腫瘤醫院麻醉科
10.3969/j.issn.1001-5930.2014.12.029
R735.2
A
1001-5930(2014)12-1601-03
2014-10-01
2014-10-25)

